HIV & AIDS: Τι είναι, πώς μεταδίδεται και πώς αντιμετωπίζεται σήμερα

Το HIV/ AIDS αποτελεί μία από τις πιο σοβαρές παγκόσμιες υγειονομικές προκλήσεις των τελευταίων δεκαετιών. Ο ιός της ανθρώπινης ανοσοανεπάρκειας (HIV) προσβάλλει το ανοσοποιητικό σύστημα και, εάν δεν αντιμετωπιστεί, μπορεί να οδηγήσει στο σύνδρομο επίκτητης ανοσολογικής ανεπάρκειας (AIDS). Παρά την αρχική του σύνδεση με υψηλή θνητότητα, η επιστημονική πρόοδος έχει μετατρέψει το HIV σε μια χρόνια νόσο, εφόσον διαγνωστεί έγκαιρα και αντιμετωπιστεί σωστά. Σήμερα, η ενημέρωση, η πρόληψη και η πρόσβαση στη θεραπεία αποτελούν τα πιο ισχυρά εργαλεία ενάντια στη μετάδοση του ιού. Τι είναι ο HIV και τι είναι το AIDS Ο HIV είναι ένας ιός που προσβάλλει τα κύτταρα του ανοσοποιητικού συστήματος, κυρίως τα CD4 λεμφοκύτταρα. Όταν αυτά μειωθούν σημαντικά, ο οργανισμός γίνεται ευάλωτος σε λοιμώξεις και ασθένειες. Το AIDS είναι το τελικό στάδιο της λοίμωξης από HIV, κατά το οποίο το ανοσοποιητικό σύστημα έχει αποδυναμωθεί σε τέτοιο βαθμό, ώστε ο οργανισμός δεν μπορεί να αμυνθεί επαρκώς. Οι σύγχρονες θεραπείες μπορούν να αποτρέψουν την εξέλιξη του HIV σε AIDS, υπό την προϋπόθεση ότι η νόσος διαγνωστεί έγκαιρα και υπάρχει συμμόρφωση στη φαρμακευτική αγωγή. Η διάγνωση γίνεται με ειδικές αιματολογικές εξετάσεις, και όσο νωρίτερα εντοπιστεί ο ιός, τόσο καλύτερα μπορεί να ελεγχθεί. Διαβάστε επίσης: Σεξουαλικώς Μεταδιδόμενα Νοσήματα στη Σύγχρονη Δερματολογία Πώς μεταδίδεται ο HIV/ AIDS Ο HIV μεταδίδεται κυρίως μέσω μη προστατευμένης σεξουαλικής επαφής με άτομο που φέρει τον ιό, μέσω του αίματος ή της κοινής χρήσης σύριγγας. Επίσης, μπορεί να μεταδοθεί από μητέρα σε παιδί κατά την εγκυμοσύνη, τον τοκετό ή το θηλασμό, εάν δεν ληφθούν τα κατάλληλα μέτρα. Ο ιός δεν μεταδίδεται μέσω καθημερινής επαφής, όπως χειραψίες, αγκαλιές, χρήση κοινών αντικειμένων ή μέσω του αέρα. Η χρήση προφυλακτικού, η αποφυγή κοινής χρήσης βελόνων και ο τακτικός έλεγχος αποτελούν βασικούς τρόπους πρόληψης. Σε ορισμένες περιπτώσεις μπορεί να εφαρμοστεί προφύλαξη πριν την έκθεση (PrEP) ή μετά την έκθεση (PEP), ειδικά σε ομάδες υψηλού κινδύνου, πάντα με ιατρική καθοδήγηση. Ποια είναι τα συμπτώματα Τα πρώτα συμπτώματα του HIV συνήθως εμφανίζονται μέσα σε λίγες εβδομάδες από τη μόλυνση και μπορεί να μοιάζουν με αυτά της γρίπης, όπως πυρετός, κόπωση, μυαλγίες και πρησμένοι λεμφαδένες. Ωστόσο, σε πολλές περιπτώσεις, η νόσος μπορεί να παραμείνει ασυμπτωματική για χρόνια, γεγονός που καθιστά τον τακτικό έλεγχο ιδιαίτερα σημαντικό. Στα προχωρημένα στάδια, όταν εξελιχθεί σε AIDS, μπορεί να εμφανιστούν σοβαρές λοιμώξεις, απώλεια βάρους, επίμονη διάρροια ή νευρολογικά συμπτώματα. Η έγκαιρη διάγνωση μέσω εξετάσεων αίματος (ELISA, Western Blot, PCR) μπορεί να καθορίσει το στάδιο της νόσου και να επιτρέψει την άμεση έναρξη θεραπείας, με στόχο τη διατήρηση της λειτουργίας του ανοσοποιητικού συστήματος. Μάθετε ακόμα: HPV: Τι είναι, πώς μεταδίδεται και πώς μπορώ να προστατευθώ Θεραπευτικές επιλογές και σύγχρονη αντιμετώπιση Η θεραπεία του HIV βασίζεται στη λήψη αντιρετροϊκών φαρμάκων, τα οποία αποτρέπουν τον πολλαπλασιασμό του ιού και βοηθούν στη διατήρηση υψηλού αριθμού CD4 λεμφοκυττάρων. Με τη σωστή αγωγή, το ιικό φορτίο μπορεί να μειωθεί σε μη ανιχνεύσιμα επίπεδα, γεγονός που μειώνει τον κίνδυνο μετάδοσης και επιτρέπει στο άτομο να ζει μια φυσιολογική ζωή. Η τακτική παρακολούθηση από ειδικό ιατρό, η τήρηση υγιεινού τρόπου ζωής και η αποφυγή παραγόντων κινδύνου συμβάλλουν στη μακροχρόνια διαχείριση της νόσου. Η θεραπεία πρέπει να ακολουθείται αυστηρά και χωρίς διακοπές, καθώς η μη συμμόρφωση μπορεί να οδηγήσει σε αντοχή του ιού στα φάρμακα. Διαβάστε επίσης: Εξαφανίζεται ο HPV; Πώς μπορώ να προστατευθώ από τον HIV Η πρόληψη αποτελεί το πιο αποτελεσματικό μέσο περιορισμού της μετάδοσης του HIV. Η χρήση προφυλακτικού σε κάθε σεξουαλική επαφή, η αποφυγή χρήσης κοινών βελόνων και η τακτική εξέταση σε περίπτωση υψηλού κινδύνου είναι βασικά μέτρα προστασίας. Επιπλέον, υπάρχουν προληπτικές στρατηγικές όπως η PrEP (προεκθεσιακή προφύλαξη), που χορηγείται σε άτομα με αυξημένη πιθανότητα έκθεσης στον ιό. Σε περιπτώσεις πιθανής έκθεσης, μπορεί να χορηγηθεί θεραπεία PEP μέσα σε 72 ώρες. Η ενημέρωση, η υπεύθυνη σεξουαλική συμπεριφορά και η πρόσβαση σε ιατρική φροντίδα αποτελούν καθοριστικούς παράγοντες στη διαφύλαξη της υγείας. Ανακεφαλαιώνοντας o HIV , παρά την ιστορική του βαρύτητα, δεν αποτελεί πλέον καταδίκη, εφόσον διαγνωστεί έγκαιρα και αντιμετωπιστεί σωστά. Η σύγχρονη ιατρική επιτρέπει στους ασθενείς να διατηρούν φυσιολογική ζωή με σταθερή θεραπεία και τακτικό έλεγχο. Η ενημέρωση γύρω από τον τρόπο μετάδοσης, η πρόληψη και η πρόσβαση στη θεραπεία αποτελούν τα ισχυρότερα όπλα για την εξάλειψη του στίγματος και τη μείωση της διασποράς του ιού. Αν υπάρχουν ανησυχίες ή πιθανότητα έκθεσης, η άμεση επικοινωνία με εξειδικευμένο ιατρό είναι καθοριστική για την έγκαιρη λήψη μέτρων. Με σωστή φροντίδα, τα άτομα που ζουν με HIV μπορούν να διατηρήσουν υψηλή ποιότητα ζωής και να προστατεύσουν τόσο τον εαυτό τους όσο και τους άλλους. Με το HealthyLab , η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. 5 Συχνές ερωτήσεις για το AIDS Μπορεί κάποιος με HIV να έχει φυσιολογική ζωή;Ναι, με σωστή θεραπεία και παρακολούθηση, τα άτομα με HIV μπορούν να ζήσουν φυσιολογικά. Εξαλείφεται το AIDS με θεραπεία;Όχι, αλλά μπορεί να μειωθεί το ιικό φορτίο σε μη ανιχνεύσιμα επίπεδα. Είναι πάντα εμφανή τα συμπτώματα;Όχι, σε πολλές περιπτώσεις ο HIV παραμένει ασυμπτωματικός για χρόνια. Πώς μπορώ να προστατευθώ;Με χρήση προφυλακτικού, αποφυγή κοινής χρήσης βελόνων και τακτικούς ελέγχους. Μπορεί να μεταδοθεί με την καθημερινή επαφή;Όχι, δεν μεταδίδεται με αγκαλιές, χειραψίες ή κοινή χρήση αντικειμένων.
Συμβουλές διατροφής για ραγάδα πρωκτού: Βελτιώστε την πέψη και μειώστε τον πόνο

Τι είναι η ραγάδα πρωκτού Η ραγάδα πρωκτού είναι μια μικρή σχισμή ή πληγή στο βλεννογόνο του πρωκτού που προκαλεί έντονο πόνο, ιδιαίτερα κατά την αφόδευση. Αν και δεν αποτελεί σοβαρή απειλή για τη ζωή, μπορεί να προκαλέσει σημαντική δυσφορία και να επηρεάσει την καθημερινότητα. Η ραγάδα μπορεί να εμφανιστεί ξαφνικά ή να γίνει χρόνια σε περίπτωση επαναλαμβανόμενων ερεθισμών και δυσκοιλιότητας. Τα συμπτώματα περιλαμβάνουν πόνο κατά την κένωση, μικρή αιμορραγία, αίσθημα κνησμού ή καύσου και δυσφορία κατά τη διάρκεια του καθίσματος. Η σωστή διατροφή και η διατήρηση καλής εντερικής λειτουργίας είναι κρίσιμες για την πρόληψη και την αντιμετώπιση της ραγάδας πρωκτού. Πώς δημιουργείται η ραγάδα πρωκτού Η κύρια αιτία δημιουργίας της ραγάδας είναι η υπερβολική πίεση κατά την αφόδευση, που προκαλεί ρήξη του βλεννογόνου. Η δυσκοιλιότητα και τα σκληρά κόπρανα αυξάνουν τον κίνδυνο. Άλλοι παράγοντες περιλαμβάνουν: Κακή ενυδάτωση: Η ανεπαρκής λήψη νερού κάνει τα κόπρανα σκληρά και δυσκολεύει την κένωση. Κακή διατροφή: Έλλειψη φυτικών ινών και υψηλή κατανάλωση επεξεργασμένων τροφών αυξάνουν τη δυσκοιλιότητα. Χρόνιες παθήσεις του εντέρου: Ορισμένες φλεγμονώδεις νόσοι ή λοιμώξεις μπορούν να κάνουν τον ιστό πιο ευάλωτο. Άγχος και καθιστική ζωή: Ο συνδυασμός αυτών μπορεί να επηρεάσει την εντερική κινητικότητα και την πίεση στον πρωκτό. Η ραγάδα πρωκτού μπορεί να ξεκινήσει σαν μικρή σχισμή, αλλά χωρίς κατάλληλη φροντίδα, μπορεί να γίνει χρόνια και να προκαλεί συνεχή πόνο και αιμορραγία. Ποιοι κινδυνεύουν περισσότερο Η ραγάδα πρωκτού εμφανίζεται συχνότερα σε ενήλικες με προβλήματα δυσκοιλιότητας, αλλά μπορεί να επηρεάσει οποιονδήποτε. Ορισμένοι παράγοντες κινδύνου περιλαμβάνουν: Άτομα με χρόνια δυσκοιλιότητα λόγω κακής διατροφής ή υποκείμενων παθήσεων. Γυναίκες μετά τον τοκετό, λόγω πίεσης κατά τη γέννα. Άτομα με καθιστική ζωή ή περιορισμένη κινητικότητα. Άτομα με έλλειψη φυτικών ινών στη διατροφή. Άτομα που καταναλώνουν μεγάλες ποσότητες επεξεργασμένων τροφών ή πικάντικων φαγητών, που ερεθίζουν τον βλεννογόνο. Η πρόληψη και η έγκαιρη αντιμετώπιση είναι καθοριστικές για την αποφυγή υποτροπής και επιπλοκών. Συμπτώματα της ραγάδας πρωκτού Τα συμπτώματα ποικίλλουν ανάλογα με το στάδιο και τη σοβαρότητα της ραγάδας: Πόνος κατά την αφόδευση: Οξύς ή καυστικός πόνος που διαρκεί λίγα λεπτά ή ώρες μετά την κένωση. Αιμορραγία: Συνήθως μικρές ποσότητες αίματος στο χαρτί υγείας ή τα κόπρανα. Δυσφορία καθιστή ή κατά την κίνηση: Η περιοχή είναι ευαίσθητη στην πίεση. Υποτροπές: Χρόνιες ραγάδες μπορεί να επαναλαμβάνονται, προκαλώντας συνεχή ενοχλήση. Πρήξιμο ή σκληρία γύρω από τον πρωκτό σε περίπτωση φλεγμονής ή μόλυνσης. Η έγκαιρη αναγνώριση των συμπτωμάτων είναι κρίσιμη για την πρόληψη επιπλοκών και για την ταχεία ανάρρωση. Ο ρόλος της διατροφής στη θεραπεία και πρόληψη Η σωστή διατροφή είναι βασική για την πρόληψη και αντιμετώπιση της ραγάδας πρωκτού. Στόχος είναι η βελτίωση της πέψης, η μαλακτική των κοπράνων και η μείωση της πίεσης στον πρωκτό. Τι να τρώτε Φυτικές ίνες: Καθημερινή κατανάλωση φρούτων, λαχανικών, οσπρίων και ολικής άλεσης προϊόντων. Βοηθούν στη μαλακή σύσταση των κοπράνων και στη συχνή κένωση. Υγρά: Νερό και αφεψήματα χωρίς καφεΐνη, περίπου 1,5–2 λίτρα ημερησίως, για να διατηρείται ενυδατωμένο το έντερο. Προβιοτικά τρόφιμα: Γιαούρτι, κεφίρ ή τροφές πλούσιες σε ζωντανά βακτήρια για υγιή εντερική μικροχλωρίδα. Υγιεινά λιπαρά: Ελαιόλαδο, αβοκάντο και ξηροί καρποί για να διευκολύνουν την ομαλή πέψη. Μαλακές τροφές κατά την οξεία φάση: Πουρές, βραστά λαχανικά και σούπες για να μειωθεί ο ερεθισμός του πρωκτού. Τι να αποφύγετε Σκληρά και επεξεργασμένα τρόφιμα: Λευκό ψωμί, μπισκότα, γλυκά. Πικάντικα φαγητά και καφεΐνη: Μπορεί να ερεθίσουν τον πρωκτό. Αλκοόλ: Προκαλεί αφυδάτωση και δυσκοιλιότητα. Τροφές φτωχές σε ίνες: Μπορούν να προκαλέσουν σκληρά κόπρανα. Η διατροφική προσέγγιση πρέπει να συνδυάζεται με ήπια κινητικότητα, αποφυγή παρατεταμένης καθιστικής θέσης και σωστή υγιεινή για βέλτιστα αποτελέσματα. Επιπλοκές και μακροχρόνιες συνέπειες Αν η ραγάδα παραμείνει χωρίς θεραπεία, μπορεί να προκαλέσει: Χρόνιο πόνο: Συνεχής δυσφορία που επηρεάζει την καθημερινότητα. Μόλυνση ή απόστημα: Η ραγάδα μπορεί να οδηγήσει σε φλεγμονή ή συγκέντρωση πύου. Στενώματα πρωκτού: Μακροχρόνιες ραγάδες μπορεί να προκαλέσουν σύσφιξη ιστού, δυσκολεύοντας την αφόδευση. Υποτροπές: Χωρίς σωστή διατροφή και θεραπεία, η ραγάδα μπορεί να επανεμφανιστεί συχνά. Η έγκαιρη διατροφική και ιατρική παρέμβαση μειώνει τον πόνο και προλαμβάνει μακροχρόνιες συνέπειες. Διάγνωση Η διάγνωση γίνεται κυρίως με κλινική εξέταση από εξειδικευμένο χειρουργό ή πρωκτολόγο. Ο γιατρός αξιολογεί: Την ορατή σχισμή ή πληγή. Τυχόν οίδημα, σκληρία ή μόλυνση γύρω από τον πρωκτό. Σύνδεση με τον αυλό του εντέρου και παρουσία υποκείμενων προβλημάτων. Σε επιλεγμένες περιπτώσεις μπορεί να χρησιμοποιηθούν: Πρωκτοσκόπηση ή αναστροφοσκόπηση για λεπτομερή εικόνα. Υπέρηχος ή μαγνητική τομογραφία σε δύσκολες ή χρόνια ραγάδες. Η σωστή διάγνωση είναι απαραίτητη για την αποτελεσματική θεραπεία και την πρόληψη υποτροπής. Θεραπεία Η θεραπεία της ραγάδας πρωκτού περιλαμβάνει συνδυασμό διατροφής, φαρμακευτικής αγωγής και σε ορισμένες περιπτώσεις χειρουργικής αντιμετώπισης. Συντηρητική αντιμετώπιση Κατανάλωση τροφών πλούσιων σε ίνες και επαρκής ενυδάτωση. Μαλακά κόπρανα μέσω ήπιων καθαρτικών ή φυτικών ινών σε συμπληρώματα. Θερμά μπάνια sitz για ανακούφιση του πόνου και χαλάρωση του σφιγκτήρα. Χειρουργική ή Laser αντιμετώπιση Σε χρόνια ή υποτροπιάζουσα ραγάδα μπορεί να απαιτηθεί χειρουργική επέμβαση ή laser για πλήρη επούλωση. Οι σύγχρονες ελάχιστα επεμβατικές μέθοδοι μειώνουν τον χρόνο ανάρρωσης και την πιθανότητα υποτροπής. Η έγκαιρη επέμβαση μειώνει την ταλαιπωρία και επιταχύνει την αποκατάσταση. Πρόληψη Διατήρηση καλής ενυδάτωσης και κατανάλωση φυτικών ινών καθημερινά. Αποφυγή παρατεταμένης καθιστικής θέσης και τακτική ήπια άσκηση. Σωστή υγιεινή της περιοχής χωρίς σκληρά σαπούνια. Άμεση αντιμετώπιση δυσκοιλιότητας με διατροφή ή ήπια καθαρτικά. Η πρόληψη συνδυάζει σωστή διατροφή, ενυδάτωση και υγιεινή για τη διατήρηση της ευεξίας του εντέρου και την αποφυγή επαναλαμβανόμενων ραγάδων. Με το HealthyLab , η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. Συμπέρασμα Η ραγάδα πρωκτού είναι μια δυσάρεστη αλλά αντιμετωπίσιμη πάθηση. Η σωστή διατροφή, η ενυδάτωση και η προσεκτική παρακολούθηση των συμπτωμάτων μειώνουν τον πόνο, επιταχύνουν την επούλωση και προλαμβάνουν υποτροπές. Η ενημέρωση και η συνεργασία με εξειδικευμένο γιατρό εξασφαλίζουν αποτελεσματική θεραπεία και διατήρηση της ποιότητας ζωής. Συχνές Ερωτήσεις για Διατροφή και Ραγάδα Πρωκτού Πονάει πάντα η ραγάδα πρωκτού; Συνήθως προκαλεί πόνο κατά την αφόδευση και δυσφορία καθιστή. Ο πόνος είναι εντονότερος σε περίπτωση μόλυνσης ή φλεγμονής. Μπορεί να θεραπευτεί μόνο με διατροφή; Στα πρώιμα στάδια η σωστή διατροφή και η ενυδάτωση μπορεί να ανακουφίσουν τα συμπτώματα, αλλά σε χρόνια ραγάδα συχνά απαιτείται ιατρική ή χειρουργική παρέμβαση. Τι τρόφιμα βοηθούν περισσότερο; Φυτικές ίνες από φρούτα, λαχανικά, ολικής άλεσης προϊόντα, νερό, προβιοτικά και μαλακές τροφές μειώνουν την πίεση στον
Συμβουλές διατροφής για αιμορροΐδες: Τι να τρώτε και τι να αποφύγετε

Οι αιμορροΐδες είναι φλεβικές διευρύνσεις στην περιοχή του πρωκτού και του ορθού που μπορεί να προκαλέσουν πόνο, φαγούρα, αιμορραγία ή δυσφορία κατά την καθιστική θέση. Πρόκειται για μια πολύ συχνή πάθηση, ιδιαίτερα στους ενήλικες, που σχετίζεται με καθιστική ζωή, δυσκοιλιότητα, εγκυμοσύνη, παχυσαρκία και κακή διατροφή. Παρά το γεγονός ότι οι αιμορροΐδες δεν είναι καρκινικές, η χρόνια πίεση και φλεγμονή μπορούν να μειώσουν σημαντικά την ποιότητα ζωής. Πώς η διατροφή επηρεάζει τις αιμορροΐδες; Η σωστή διατροφή παίζει καθοριστικό ρόλο τόσο στην πρόληψη όσο και στην αντιμετώπιση των συμπτωμάτων. Ένα διατροφικό πρόγραμμα που ευνοεί τη σωστή λειτουργία του εντέρου μπορεί να μειώσει τον πόνο, τη φλεγμονή και τον κίνδυνο υποτροπής. Η δυσκοιλιότητα και η σκληρή σύσταση των κοπράνων είναι δύο βασικοί παράγοντες που επιδεινώνουν τις αιμορροΐδες. Όταν οι εντερικές κινήσεις είναι δυσκολότερες, η πίεση στο ορθό αυξάνεται και οι φλέβες διατείνονται, προκαλώντας πόνο και φλεγμονή. Η κατανάλωση τροφών πλούσιων σε φυτικές ίνες, η σωστή ενυδάτωση και η αποφυγή υπερβολικής καφεΐνης ή επεξεργασμένων τροφών συμβάλλουν στην ομαλή λειτουργία του εντέρου και μειώνουν την ένταση των συμπτωμάτων. Τροφές που πρέπει να εντάξετε στη διατροφή σας Φρούτα και λαχανικά: Μήλα, αχλάδια, μούρα, πορτοκάλια, μπρόκολο, σπανάκι και καρότα παρέχουν φυτικές ίνες που βοηθούν στην ομαλή πέψη και προλαμβάνουν τη δυσκοιλιότητα. Ταυτόχρονα, τα αντιοξειδωτικά τους μειώνουν τη φλεγμονή. Ολικής άλεσης προϊόντα: Ψωμί ολικής άλεσης, καστανό ρύζι, βρώμη και δημητριακά ολικής άλεσης ενισχύουν την κινητικότητα του εντέρου και μαλακώνουν τα κόπρανα. Όσπρια: Φακές, φασόλια, ρεβίθια και μπιζέλια είναι πλούσιες πηγές φυτικών ινών και πρωτεϊνών, που συμβάλλουν στην καλή λειτουργία του πεπτικού συστήματος. Ξηροί καρποί και σπόροι: Αμύγδαλα, καρύδια, λιναρόσπορος και ηλιόσποροι παρέχουν φυτικές ίνες και ωφέλιμα λιπαρά οξέα που υποστηρίζουν την κυκλοφορία και μειώνουν τη φλεγμονή. Υγρά: Το νερό είναι απαραίτητο για τη μαλακή σύσταση των κοπράνων. Συνιστώνται τουλάχιστον 1,5–2 λίτρα νερού την ημέρα, ενώ τα αφεψήματα χωρίς καφεΐνη μπορούν να βοηθήσουν στην ενυδάτωση. Mπορεί να σας ενδιαφέρει το αθρρο του iatromedia: Καλύτερη Αλοιφή για Αιμορροΐδες – Top 5 (2026) Τροφές που πρέπει να αποφύγετε ή να περιορίσετε Επεξεργασμένα τρόφιμα: Fast food, πατατάκια, έτοιμα γεύματα και τρόφιμα με υψηλή περιεκτικότητα σε ζάχαρη και λιπαρά επιδεινώνουν τη δυσκοιλιότητα και την φλεγμονή. Καφεΐνη και αλκοόλ: Προκαλούν αφυδάτωση και μπορούν να σκληρύνουν τα κόπρανα, αυξάνοντας την πίεση στις αιμορροΐδες. Πικάντικα φαγητά: Μπορούν να ερεθίσουν την περιοχή του πρωκτού και να επιδεινώσουν τον πόνο και την φλεγμονή. Τροφές με χαμηλή περιεκτικότητα σε φυτικές ίνες: Λευκό ψωμί, ρύζι, ζυμαρικά χωρίς ολική άλεση και άλλα επεξεργασμένα προϊόντα αυξάνουν τον κίνδυνο δυσκοιλιότητας. Πολύ επεξεργμένα γλυκά: Σοκολάτες, γλυκά κουταλιού και ζαχαρωτά μπορεί να επιδεινώσουν τη φλεγμονή και να επιβραδύνουν την πέψη. Συμβουλές για καθημερινή διατροφή και συνήθειες Μικρά και συχνά γεύματα: Η κατανάλωση μικρών γευμάτων κάθε 3–4 ώρες βοηθά στη σταθερή πέψη και μειώνει την πίεση στο ορθό. Πλούσιοι σε φυτικές ίνες πρωινοί συνδυασμοί: Δημητριακά ολικής άλεσης με φρούτα ή γιαούρτι με σπόρους λιναριού και μπανάνα υποστηρίζουν την κινητικότητα του εντέρου από νωρίς. Σωστή ενυδάτωση: Πίνετε νερό πριν, κατά τη διάρκεια και μετά τα γεύματα. Η ενυδάτωση βοηθάει τις ίνες να λειτουργήσουν σωστά. Αποφυγή καθιστικής ζωής: Αν εργάζεστε πολλές ώρες καθιστοί, κάντε διαλείμματα, περπατήστε και εκτελέστε ελαφρές ασκήσεις για να βελτιώσετε την κυκλοφορία στην περιοχή. Τακτική άσκηση: Ασκήσεις όπως περπάτημα, ποδηλασία και γιόγκα ενισχύουν την πέψη και μειώνουν τη φλεγμονή. Διαβάστε στο iatromedia: Φάρμακα για Αιμορροΐδες: Ο Πλήρης Οδηγός για Κρέμες, Χάπια, Βότανα και Διατροφή Συμπτώματα και επιπλοκές που συνδέονται με τη διατροφή Η κακή διατροφή μπορεί να προκαλέσει δυσκοιλιότητα, σκληρά κόπρανα και επαναλαμβανόμενη πίεση στις αιμορροΐδες, οδηγώντας σε: Πόνο και φλεγμονή στην περιοχή του πρωκτού. Αιμορραγία κατά την κένωση. Υποτροπές και μεγαλύτερη δυσφορία. Η πρόληψη μέσω σωστής διατροφής μειώνει τον κίνδυνο των παραπάνω επιπλοκών και βοηθά στη διατήρηση της καθημερινότητας χωρίς περιορισμούς. Πότε να επισκεφθείτε ειδικό Η επίσκεψη σε πρωκτολόγο ή χειρουργό είναι απαραίτητη όταν εμφανίζονται: Συνεχής πόνος ή δυσφορία. Αιμορραγία κατά την κένωση. Υποτροπιάζουσες αιμορροΐδες ή φλεγμονές. Δυσκολία στο κάθισμα ή στην καθημερινή δραστηριότητα. Ο ειδικός μπορεί να σας καθοδηγήσει για την κατάλληλη διατροφή, φαρμακευτική αγωγή ή, αν χρειάζεται, χειρουργική/laser αντιμετώπιση. Με το HealthyLab , η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. Συμπέρασμα Η διατροφή για αιμορροΐδες αποτελεί βασικό εργαλείο πρόληψης και ανακούφισης των συμπτωμάτων. Η ένταξη τροφών πλούσιων σε φυτικές ίνες, η σωστή ενυδάτωση, η αποφυγή επεξεργασμένων και πικάντικων τροφών, σε συνδυασμό με τακτική άσκηση, μπορεί να μειώσει την πίεση στο ορθό, να προλάβει τη δυσκοιλιότητα και να περιορίσει τον πόνο. Η σωστή διατροφή σε συνδυασμό με τις ιατρικές οδηγίες και την παρακολούθηση από ειδικό εξασφαλίζει ότι οι αιμορροΐδες μπορούν να αντιμετωπιστούν αποτελεσματικά, διατηρώντας την ποιότητα ζωής και την ψυχολογική ευεξία του ατόμου. Συχνές Ερωτήσεις για τη Διατροφή και τις Αιμορροΐδες Ποια τρόφιμα βοηθούν στην ανακούφιση των αιμορροΐδων; Τροφές πλούσιες σε φυτικές ίνες, όπως φρούτα (μήλα, αχλάδια, μούρα), λαχανικά (μπρόκολο, σπανάκι, καρότα), όσπρια, δημητριακά ολικής άλεσης και ξηροί καρποί, βοηθούν στη μαλάκωση των κοπράνων και μειώνουν την πίεση στο ορθό, περιορίζοντας τον πόνο και τη φλεγμονή. Μπορεί η διατροφή να θεραπεύσει μόνιμα τις αιμορροΐδες; Η σωστή διατροφή δεν αντικαθιστά τη θεραπεία, αλλά βοηθά στην πρόληψη και στη μείωση των συμπτωμάτων. Σε περιπτώσεις σοβαρών ή υποτροπιαζουσών αιμορροΐδων, μπορεί να χρειαστεί φαρμακευτική αγωγή ή χειρουργική/laser παρέμβαση. Πόσο νερό πρέπει να πίνω καθημερινά για να μειώσω τον κίνδυνο αιμορροΐδων; Συνιστάται να πίνετε τουλάχιστον 1,5–2 λίτρα νερό την ημέρα. Η ενυδάτωση είναι απαραίτητη για τη μαλακή σύσταση των κοπράνων και τη σωστή λειτουργία του εντέρου. Είναι ασφαλές να τρώω πικάντικα φαγητά αν έχω αιμορροΐδες; Η υπερβολική κατανάλωση πικάντικων τροφών μπορεί να ερεθίσει την περιοχή του πρωκτού και να επιδεινώσει τα συμπτώματα. Μικρές ποσότητες σπάνια προκαλούν πρόβλημα, αλλά η καλύτερη πρακτική είναι να περιοριστούν κατά τις φλεγμονές. Πόσο γρήγορα μπορεί η διατροφή να βελτιώσει τα συμπτώματα; Με σωστή ενυδάτωση, αύξηση φυτικών ινών και αποφυγή επεξεργασμένων τροφών, τα συμπτώματα μπορεί να βελτιωθούν μέσα σε λίγες ημέρες έως εβδομάδες. Η πλήρης πρόληψη υποτροπών απαιτεί συνεχή τήρηση των διατροφικών συνηθειών και σωστές ιατρικές οδηγίες.
Γυναικομαστία: Πότε απαιτείται χειρουργική αντιμετώπιση
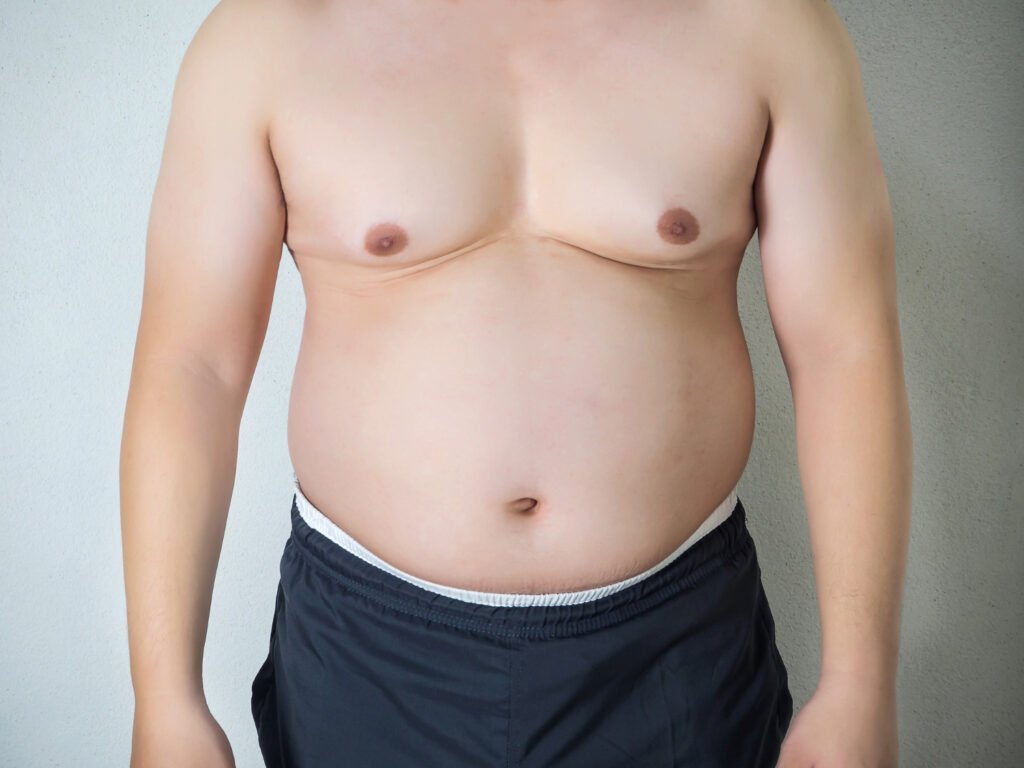
Η γυναικομαστία αποτελεί μια συχνή αλλά συχνά παρεξηγημένη κατάσταση, κατά την οποία παρατηρείται αύξηση του μαζικού αδένα στον άνδρα, δημιουργώντας την εικόνα γυναικείου στήθους. Παρότι δεν θεωρείται απειλητική για την υγεία, επηρεάζει έντονα την αισθητική εικόνα και την αυτοπεποίθηση, οδηγώντας πολλές φορές σε ψυχολογική επιβάρυνση, κοινωνική αμηχανία και περιορισμό της καθημερινής δραστηριότητας. Η εμφάνισή της δεν σχετίζεται αποκλειστικά με την ηλικία ή το βάρος, καθώς μπορεί να προκύψει ακόμη και σε αδύνατους ή υγιείς άνδρες, ενώ παρατηρείται ιδιαίτερα συχνά στην εφηβεία λόγω ορμονικών αλλαγών. Παράγοντες όπως οι ορμονικές διαταραχές, η χρήση συγκεκριμένων φαρμάκων, η παχυσαρκία και ο τρόπος ζωής μπορούν να συμβάλουν στην ανάπτυξή της. Αν και σε αρκετές περιπτώσεις υποχωρεί από μόνη της, όταν επιμένει ή εξελίσσεται, προκαλεί αισθητική και ψυχολογική δυσφορία, οδηγώντας πολλούς άνδρες στην αναζήτηση λύσης. Η σωστή ενημέρωση και η αξιολόγηση από εξειδικευμένο ιατρό είναι τα πρώτα βήματα για την επιλογή της κατάλληλης αντιμετώπισης, είτε συντηρητικής είτε χειρουργικής. Μάθετε ακόμα: Επεμβάσεις στήθους: Πώς να επιλέξεις τη σωστή για εσένα Τι είναι η γυναικομαστία και σε ποιους εμφανίζεται Η γυναικομαστία χαρακτηρίζεται από την αύξηση του μαζικού αδένα στους άνδρες, η οποία μπορεί να εμφανιστεί σε οποιαδήποτε ηλικία, από την εφηβεία έως την ώριμη ενήλικη ζωή. Οφείλεται συνήθως σε ανισορροπία μεταξύ των ορμονών τεστοστερόνης και οιστρογόνων, αλλά μπορεί επίσης να σχετίζεται με παχυσαρκία, χρήση συγκεκριμένων φαρμάκων ή υποκείμενα νοσήματα. Σε αρκετές περιπτώσεις η κατάσταση υποχωρεί αυτόματα, ιδιαίτερα στους εφήβους, ωστόσο όταν επιμένει ή επιδεινώνεται μπορεί να προκαλέσει δυσφορία, πόνο ή ακόμα και κοινωνική απομόνωση. Η διάγνωση γίνεται κλινικά από εξειδικευμένο ιατρό, ο οποίος μπορεί να ζητήσει εξετάσεις αίματος ή απεικονιστικές εξετάσεις για να αποκλείσει άλλες πιθανές αιτίες. Αίτια και παράγοντες κινδύνου Τα αίτια της γυναικομαστίας ποικίλλουν και συνδέονται τόσο με ορμονικές διαταραχές όσο και με τον τρόπο ζωής. Η αύξηση των οιστρογόνων ή η μείωση της τεστοστερόνης μπορεί να οδηγήσει σε υπερτροφία του μαζικού αδένα. Παράγοντες όπως η παχυσαρκία, η υπερβολική κατανάλωση αλκοόλ, η χρήση αναβολικών, καθώς και ορισμένα φάρμακα, όπως αυτά για την υπέρταση ή την κατάθλιψη, ενδέχεται να συμβάλλουν στην εμφάνιση του προβλήματος. Σε κάποιες περιπτώσεις η γυναικομαστία σχετίζεται με παθήσεις του θυρεοειδούς, του ήπατος ή των νεφρών. Αν δεν εντοπιστεί και αντιμετωπιστεί η αιτία, η κατάσταση μπορεί να παραμείνει σταθερή ή να εξελιχθεί. Γι’ αυτό η έγκαιρη ιατρική αξιολόγηση είναι σημαντική, ώστε να διαπιστωθεί εάν απαιτείται συντηρητική αντιμετώπιση ή χειρουργική παρέμβαση. Πότε η γυναικομαστία χρειάζεται χειρουργική αντιμετώπιση Η χειρουργική αντιμετώπιση προτείνεται όταν η γυναικομαστία δεν υποχωρεί με φυσικό τρόπο ή με φαρμακευτική αγωγή και προκαλεί ανησυχία στον ασθενή. Ενδείκνυται συνήθως όταν υπάρχει μόνιμη υπερτροφία του μαζικού αδένα για διάστημα μεγαλύτερο των 12 μηνών, όταν υπάρχουν συμπτώματα όπως πόνος ή ευαισθησία, ή όταν επηρεάζεται σημαντικά η ψυχολογία και η καθημερινή ζωή. Η επέμβαση συνήθως γίνεται με λιποαναρρόφηση ή αφαίρεση του αδένα (μαστοεκτομή μικρής κλίμακας), ανάλογα με την έκταση του προβλήματος. Ο ασθενής πρέπει να ενημερωθεί πλήρως για τα οφέλη αλλά και τους πιθανούς κινδύνους, όπως μόλυνση ή ασυμμετρία, και να απευθυνθεί σε εξειδικευμένο πλαστικό χειρουργό με εμπειρία στην αντιμετώπιση της γυναικομαστίας. Ίσως σας ενδιαφέρει: Αντιμετωπίζεται η Γυναικομαστία Χωρίς Χειρουργείο; Πώς πραγματοποιείται η χειρουργική επέμβαση Η χειρουργική αντιμετώπιση της γυναικομαστίας πραγματοποιείται συνήθως υπό γενική αναισθησία και διαρκεί περίπου μία έως δύο ώρες, ανάλογα με τη σοβαρότητα της περίπτωσης. Οι πιο συνηθισμένες τεχνικές περιλαμβάνουν τη λιποαναρρόφηση, όπου αφαιρείται το πλεονάζον λίπος, και την αφαίρεση του αδενικού ιστού μέσω μικρής τομής γύρω από τη θηλή. Σε πιο σοβαρές περιπτώσεις μπορεί να απαιτηθεί συνδυασμός τεχνικών. Η αποθεραπεία είναι συνήθως γρήγορη, με τον ασθενή να επιστρέφει στις καθημερινές δραστηριότητες σε λίγες ημέρες, αποφεύγοντας όμως έντονη σωματική άσκηση για δύο έως τέσσερις εβδομάδες. Η χρήση ειδικού ελαστικού ιματισμού βοηθά στη σωστή επούλωση και στη μείωση οιδήματος. Η γυναικομαστία είναι ένα συχνό φαινόμενο που μπορεί να επηρεάσει αρνητικά την αυτοεκτίμηση και την ποιότητα ζωής των ανδρών. Σε πολλές περιπτώσεις είναι παροδική, ωστόσο όταν επιμένει ή προκαλεί ενόχληση, η χειρουργική αντιμετώπιση αποτελεί αποτελεσματική λύση. Η έγκαιρη διάγνωση και η αξιολόγηση από ειδικό ιατρό είναι καθοριστικής σημασίας για την επιλογή της κατάλληλης θεραπείας. Η επέμβαση είναι ασφαλής όταν πραγματοποιείται από εξειδικευμένο χειρουργό, προσφέροντας άμεση βελτίωση στην εμφάνιση του θώρακα και σημαντική ψυχολογική ανακούφιση. Η σωστή ενημέρωση και προετοιμασία οδηγούν σε άριστα αποτελέσματα και συμβάλλουν στην αποκατάσταση της αυτοπεποίθησης. Με το HealthyLab , η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. Συχνές ερωτήσεις για την γυναικομαστία Η γυναικομαστία μπορεί να υποχωρήσει χωρίς επέμβαση; Ναι, ειδικά στους εφήβους, μπορεί να υποχωρήσει μέσα σε 6–12 μήνες χωρίς θεραπεία. Υπάρχει πόνος μετά την επέμβαση; Μπορεί να υπάρχει ήπια ενόχληση για λίγες ημέρες, η οποία αντιμετωπίζεται με αναλγητικά. Μπορεί να επανεμφανιστεί μετά την επέμβαση; Σπάνια, αλλά εάν δεν αντιμετωπιστεί η αιτία (π.χ. ορμονικό πρόβλημα), είναι πιθανή η υποτροπή. Πότε φαίνεται το τελικό αποτέλεσμα; Το οριστικό αποτέλεσμα συνήθως είναι ορατό 2–3 μήνες μετά την επέμβαση, όταν υποχωρήσει το οίδημα. Μάθετε επίσης: Μειωτική στήθους: Λειτουργικά οφέλη και αισθητική αποκατάσταση
Κονδυλώματα: Τι είναι, πώς μεταδίδονται και πώς μπορώ να προστατευθώ
Τα κονδυλώματα αποτελούν μία από τις πιο συχνές σεξουαλικώς μεταδιδόμενες δερματικές βλάβες, που οφείλονται στη λοίμωξη από τον ιό των ανθρώπινων θηλωμάτων (HPV). Εμφανίζονται κυρίως στην περιοχή των γεννητικών οργάνων, αλλά μπορούν να εμφανιστούν και σε άλλες περιοχές του σώματος, ανάλογα με τον τύπο του ιού. Αν και συχνά δεν συνοδεύονται από πόνο, μπορεί να προκαλέσουν δυσφορία, κνησμό ή ψυχολογική επιβάρυνση. Η έγκαιρη διάγνωση και αντιμετώπιση είναι σημαντικές, καθώς ορισμένοι τύποι HPV σχετίζονται με αυξημένο κίνδυνο εμφάνισης προκαρκινικών αλλοιώσεων. Τι είναι τα κονδυλώματα Τα κονδυλώματα είναι καλοήθεις δερματικές βλάβες που προκαλούνται κυρίως από τους τύπους HPV 6 και 11, οι οποίοι θεωρούνται χαμηλού κινδύνου. Συνήθως παρουσιάζονται ως μικρές, επίπεδες ή εξογκωμένες βλάβες, με χρώμα που κυμαίνεται από ροζ έως σκούρο καφέ. Μπορεί να εμφανιστούν μεμονωμένα ή σε ομάδες, ενώ η μορφή τους διαφέρει από άτομο σε άτομο. Αν και στις περισσότερες περιπτώσεις δεν συνδέονται με σοβαρά προβλήματα υγείας, η παρουσία τους αποτελεί ένδειξη λοίμωξης από HPV και χρήζει αξιολόγησης από εξειδικευμένο ιατρό. Σε ορισμένες περιπτώσεις, η λοίμωξη μπορεί να υποχωρήσει αυτόματα μέσα σε 1–2 χρόνια, ωστόσο η θεραπεία συμβάλλει στον περιορισμό της μετάδοσης και στην αποφυγή περαιτέρω εξάπλωσης. Πώς μεταδίδονται τα κονδυλώματα Η μετάδοση γίνεται κυρίως μέσω σεξουαλικής επαφής, συμπεριλαμβανομένης της κολπικής, πρωκτικής και στοματικής, ακόμη και όταν δεν υπάρχουν εμφανή σημάδια μόλυνσης. Η επαφή δέρμα με δέρμα στην περιοχή των γεννητικών οργάνων αρκεί για τη μετάδοση, ενώ η χρήση προφυλακτικού μειώνει τον κίνδυνο αλλά δεν τον εξαλείφει πλήρως, καθώς ο ιός μπορεί να μεταφερθεί από σημεία που δεν καλύπτονται. Υπάρχουν περιπτώσεις όπου τα κονδυλώματα εμφανίζονται αρκετούς μήνες μετά τη μόλυνση, γεγονός που δυσκολεύει την ανίχνευση της πηγής. Ο HPV δεν μεταδίδεται μέσω της καθημερινής επαφής, όπως χειραψίες ή κοινή χρήση αντικειμένων, ωστόσο η μη σωστή υγιεινή σε σεξουαλικά βοηθήματα μπορεί να συμβάλει στη μετάδοση. Μπορεί επίσης να σας ενδιαφέρει: Τι είναι τα κονδυλώματα; Ποια είναι τα συμπτώματα και πώς γίνεται η διάγνωση Τα κονδυλώματα συχνά είναι ασυμπτωματικά, γεγονός που καθιστά τη διάγνωση δύσκολη χωρίς ιατρική εξέταση. Όταν παρουσιαστούν, μπορεί να εκδηλωθούν ως μικρές διογκώσεις, επίπεδες ή με υφή που μοιάζει με κουνουπίδι. Στις γυναίκες μπορεί να βρίσκονται στον τράχηλο της μήτρας, στον κόλπο ή στο αιδοίο, ενώ στους άνδρες εμφανίζονται στο πέος, στο όσχεο ή στην περιοχή του πρωκτού. Κνησμός, ήπια αιμορραγία ή δυσφορία κατά τη σεξουαλική επαφή μπορεί να αποτελούν ενδείξεις. Η διάγνωση γίνεται κλινικά από δερματολόγο ή γυναικολόγο, ενώ σε ορισμένες περιπτώσεις μπορεί να χρειαστεί περαιτέρω εξέταση, όπως τεστ Παπανικολάου ή HPV test για τον εντοπισμό υψηλού κινδύνου τύπων. Mάθετε περισσότερα: Σεξουαλικώς Μεταδιδόμενα Νοσήματα στη Σύγχρονη Δερματολογία Θεραπεία και διαχείριση Δεν υπάρχει θεραπεία που να εξαλείφει πλήρως τον HPV, ωστόσο μπορούν να αντιμετωπιστούν οι βλάβες και να περιοριστεί η εξάπλωση. Οι θεραπευτικές επιλογές περιλαμβάνουν φαρμακευτικές κρέμες, κρυοθεραπεία (κατάψυξη των βλαβών), λέιζερ ή χειρουργική αφαίρεση, ανάλογα με την έκταση και τη θέση των κονδυλωμάτων. Σε περιπτώσεις προκαρκινικών αλλοιώσεων μπορεί να εφαρμοστούν πιο εξειδικευμένες μέθοδοι, όπως κωνοειδής εκτομή ή LEEP. Η ενίσχυση του ανοσοποιητικού με ισορροπημένη διατροφή, άσκηση και διακοπή καπνίσματος συμβάλλει στη φυσική αποβολή του ιού. Η τακτική παρακολούθηση από ιατρό είναι απαραίτητη για την αποφυγή υποτροπών και πιθανών επιπλοκών. Ίσως σας ενδιαφέρει: Σύφιλη: Τι είναι, πώς μεταδίδεται και πώς αντιμετωπίζεται Πώς μπορώ να προστατευθώ Η πιο αποτελεσματική μέθοδος πρόληψης είναι ο εμβολιασμός κατά του HPV, ο οποίος συνιστάται σε παιδιά και εφήβους πριν την έναρξη της σεξουαλικής δραστηριότητας, αλλά μπορεί να γίνει και σε ενήλικες. Η χρήση προφυλακτικού κατά τη σεξουαλική επαφή μειώνει τον κίνδυνο μετάδοσης, χωρίς όμως να τον εξαλείφει πλήρως. Η διατήρηση σταθερών σεξουαλικών σχέσεων, η αποφυγή πολλαπλών συντρόφων και η τήρηση κανόνων υγιεινής αποτελούν σημαντικά μέτρα προστασίας. Επιπλέον, ο τακτικός γυναικολογικός ή ουρολογικός έλεγχος και οι διαγνωστικές εξετάσεις βοηθούν στην έγκαιρη ανίχνευση και στην πρόληψη σοβαρών επιπλοκών. Μερικά βασικά μέτρα πρόληψης είναι ο εμβολιασμός κατά του HPV, η χρήση προφυλακτικού και ο τακτικός ιατρικός έλεγχος. Επομένως τα κονδυλώματα είναι μία συχνή αλλά διαχειρίσιμη πάθηση όταν εντοπιστεί έγκαιρα και αντιμετωπιστεί σωστά. Η ενημέρωση γύρω από τον τρόπο μετάδοσης, η πρόληψη μέσω εμβολιασμού και η υπεύθυνη σεξουαλική συμπεριφορά αποτελούν καθοριστικούς παράγοντες για τη διαφύλαξη της υγείας. Η έγκαιρη επίσκεψη σε ειδικό ιατρό και η συμμόρφωση με τις οδηγίες θεραπείας συμβάλλουν στη μείωση των επιπλοκών και στην αποτροπή υποτροπών. Με σωστή φροντίδα, τα περισσότερα άτομα μπορούν να ζήσουν χωρίς προβλήματα και να διατηρήσουν καλή ποιότητα ζωής. Αν παρουσιαστούν συμπτώματα ή υπάρχουν απορίες, η συμβουλή ενός εξειδικευμένου επαγγελματία υγείας είναι πάντα η πιο ασφαλής επιλογή. Με το HealthyLab , η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. 5 Συχνές ερωτήσεις για τα κονδυλώματα Είναι τα κονδυλώματα επικίνδυνα;Στις περισσότερες περιπτώσεις είναι καλοήθη, αλλά η αξιολόγηση από ειδικό είναι απαραίτητη. Πόσο γρήγορα εμφανίζονται μετά τη μόλυνση;Μπορεί να εμφανιστούν από μερικές εβδομάδες έως και μήνες μετά την επαφή. Εξαφανίζονται χωρίς θεραπεία;Σε κάποιες περιπτώσεις ναι, αλλά η θεραπεία βοηθά στην αποφυγή μετάδοσης και υποτροπών. Μεταδίδονται με τη χρήση προφυλακτικού;Ο κίνδυνος μειώνεται, αλλά δεν εξαλείφεται πλήρως. Μπορεί να επανεμφανιστούν μετά τη θεραπεία;Ναι, αν ο ιός παραμένει στον οργανισμό, γι’ αυτό απαιτείται παρακολούθηση.
Ανόρθωση στήθους: Τεχνικές, χρόνος ανάρρωσης και κόστος
Η ανόρθωση στήθους είναι μία από τις πιο δημοφιλείς αισθητικές επεμβάσεις, καθώς στοχεύει στην αποκατάσταση της σφριγηλότητας και της νεανικής εμφάνισης του μαστού. Με την πάροδο του χρόνου, την εγκυμοσύνη, τον θηλασμό ή λόγω απώλειας βάρους, το στήθος μπορεί να χάσει τον όγκο και την ανόρθωσή του, επηρεάζοντας την αυτοπεποίθηση πολλών γυναικών. Η επέμβαση έχει ως στόχο να αναδιαμορφώσει τον ιστό και να μετακινήσει τη θηλή σε πιο ανατομικά σωστή θέση, προσφέροντας πιο αρμονικό αποτέλεσμα. Διαβάστε επίσης: Επεμβάσεις στήθους: Πώς να επιλέξεις τη σωστή για εσένα Τι είναι η ανόρθωση στήθους και σε ποιες περιπτώσεις προτείνεται Η ανόρθωση στήθους, γνωστή ως μαστοπηξία, είναι χειρουργική επέμβαση που διορθώνει τη χαλάρωση του μαστού χωρίς απαραίτητα να αλλάζει το μέγεθός του στήθους. Συνήθως συνιστάται σε γυναίκες που παρουσιάζουν πτώση στήθους λόγω ηλικίας, εγκυμοσύνης ή σημαντικής απώλειας βάρους. Μπορεί να συνδυαστεί με αυξητική στήθους όταν απαιτείται πρόσθετος όγκος, ή με μειωτική όταν υπάρχει υπερβολικός ιστός. Η επιλογή μεθόδου εξαρτάται από τον βαθμό χαλάρωσης, την ποιότητα του δέρματος και τις ανάγκες της ασθενούς. Γενικά, η επέμβαση στοχεύει στην επαναφορά της συμμετρίας και της αισθητικής ισορροπίας, προσφέροντας ένα απόλυτα φυσικό αποτέλεσμα. Η διαδικασία πραγματοποιείται από εξειδικευμένο πλαστικό χειρουργό και απαιτεί προεγχειρητική αξιολόγηση, όπου εξετάζονται παράγοντες όπως το ιατρικό ιστορικό και οι προσδοκίες της ασθενούς. Η ανόρθωση στήθους δεν έχει στόχο μόνο την αισθητική βελτίωση, αλλά συχνά συμβάλλει θετικά στην ψυχολογία και την αυτοεικόνα της γυναίκας. Βασικές τεχνικές ανόρθωσης στήθους Οι κυριότερες τεχνικές για ανόρθωση στήθους περιλαμβάνουν την κάθετη τομή, την τομή σε σχήμα ανάστροφου Τ και την περιθηλαία. Η κάθε μέθοδος επιλέγεται ανάλογα με την έκταση της χαλάρωσης. Η κάθετη τεχνική εφαρμόζεται σε μέτρια πτώση και προσφέρει πιο περιορισμένες ουλές. Η περιθηλαία μέθοδος ενδείκνυται σε μικρού βαθμού χαλάρωση, ενώ η μέθοδος ανάστροφου Τ συνήθως εφαρμόζεται σε περιπτώσεις με σημαντική πτώση και επιπλέον δερματική χαλάρωση. Σε ορισμένες περιπτώσεις μπορεί να χρησιμοποιηθούν ενθέματα σιλικόνης για επιπλέον όγκο ή και εσωτερικές τεχνικές στήριξης του μαστού. Ο χειρουργός αποφασίζει την κατάλληλη προσέγγιση με βάση τη μορφολογία του στήθους και τους στόχους του αποτελέσματος. Η προεγχειρητική επικοινωνία είναι καθοριστική, ώστε η ασθενής να κατανοήσει τις πιθανές ουλές και την εξέλιξη του αποτελέσματος στον χρόνο. Στόχος είναι η όσο το δυνατόν πιο φυσική και αισθητικά ισορροπημένη εμφάνιση. Επεμβάσεις στήθους που μπορούν να συνδυαστούν Η ανόρθωση στήθους μπορεί, σε ορισμένες περιπτώσεις, να συνδυαστεί με άλλες επεμβάσεις για πιο ολοκληρωμένο αισθητικό αποτέλεσμα. Οι δύο συνηθέστεροι συνδυασμοί είναι με αυξητική στήθους και με μειωτική στήθους. Όταν το στήθος έχει χάσει τον όγκο του, η προσθήκη ενθέματος σιλικόνης παράλληλα με την ανόρθωση προσφέρει πιο γεμάτη και νεανική εμφάνιση. Αντίθετα, σε περιπτώσεις όπου υπάρχει υπερβολικός όγκος που επιβαρύνει το δέρμα και προκαλεί πτώση, η επέμβαση μπορεί να συνδυαστεί με μειωτική στήθους, επιτυγχάνοντας πιο συμμετρικό και λειτουργικό αποτέλεσμα. Ο συνδυασμός αποφασίζεται μετά από ιατρική αξιολόγηση και λαμβάνοντας υπόψη παράγοντες όπως η ποιότητα του δέρματος, οι αναλογίες του σώματος και οι προσδοκίες κάθε ασθενούς. Με αυτόν τον τρόπο εξασφαλίζεται καλύτερη ισορροπία και μακροχρόνιο αποτέλεσμα. Χρόνος ανάρρωσης και μετεγχειρητική φροντίδα Μετά την ανόρθωση στήθους, η ανάρρωση διαρκεί συνήθως 1–2 εβδομάδες για την επιστροφή στις ελαφρές δραστηριότητες, ενώ για πλήρη επάνοδο στην έντονη σωματική άσκηση απαιτούνται περίπου 4–6 εβδομάδες. Τις πρώτες ημέρες είναι πιθανό να εμφανιστεί ήπιο οίδημα και δυσφορία, τα οποία αντιμετωπίζονται με φαρμακευτική αγωγή που ορίζει ο γιατρός. Συνήθως απαιτείται χρήση ειδικού στηθόδεσμου για αρκετές εβδομάδες, ώστε να υποστηριχθεί η νέα θέση του μαστού και να μειωθεί το ενδεχόμενο δημιουργίας ουλών. Συνιστάται αποφυγή της άρσης βάρους, της έντονης σωματικής δραστηριότητας και του ύπνου μπρούμυτα μέχρι να δοθεί ιατρική έγκριση. Καλό είναι να γίνονται τακτικές επανεξετάσεις για να παρακολουθείται η πορεία επούλωσης. Η τελική εικόνα του μαστού σταθεροποιείται μετά από περίπου 3–6 μήνες. Η αυστηρή τήρηση των οδηγιών του χειρουργού συμβάλλει σημαντικά σε ομαλή ανάρρωση και καλύτερο αισθητικό αποτέλεσμα. Μπορεί να σας ενιδαφέρεις επίσης: Ανόρθωση στήθους στην Αθήνα: Τι πρέπει να ξέρεις πριν την επέμβαση Παράγοντες που επηρεάζουν το κόστος Το κόστος για ανόρθωση στήθους διαφοροποιείται ανάλογα με αρκετούς παράγοντες. Μεταξύ αυτών είναι το είδος της τεχνικής που θα εφαρμοστεί, αν απαιτούνται επιπλέον ενθέματα, το κύρος και η εμπειρία του χειρουργού, καθώς και οι απαιτήσεις της κλινικής ή του νοσοκομείου. Στο συνολικό κόστος συνυπολογίζονται επίσης ο προεγχειρητικός έλεγχος, η αναισθησία, οι μετεγχειρητικές εξετάσεις και η παρακολούθηση. Συνήθως παρέχεται αναλυτική προσφορά μετά την πρώτη επίσκεψη, ώστε η ασθενής να γνωρίζει με ακρίβεια την οικονομική δαπάνη. Είναι σημαντικό να αποφεύγονται επιλογές που βασίζονται αποκλειστικά στο κόστος, καθώς η ασφάλεια και το αποτέλεσμα της επέμβασης εξαρτώνται απόλυτα από την ποιότητα της ιατρικής ομάδας και των υπηρεσιών. Κάθε περίπτωση είναι εξατομικευμένη και απαιτεί ολοκληρωμένη αξιολόγηση πριν ληφθεί τελική απόφαση. Η ανόρθωση στήθους αποτελεί αποτελεσματική λύση για τη βελτίωση της εμφάνισης και της αυτοπεποίθησης όταν υπάρχει πτώση ή χαλάρωση του μαστού. Οι τεχνικές που εφαρμόζονται προσαρμόζονται στις ιδιαίτερες ανάγκες κάθε γυναίκας, προσφέροντας φυσικό και μακροχρόνιο αποτέλεσμα. Η επιλογή πιστοποιημένου πλαστικού χειρουργού, η σωστή ενημέρωση και η προσεκτική τήρηση των μετεγχειρητικών οδηγιών είναι καθοριστικής σημασίας για την επιτυχία της διαδικασίας. Η σωστή προετοιμασία και η εξατομικευμένη προσέγγιση οδηγούν σε ασφαλές αποτέλεσμα και ενίσχυση της αυτοεικόνας, πάντα με σεβασμό στην υγεία και την ευεξία της γυναίκας. Με το HealthyLab , η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. Συχνές Ερωτήσεις για την ανόρθωση στήθους Πόσο διαρκεί το αποτέλεσμα της ανόρθωσης στήθους; Το αποτέλεσμα είναι μακροχρόνιο, ωστόσο επηρεάζεται από παράγοντες όπως ηλικία, αυξομείωση βάρους και ορμονικές αλλαγές. Μπορεί να γίνει ανόρθωση μαζί με αύξηση στήθους; Ναι, εφόσον υπάρχει απώλεια όγκου, ο χειρουργός μπορεί να συνδυάσει ένθεμα με ανόρθωση, εφόσον το κρίνει κατάλληλο. Πότε μπορώ να επιστρέψω στην εργασία μου; Συνήθως μετά από 7–10 ημέρες, εφόσον δεν απαιτείται έντονη σωματική δραστηριότητα. Θα υπάρχουν ουλές μετά την επέμβαση; Οι ουλές είναι αναμενόμενες, ωστόσο με τον χρόνο γίνονται λιγότερο εμφανείς. Η σωστή φροντίδα βοηθά στην καλύτερη επούλωσή τους.
Περιεδρικό απόστημα: Συμπτώματα, αιτίες και σύγχρονες θεραπείες

Τι είναι το περιεδρικό απόστημα Το περιεδρικό απόστημα είναι μια συλλογή πύου στην περιοχή γύρω από τον πρωκτό, που προκαλείται από λοίμωξη των αδένων της περιοχής. Συνήθως εντοπίζεται γύρω από τον πρωκτικό σωλήνα και μπορεί να προκαλέσει έντονο πόνο, πρήξιμο και ερυθρότητα. Το απόστημα δημιουργείται όταν βακτήρια εισχωρούν στους αδένες του πρωκτού, προκαλώντας φλεγμονή και συσσώρευση πύου. Πρόκειται για μία αρκετά συχνή πάθηση του πρωκτού, που μπορεί να εμφανιστεί σε οποιαδήποτε ηλικία, αν και παρατηρείται συχνότερα σε ενήλικες άνδρες. Αν δεν αντιμετωπιστεί έγκαιρα, το απόστημα μπορεί να εξελιχθεί σε χρόνιο πρόβλημα ή να οδηγήσει στη δημιουργία περιεδρικού συριγγίου, με επαναλαμβανόμενες λοιμώξεις και χρόνιο πόνο. Τα πρώτα στάδια του περιεδρικού αποστήματος μπορεί να είναι ασυμπτωματικά ή να προκαλούν ήπιο πόνο. Στη συνέχεια, συνήθως εμφανίζονται έντονα συμπτώματα, όπως πρήξιμο, ερυθρότητα, έντονος πόνος κατά την καθιστική θέση ή το περπάτημα και γενική αδυναμία. Το περιεδρικό απόστημα δεν αποτελεί καρκινικό πρόβλημα, αλλά η έλλειψη θεραπείας μπορεί να οδηγήσει σε σοβαρές επιπλοκές και περιορισμό της καθημερινής ζωής. Πώς δημιουργείται το περιεδρικό απόστημα Το περιεδρικό απόστημα προκαλείται συνήθως από βακτηριακή λοίμωξη των πρωκτικών αδένων. Τα βακτήρια εισχωρούν μέσα στους αδένες και προκαλούν φλεγμονή, η οποία οδηγεί στη δημιουργία πύου και στη διαμόρφωση αποστήματος. Παράγοντες που αυξάνουν τον κίνδυνο δημιουργίας αποστήματος περιλαμβάνουν: Λοιμώξεις ή φλεγμονές του πρωκτού: όπως αιμορροΐδες, συρίγγιο ή προηγούμενα αποστήματα. Αδύναμο ανοσοποιητικό σύστημα: άτομα με διαβήτη, HIV ή ανοσοκαταστολή είναι πιο επιρρεπή. Τραυματισμοί στην περιοχή: μικροτραυματισμοί κατά την αφόδευση ή επεμβάσεις στην περιοχή μπορούν να προκαλέσουν λοίμωξη. Κακή υγιεινή: η παρατεταμένη υγρασία ή η ακατάλληλη καθαριότητα αυξάνουν τον κίνδυνο φλεγμονής. Χρόνιες παθήσεις του εντέρου: όπως η νόσος του Crohn, που μπορεί να προκαλέσει φλεγμονή και αποστήματα. Το περιεδρικό απόστημα μπορεί να εμφανιστεί ξαφνικά, συχνά με έντονο πόνο και πρήξιμο, ή να εξελιχθεί σταδιακά. Εάν δεν αντιμετωπιστεί έγκαιρα, υπάρχει αυξημένος κίνδυνος υποτροπής και δημιουργίας περιεδρικού συριγγίου. Ποιοι κινδυνεύουν περισσότερο Το περιεδρικό απόστημα εμφανίζεται συχνότερα σε ενήλικες άνδρες μεταξύ 20 και 50 ετών, αν και μπορεί να εμφανιστεί και σε γυναίκες ή σε ηλικιωμένους. Οι λόγοι για αυτή τη διαφορά περιλαμβάνουν ανατομικές και φυσιολογικές διαφορές, όπως η πυκνότερη παρουσία αδένων στους άνδρες και η μεγαλύτερη συχνότητα τραυματισμών ή φλεγμονών στην περιοχή. Άλλοι παράγοντες κινδύνου περιλαμβάνουν: Ασθενείς με διαβήτη ή ανοσοκαταστολή: αυξημένη προδιάθεση σε βακτηριακές λοιμώξεις. Άτομα με ιστορικό περιεδρικών αποστημάτων ή συριγγίων. Άτομα με χρόνια φλεγμονώδη νόσο του εντέρου, όπως Crohn ή ελκώδη κολίτιδα. Κακή υγιεινή ή παρατεταμένη υγρασία στην περιοχή του πρωκτού. Η πρόληψη και η έγκαιρη διάγνωση είναι καθοριστικές για την αποφυγή επιπλοκών, υποτροπών και χρόνιων προβλημάτων. Συμπτώματα του περιεδρικού αποστήματος Τα συμπτώματα ποικίλλουν ανάλογα με τη σοβαρότητα και τη θέση του αποστήματος: Πόνος και ευαισθησία στην περιοχή γύρω από τον πρωκτό, ιδιαίτερα κατά το κάθισμα ή το περπάτημα. Πρήξιμο και ερυθρότητα, που μπορεί να συνοδεύονται από θερμότητα στο σημείο. Έκκριση πύου ή αίματος σε περίπτωση σοβαρής μόλυνσης ή ρήξης του αποστήματος. Αίσθημα πίεσης ή δυσφορίας, ιδιαίτερα σε καθιστική θέση. Πυρετός, αδυναμία και κακουχία, που υποδηλώνουν γενικευμένη λοίμωξη. Σε χρόνια μορφή, τα αποστήματα μπορεί να υποτροπιάζουν και να προκαλούν συνεχή δυσφορία. Η έγκαιρη αναγνώριση των συμπτωμάτων είναι κρίσιμη για την αποφυγή επιπλοκών, όπως η δημιουργία συριγγίου ή η διάχυτη λοίμωξη. Επιπλοκές και μακροχρόνιες συνέπειες Το περιεδρικό απόστημα, αν δεν αντιμετωπιστεί εγκαίρως, μπορεί να προκαλέσει: Δημιουργία περιεδρικού συριγγίου, δηλαδή μόνιμη επικοινωνία μεταξύ του εντέρου και του δέρματος. Επαναλαμβανόμενες λοιμώξεις, που προκαλούν συνεχόμενο πόνο και φλεγμονή. Δυσκολία στο κάθισμα, περπάτημα και καθημερινές δραστηριότητες, μειώνοντας την ποιότητα ζωής. Σχηματισμό ουλών και ίνωση, που δυσχεραίνουν τη μελλοντική χειρουργική αποκατάσταση. Γενικευμένη λοίμωξη ή σήψη σε σοβαρές περιπτώσεις, που απαιτεί άμεση νοσοκομειακή αντιμετώπιση. Για αυτούς τους λόγους, η έγκαιρη διάγνωση και η σωστή ιατρική παρέμβαση είναι απαραίτητες για την αποφυγή μακροχρόνιων προβλημάτων και την ταχύτερη ανάρρωση. Διάγνωση Η διάγνωση γίνεται κυρίως με κλινική εξέταση από εξειδικευμένο χειρουργό. Ο γιατρός εντοπίζει το πρήξιμο, την ερυθρότητα και την έκκριση, αξιολογώντας την ακριβή θέση και μέγεθος του αποστήματος. Σε ορισμένες περιπτώσεις χρησιμοποιούνται: Υπέρηχος, για την εκτίμηση της έκτασης και βάθους του αποστήματος. Μαγνητική τομογραφία, για την αναγνώριση τυχόν δευτερογενών κοιλοτήτων ή συριγγίων. Ενδοσκοπικές εξετάσεις, σε περίπλοκες περιπτώσεις για τον έλεγχο της σύνδεσης με τον αυλό του εντέρου. Η ακριβής διάγνωση επιτρέπει τη σωστή επιλογή θεραπείας και μειώνει τον κίνδυνο υποτροπής. Θεραπεία Η αντιμετώπιση του περιεδρικού αποστήματος εξαρτάται από τη σοβαρότητα και το στάδιο της λοίμωξης: Συντηρητική αντιμετώπιση: σε πρώιμα ή πολύ μικρά αποστήματα μπορεί να εφαρμοστούν αντιβιοτικά και τοπική φροντίδα, αλλά συνήθως δεν επαρκούν για πλήρη επούλωση. Χειρουργική παροχέτευση: η κύρια θεραπεία είναι το άνοιγμα του αποστήματος για την απομάκρυνση του πύου. Υπάρχουν παραδοσιακές τεχνικές με ανοικτό τραύμα ή σύγχρονες ελάχιστα επεμβατικές μέθοδοι. Laser ή ενδοσκοπικές τεχνικές: σύγχρονες μέθοδοι που μειώνουν τον χρόνο ανάρρωσης και τις επιπλοκές, ενώ προσφέρουν καλύτερα αποτελέσματα σε περίπλοκες περιπτώσεις. Η έγκαιρη χειρουργική παρέμβαση είναι απαραίτητη για την αποφυγή χρόνιων φλεγμονών και μόνιμων προβλημάτων. Πρόληψη Κύριες στρατηγικές πρόληψης: Καλή υγιεινή της περιοχής, με ήπιο καθαρισμό και αποφυγή ερεθιστικών προϊόντων. Διατήρηση του δέρματος στεγνού, για την αποφυγή ανάπτυξης βακτηριδίων. Έγκαιρη αντιμετώπιση λοιμώξεων ή αιμορροΐδων, που μπορούν να οδηγήσουν σε απόστημα. Αποφυγή τραυματισμών ή υπερβολικής τριβής στην περιοχή. Τακτική παρακολούθηση από ειδικό χειρουργό σε άτομα με ιστορικό περιεδρικών αποστημάτων. Η πρόληψη μειώνει τον κίνδυνο υποτροπών και σοβαρών επιπλοκών. Με το HealthyLab , η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. Συμπέρασμα Το περιεδρικό απόστημα είναι μια συχνή και επώδυνη πάθηση του πρωκτού, που μπορεί να προκαλέσει σημαντική δυσφορία και περιορισμό στις καθημερινές δραστηριότητες. Η έγκαιρη διάγνωση, η σωστή υγιεινή, η πρόληψη και η κατάλληλη ιατρική αντιμετώπιση – είτε συντηρητική είτε χειρουργική/laser – είναι κρίσιμες για την πλήρη ανάρρωση και την αποφυγή υποτροπών. Η παρακολούθηση από ειδικό χειρουργό διασφαλίζει ότι το απόστημα αντιμετωπίζεται αποτελεσματικά και ότι η ποιότητα ζωής διατηρείται. Συχνές Ερωτήσεις για το περιεδρικό απόστημα Πονάει πάντα το περιεδρικό απόστημα; Συνήθως προκαλεί έντονο πόνο ή δυσφορία, ιδιαίτερα κατά το κάθισμα ή την κίνηση. Ο πόνος αυξάνεται σε περίπτωση μόλυνσης ή μεγάλης συσσώρευσης πύου. Μπορεί να θεραπευτεί χωρίς χειρουργείο; Σε πολύ πρώιμα στάδια μπορεί να εφαρμοστούν αντιβιοτικά, αλλά στις περισσότερες περιπτώσεις απαιτείται χειρουργική ή laser παρέμβαση για μόνιμη λύση. Πόσο διαρκεί η ανάρρωση; Με σύγχρονες ελάχιστα επεμβατικές τεχνικές, ο χρόνος
Περιεδρικό συρίγγιο: τι είναι, γιατί εμφανίζεται και ποιοι κινδυνεύουν περισσότερο

Τι είναι το περιεδρικό συρίγγιο Το περιεδρικό συρίγγιο είναι μια παθολογική κοιλότητα που δημιουργείται γύρω από τον πρωκτό και συνδέει εσωτερικά τον αυλό του εντέρου με το δέρμα γύρω από τον πρωκτό. Συνήθως προκύπτει ως αποτέλεσμα προηγούμενης μόλυνσης ή αποστήματος στην περιοχή, το οποίο, όταν δεν επουλωθεί σωστά, αφήνει έναν μόνιμο πόρο (συρίγγιο). Το περιεδρικό συρίγγιο μπορεί να προκαλέσει δυσφορία, πόνο, έκκριση πύου ή αίματος και επαναλαμβανόμενες φλεγμονές, επηρεάζοντας σημαντικά την καθημερινότητα του ατόμου. Η πάθηση δεν είναι καρκινική, αλλά η χρόνια παρουσία φλεγμονής μπορεί να προκαλέσει δυσφορία και να απαιτεί χειρουργική αντιμετώπιση για πλήρη ίαση. Πώς δημιουργείται το περιεδρικό συρίγγιο Το συρίγγιο δημιουργείται συνήθως όταν ένα περιπρωκτικό απόστημα δεν θεραπεύεται πλήρως. Η μόλυνση σχηματίζει έναν πόρο που συνδέει το εσωτερικό του εντέρου με την εξωτερική επιφάνεια του δέρματος. Παράγοντες που ευνοούν τη δημιουργία του περιλαμβάνουν: Ανεπαρκής ή καθυστερημένη θεραπεία αποστήματος: η μη πλήρης αποκατάσταση του αποστήματος αυξάνει τον κίνδυνο συριγγίου. Χρόνιες φλεγμονώδεις νόσοι του εντέρου: όπως η νόσος Crohn ή η ελκώδης κολίτιδα, που αυξάνουν τη φλεγμονή στην περιοχή. Υποτροπιάζουσες λοιμώξεις της περιοχής: συχνές μολύνσεις ενισχύουν τη δημιουργία μόνιμου πόρου. Κακή υγιεινή ή υγρασία στην περιοχή: η παρατεταμένη εφίδρωση και η ακατάλληλη φροντίδα του δέρματος αυξάνουν τον κίνδυνο μόλυνσης. Ανοσοκαταστολή ή διαβήτης: καταστάσεις που μειώνουν την ικανότητα του οργανισμού να επουλώνει φλεγμονές. Το περιεδρικό συρίγγιο μπορεί να ξεκινήσει με ήπιο πρήξιμο ή έκκριση και να εξελιχθεί σε χρόνια κατάσταση με συνεχείς υποτροπές. Ποιοι κινδυνεύουν περισσότερο Το περιεδρικό συρίγγιο εμφανίζεται συχνότερα σε ενήλικες, με μεγαλύτερη συχνότητα στους άνδρες. Παράγοντες κινδύνου περιλαμβάνουν: Ιστορικό αποστήματος στον πρωκτό Χρόνιες φλεγμονώδεις νόσοι του εντέρου Παχυσαρκία ή καθιστική ζωή Ανοσοκαταστολή ή σακχαρώδης διαβήτης Η πρόληψη και η έγκαιρη διάγνωση μειώνουν τον κίνδυνο χρόνιων υποτροπών και επιπλοκών. Συμπτώματα του περιεδρικού συριγγίου Τα συμπτώματα ποικίλλουν ανάλογα με το στάδιο και τη σοβαρότητα: Πόνος και ευαισθησία γύρω από τον πρωκτό, ιδιαίτερα κατά το κάθισμα ή το περπάτημα Έκκριση πύου ή αίματος από μικρή οπή στο δέρμα Ερυθρότητα, πρήξιμο και τοπική φλεγμονή Αίσθημα πίεσης ή δυσφορίας Υποτροπές με επαναλαμβανόμενα επεισόδια φλεγμονής και μόλυνσης Επιπλοκές και μακροχρόνιες συνέπειες Αν δεν αντιμετωπιστεί σωστά, το συρίγγιο μπορεί να οδηγήσει σε: Χρόνια φλεγμονή και πόνο Συχνές λοιμώξεις και αποστήματα Ουλώδη ιστό που δυσκολεύει την πλήρη επούλωση Μείωση της ποιότητας ζωής λόγω συνεχούς δυσφορίας Η έγκαιρη διάγνωση και η παρακολούθηση από ειδικό χειρουργό μειώνουν τον πόνο και τις επιπλοκές, διασφαλίζοντας την πλήρη αποκατάσταση. Διάγνωση Η διάγνωση του περιεδρικού συριγγίου γίνεται κυρίως με κλινική εξέταση από εξειδικευμένο χειρουργό ή πρωκτολόγο. Ο γιατρός εντοπίζει την εξωτερική οπή, αξιολογεί το οίδημα, την ερυθρότητα και την έκκριση, και καθορίζει τη σύνδεση της κύριας κοιλότητας με τον αυλό του εντέρου. Η λεπτομερής κλινική εξέταση συχνά συνδυάζεται με απεικονιστικές μεθόδους, όπως υπέρηχο ή μαγνητική τομογραφία, για τον εντοπισμό κρυφών ή δευτερογενών αυλών και αποστημάτων. Σε ορισμένες περιπτώσεις, μπορεί να χρησιμοποιηθούν και ενδοσκοπικές εξετάσεις για ακριβέστερη χαρτογράφηση του συριγγίου, προκειμένου να σχεδιαστεί η κατάλληλη θεραπευτική παρέμβαση και να μειωθεί ο κίνδυνος υποτροπής. Θεραπεία Η αντιμετώπιση του περιεδρικού συριγγίου εξαρτάται από τη σοβαρότητα: Συντηρητική αντιμετώπιση: τοπική φροντίδα, καθαρισμός, αντιβιοτικά σε περίπτωση μόλυνσης. Χειρουργική αντιμετώπιση: η πιο αποτελεσματική μέθοδος για μόνιμη λύση. Περιλαμβάνει αφαίρεση ή ανοικτή εκτομή του συριγγίου και σύγχρονες τεχνικές flap ή ελάχιστα επεμβατικές μεθόδους. Laser θεραπεία: μειώνει τον χρόνο αποκατάστασης και τον κίνδυνο υποτροπής σε κατάλληλες περιπτώσεις. Η έγκαιρη επέμβαση μειώνει τις υποτροπές και τις μακροχρόνιες επιπλοκές. Πρόληψη Οι βασικές στρατηγικές πρόληψης περιλαμβάνουν: Καλή υγιεινή της περιοχής με απαλό καθαρισμό Αποφυγή υπερβολικής υγρασίας και φροντίδα για στέγνωμα του δέρματος Άμεση ιατρική αξιολόγηση σε περίπτωση αποστήματος ή πρώτων συμπτωμάτων Διαχείριση χρόνιων φλεγμονωδών νόσων του εντέρου και ασθενειών που μειώνουν την ανοσολογική αντίδραση Με το HealthyLab , η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. Συμπέρασμα Το περιεδρικό συρίγγιο είναι μια συχνή πάθηση γύρω από τον πρωκτό που, αν και δεν είναι καρκινική, μπορεί να προκαλέσει σημαντική δυσφορία, πόνο και περιορισμό στις καθημερινές δραστηριότητες. Η έγκαιρη διάγνωση, η σωστή υγιεινή, η πρόληψη και η κατάλληλη ιατρική αντιμετώπιση – είτε συντηρητική είτε χειρουργική/laser – είναι κρίσιμες για την πλήρη αποκατάσταση και την αποφυγή υποτροπών. Η παρακολούθηση από ειδικό χειρουργό διασφαλίζει την αποτελεσματική αντιμετώπιση και τη διατήρηση της ποιότητας ζωής. Συχνές Ερωτήσεις για το περιεδρικό συρίγγιο Πονάει πάντα το περιεδρικό συρίγγιο; Συνήθως προκαλεί πόνο ή δυσφορία, ιδιαίτερα κατά το κάθισμα, το περπάτημα ή την άσκηση. Ο πόνος μπορεί να είναι ήπιος στα αρχικά στάδια, αλλά αυξάνεται σημαντικά σε περίπτωση μόλυνσης ή σχηματισμού αποστήματος. Συχνά συνοδεύεται από αίσθημα πίεσης ή ευαισθησίας γύρω από τον πρωκτό, δυσκολεύοντας τις καθημερινές δραστηριότητες. Μπορεί να θεραπευτεί χωρίς χειρουργείο; Στα πρώιμα ή ήπια στάδια μπορεί να αντιμετωπιστεί συντηρητικά με σωστή υγιεινή, καθαρισμό της περιοχής, τοπική φροντίδα και, σε ορισμένες περιπτώσεις, αντιβιοτικά. Ωστόσο, τα περισσότερα περιεδρικά συρίγγια τείνουν να γίνονται χρόνια και υποτροπιάζουν, καθιστώντας τη χειρουργική ή τη laser θεραπεία την πιο αποτελεσματική και μόνιμη λύση. Πόσο διαρκεί η ανάρρωση; Με τις σύγχρονες ελάχιστα επεμβατικές τεχνικές, όπως laser ή ενδοσκοπική χειρουργική, ο χρόνος ανάρρωσης κυμαίνεται συνήθως μεταξύ 5–10 ημερών, επιτρέποντας ταχεία επιστροφή στις καθημερινές δραστηριότητες. Με τις παραδοσιακές χειρουργικές μεθόδους, η αποκατάσταση μπορεί να διαρκέσει αρκετές εβδομάδες, ενώ απαιτείται αυστηρή φροντίδα του τραύματος για την πρόληψη υποτροπής. Υπάρχει κίνδυνος υποτροπής; Ναι, ιδιαίτερα αν παραμένουν οι παράγοντες που προκάλεσαν το συρίγγιο, όπως υποτροπιάζον απόστημα, χρόνια φλεγμονή ή δυσκολία επούλωσης. Η επιλογή της σωστής χειρουργικής τεχνικής, η τήρηση των οδηγιών του γιατρού και η παρακολούθηση μετά την επέμβαση μειώνουν σημαντικά τον κίνδυνο επανεμφάνισης. Πότε πρέπει να επισκεφθώ χειρουργό; Αν υπάρχει επίμονος πόνος, πρήξιμο, έκκριση πύου ή αίματος, υποτροπιάζουσες φλεγμονές ή δυσκολία στο κάθισμα, είναι σημαντική η άμεση αξιολόγηση από εξειδικευμένο χειρουργό ή πρωκτολόγο. Η έγκαιρη διάγνωση και αντιμετώπιση μειώνουν τον κίνδυνο επιπλοκών, όπως χρόνια φλεγμονή, σχηματισμός ουλώδους ιστού ή επαναλαμβανόμενα αποστήματα.
HPV: Τι είναι, πώς μεταδίδεται και πώς μπορώ να προστατευθώ
Ο ιός των ανθρώπινων θηλωμάτων (HPV) αποτελεί έναν από τους πιο συχνούς σεξουαλικώς μεταδιδόμενους ιούς παγκοσμίως και αφορά άνδρες και γυναίκες ανεξάρτητα από την ηλικία. Στην πλειονότητα των περιπτώσεων δεν προκαλεί σοβαρά συμπτώματα και το ανοσοποιητικό σύστημα καταφέρνει να τον καταπολεμήσει φυσικά. Ωστόσο, ορισμένοι τύποι του HPV συνδέονται με την εμφάνιση κονδυλωμάτων ή ακόμη και με σοβαρότερες καταστάσεις, όπως ο καρκίνος του τραχήλου της μήτρας, του πρωκτού, του πέους και του στοματοφάρυγγα. Η ενημέρωση γύρω από τον ιό, τον τρόπο μετάδοσης και τις διαθέσιμες μεθόδους πρόληψης αποτελεί το σημαντικότερο εργαλείο για τη μείωση του κινδύνου. Στο παρόν άρθρο θα αναλύσουμε τις βασικές πληροφορίες για τον HPV, πώς μεταδίδεται και τι μπορείτε να κάνετε για να προστατεύσετε την υγεία σας με τον πιο αποτελεσματικό τρόπο. Τι είναι ο HPV Ο HPV (Human Papillomavirus) είναι μία μεγάλη ομάδα ιών, με περισσότερους από 200 διαφορετικούς τύπους. Κάποιοι από αυτούς είναι χαμηλού κινδύνου και προκαλούν κυρίως κονδυλώματα, ενώ άλλοι θεωρούνται υψηλού κινδύνου και μπορεί να οδηγήσουν σε προκαρκινικές αλλοιώσεις και καρκίνο. Η λοίμωξη από HPV είναι ιδιαίτερα συχνή και υπολογίζεται ότι έως και το 80% των σεξουαλικά ενεργών ατόμων θα μολυνθεί κάποια στιγμή στη ζωή του. Οι περισσότεροι τύποι δεν εμφανίζουν καμία ένδειξη και απομακρύνονται αυτόματα μέσα σε 1-2 χρόνια. Ωστόσο, η παραμονή του ιού στον οργανισμό χωρίς διάγνωση και παρακολούθηση μπορεί να δημιουργήσει επιπλοκές. Η έγκαιρη ανίχνευση μέσω εξετάσεων, όπως το τεστ Παπανικολάου και το HPV test, είναι καθοριστικής σημασίας για την αποφυγή σοβαρών προβλημάτων. Διαβάστε επίσης: Πρωκτικά κονδυλώματα και HPV Πώς μεταδίδεται Η μετάδοση του HPV γίνεται κυρίως μέσω σεξουαλικής επαφής, συμπεριλαμβανομένης της κολπικής, πρωκτικής και στοματικής. Ακόμη και η επαφή δέρμα με δέρμα στην περιοχή των γεννητικών οργάνων μπορεί να οδηγήσει σε μόλυνση. Σημαντικό είναι ότι η χρήση προφυλακτικού μειώνει τον κίνδυνο μετάδοσης, αλλά δεν τον εξαλείφει πλήρως, καθώς ο ιός μπορεί να μεταδοθεί από περιοχές που δεν καλύπτονται. Υπάρχουν περιπτώσεις όπου η μετάδοση μπορεί να συμβεί ακόμα και όταν δεν υπάρχουν εμφανή συμπτώματα ή κονδυλώματα. Η μόλυνση δεν απαιτεί απαραίτητα πλήρη σεξουαλική επαφή και μπορεί να συμβεί ακόμη και με τη χρήση κοινών σεξουαλικών αντικειμένων εφόσον δεν έχουν καθαριστεί σωστά. Παράλληλα, ο HPV δεν μεταδίδεται μέσω του αέρα, των αγκαλιών ή της κοινής χρήσης αντικειμένων όπως μαχαιροπίρουνα ή πετσέτες. Μάθετε επίσης: Σεξουαλικώς Μεταδιδόμενα Νοσήματα στη Σύγχρονη Δερματολογία Ποια είναι τα συμπτώματα Στις περισσότερες περιπτώσεις ο HPV δεν προκαλεί κανένα σύμπτωμα και μπορεί να παραμείνει στον οργανισμό για χρόνια χωρίς να γίνει αντιληπτός. Όταν εμφανιστούν συμπτώματα, συνήθως πρόκειται για κονδυλώματα στα γεννητικά όργανα, τα οποία είναι μικρές, επίπεδες ή εξογκωμένες βλάβες του δέρματος. Στις γυναίκες η μόλυνση μπορεί να επηρεάσει τον τράχηλο της μήτρας, ενώ στους άνδρες μπορεί να εκδηλωθεί στο πέος, στο όσχεο ή στον πρωκτό. Τα κονδυλώματα δεν σχετίζονται συνήθως με καρκίνο, αλλά αποτελούν ένδειξη μόλυνσης από τύπους χαμηλού κινδύνου. Οι τύποι υψηλού κινδύνου δεν εμφανίζουν ορατές βλάβες, γεγονός που καθιστά την πρόληψη και τον τακτικό έλεγχο ζωτικής σημασίας. Η έγκαιρη διάγνωση μέσω ιατρικών εξετάσεων επιτρέπει την παρακολούθηση και την έγκαιρη αντιμετώπιση πιθανών αλλοιώσεων. Πώς μπορώ να προστατευθώ από τον HPV Η πιο αποτελεσματική μέθοδος πρόληψης είναι ο εμβολιασμός κατά του HPV, ο οποίος συνιστάται σε παιδιά και εφήβους πριν την έναρξη της σεξουαλικής δραστηριότητας, αλλά μπορεί να γίνει και σε ενήλικες. Το εμβόλιο προστατεύει από τους πιο επικίνδυνους τύπους του ιού και έχει αποδειχθεί ότι μειώνει σημαντικά τον κίνδυνο εμφάνισης καρκίνου του τραχήλου της μήτρας και άλλων HPV-σχετιζόμενων μορφών καρκίνου. Επιπλέον, η χρήση προφυλακτικού, η διατήρηση μίας σταθερής σχέσης και η αποφυγή πολλαπλών σεξουαλικών συντρόφων βοηθούν στη μείωση του κινδύνου μετάδοσης. Σημαντικός παράγοντας είναι επίσης ο τακτικός γυναικολογικός έλεγχος και οι εξετάσεις screening, όπως το τεστ Παπ και το HPV test, που επιτρέπουν την έγκαιρη διάγνωση και αντιμετώπιση τυχόν αλλοιώσεων. Μπορεί να σας ενδιαφέρει: HIV & AIDS: Τι είναι, πώς μεταδίδεται και πώς αντιμετωπίζεται σήμερα Θεραπεία και διαχείριση του ιού Δεν υπάρχει συγκεκριμένη θεραπεία που να εξαλείφει πλήρως τον HPV, αλλά είναι δυνατόν να αντιμετωπιστούν τα συμπτώματα και οι βλάβες που προκαλεί. Στην περίπτωση των κονδυλωμάτων, η θεραπεία μπορεί να περιλαμβάνει φαρμακευτικές κρέμες, κρυοθεραπεία ή χειρουργική αφαίρεση, ανάλογα με το μέγεθος και την έκταση της βλάβης. Για τις προκαρκινικές αλλοιώσεις εφαρμόζονται πιο εξειδικευμένες ιατρικές παρεμβάσεις, όπως κωνοειδής εκτομή ή LEEP. Παράλληλα, η ενίσχυση του ανοσοποιητικού συστήματος μέσω υγιεινής διατροφής, άσκησης και αποφυγής καπνίσματος μπορεί να συμβάλει στην αποβολή του ιού. Είναι σημαντικό να σημειωθεί ότι η έγκαιρη διάγνωση και παρακολούθηση μειώνουν σημαντικά τις πιθανότητες εξέλιξης σε σοβαρή πάθηση. Συμπερασματικά, ο HPV είναι ένας ιδιαίτερα συνηθισμένος ιός, ο οποίος στις περισσότερες περιπτώσεις δεν προκαλεί σοβαρά προβλήματα, αλλά σε ορισμένες μπορεί να οδηγήσει σε σημαντικές επιπτώσεις στην υγεία. Η ενημέρωση, ο εμβολιασμός, η ασφαλής σεξουαλική συμπεριφορά και ο τακτικός ιατρικός έλεγχος αποτελούν τους βασικούς πυλώνες αποτελεσματικής πρόληψης και έγκαιρης αντιμετώπισης. Με σωστή φροντίδα και παρακολούθηση, οι πιθανότητες σοβαρών επιπλοκών μειώνονται σημαντικά, επιτρέποντας σε κάθε άτομο να διατηρήσει καλή ποιότητα ζωής. Εάν υπάρχουν απορίες ή ανησυχίες, η συμβουλή ενός εξειδικευμένου ιατρού είναι πάντα η πιο αξιόπιστη επιλογή. Με το HealthyLab , η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. 5 Συχνές ερωτήσεις για τη μετάδοση και τη θεραπεία του ιού Ο HPV θεραπεύεται;Δεν υπάρχει θεραπεία που να εξαλείφει πλήρως τον ιό, αλλά οι περισσότερες λοιμώξεις υποχωρούν μόνες τους και αντιμετωπίζονται τα συμπτώματα. Μπορώ να κολλήσω HPV χωρίς σεξουαλική επαφή;Ναι, μπορεί να μεταδοθεί με επαφή δέρμα με δέρμα στην περιοχή των γεννητικών οργάνων. Είναι απαραίτητο το εμβόλιο του HPV;Ναι, είναι η πιο αποτελεσματική μέθοδος πρόληψης και συνιστάται σε άνδρες και γυναίκες. Πόσο συχνά πρέπει να κάνω τεστ Παπ;Συνήθως μία φορά τον χρόνο, εκτός αν ο γιατρός συστήσει διαφορετικά. Μπορεί ο HPV να επηρεάσει τη γονιμότητα;Στις περισσότερες περιπτώσεις όχι, εκτός αν προκύψουν επιπλοκές από παραμελημένες λοιμώξεις.
Μειωτική στήθους: Λειτουργικά οφέλη και αισθητική αποκατάσταση

Η μειωτική στήθους αποτελεί μία από τις πιο συχνές επεμβάσεις πλαστικής χειρουργικής, ιδιαίτερα σε γυναίκες που ταλαιπωρούνται από δυσφορία, πόνους ή περιορισμούς στην καθημερινότητα λόγω μεγάλου μεγέθους μαστών. Η διαδικασία αυτή δεν αφορά μόνο την αισθητική βελτίωση της σιλουέτας, αλλά κυρίως τη βελτίωση της σωματικής υγείας και της ποιότητας ζωής. Στην εισαγωγική αυτή παράγραφο, παρουσιάζουμε τα βασικά στοιχεία της μειωτικής στήθους, εξηγώντας πώς μπορεί να συμβάλει στην ανακούφιση από ορθοπεδικά προβλήματα, στη βελτίωση της καθημερινής λειτουργικότητας και στην αποκατάσταση της αυτοπεποίθησης. Πολλές γυναίκες αναζητούν λύση σε προβλήματα όπως πόνος στην πλάτη, τον αυχένα ή τους ώμους και δυσκολία στην άσκηση, καταλήγοντας στη μειωτική στήθους ως οριστική και αποτελεσματική επιλογή. Διαβάστε επίσης: Επεμβάσεις στήθους: Πώς να επιλέξεις τη σωστή για εσένα Τι είναι η μειωτική στήθους και ποια προβλήματα αντιμετωπίζει Η μειωτική στήθους είναι χειρουργική επέμβαση που αποσκοπεί στη μείωση του όγκου και του βάρους των μαστών, αφαιρώντας περίσσια δέρματος, λίπους και μαζικού ιστού. Η διαδικασία μπορεί να προσφέρει σημαντική ανακούφιση σε περιπτώσεις χρόνιου πόνου, ιδίως στην περιοχή της πλάτης και του αυχένα, καθώς και σε δερματικούς ερεθισμούς ή μολύνσεις στην υπομαστική περιοχή. Επιπλέον, οι γυναίκες με υπερμεγέθη στήθη συχνά αντιμετωπίζουν δυσκολίες στο ντύσιμο και στον αθλητισμό, ενώ ενδέχεται να παρουσιάζουν και ψυχολογικά θέματα όπως χαμηλή αυτοεκτίμηση. Η επέμβαση προσφέρει λειτουργικά και αισθητικά οφέλη, επαναφέροντας φυσικές αναλογίες στο σώμα. Ο ειδικός ιατρός εξετάζει προσεκτικά την κάθε περίπτωση, προτείνοντας τεχνικές που ανταποκρίνονται στις ανάγκες και τις προσδοκίες της ασθενούς. Λειτουργικά οφέλη της επέμβασης Ένα από τα μεγαλύτερα πλεονεκτήματα της μειωτικής στήθους είναι η άμεση ανακούφιση από σωματικούς πόνους. Η μείωση του βάρους στο πρόσθιο τμήμα του σώματος συμβάλλει στην καλύτερη στάση, αποφορτίζοντας τη σπονδυλική στήλη. Πολλές γυναίκες αναφέρουν βελτίωση στην κινητικότητα, ευκολία στην αναπνοή και μεγαλύτερη άνεση κατά την άθληση ή τις καθημερινές δραστηριότητες. Επιπλέον, περιορίζονται οι δερματικές φλεγμονές που προκαλούνται από την υπερβολική τριβή και τον ιδρώτα, ενώ βελτιώνεται και η ποιότητα του ύπνου. Τα λειτουργικά αυτά οφέλη είναι συχνά πιο σημαντικά από την αισθητική βελτίωση, οδηγώντας πολλές ασθενείς να προχωρήσουν στην επέμβαση για ιατρικούς λόγους και όχι μόνο για λόγους εμφάνισης. Διαβάστε ακόμα: Μείωση στήθους στην Αθήνα: Όσα πρέπει να ξέρεις πριν την επέμβαση Αισθητική αποκατάσταση Η μειωτική στήθους επιτυγχάνει μια πιο ισορροπημένη εμφάνιση, βοηθώντας το σώμα να αποκτήσει αρμονικές αναλογίες. Με τη μείωση του όγκου των μαστών, το περίγραμμα του σώματος δείχνει πιο καλλίγραμμο, ενώ πολλές γυναίκες αισθάνονται μεγαλύτερη άνεση στην επιλογή ρούχων. Η αλλαγή αυτή οδηγεί συχνά σε σημαντική ενίσχυση της αυτοπεποίθησης και βελτίωση της ψυχολογικής ευεξίας. Οι γυναίκες που υποβάλλονται στην επέμβαση εκφράζουν ότι νιώθουν πιο ελεύθερες στις δραστηριότητές τους και λιγότερο εκτεθειμένες ή άβολες στο κοινωνικό περιβάλλον. Παράλληλα, ο πλαστικός χειρουργός μπορεί να συνδυάσει τη διαδικασία με ανόρθωση στήθους, προσφέροντας ακόμη πιο φυσικό αποτέλεσμα. Πώς πραγματοποιείται η επέμβαση και σε ποιες απευθύνεται Η μειωτική στήθους διενεργείται υπό γενική αναισθησία και η διάρκειά της κυμαίνεται συνήθως από δύο έως τέσσερις ώρες, ανάλογα με την τεχνική. Η ασθενής παραμένει στο νοσοκομείο για μικρό χρονικό διάστημα, ενώ η πλήρης αποκατάσταση απαιτεί συνήθως λίγες εβδομάδες. Η επέμβαση απευθύνεται σε γυναίκες που αντιμετωπίζουν λειτουργικά προβλήματα, δυσφορία ή αισθητική δυσαναλογία λόγω υπερβολικά μεγάλου στήθους. Απαραίτητη προϋπόθεση είναι η καλή γενική υγεία και η ρεαλιστική προσδοκία για το αποτέλεσμα. Συνήθως προτείνεται η επέμβαση μετά την ολοκλήρωση του σωματικού σχηματισμού και, εφόσον είναι δυνατό, μετά από τυχόν εγκυμοσύνες και θηλασμό. Μετεγχειρητική φροντίδα Μετά την επέμβαση, η ασθενής πρέπει να ακολουθήσει τις οδηγίες του ιατρού για την αποφυγή επιπλοκών και την καλύτερη επούλωση. Συνιστάται η χρήση ειδικού στηθόδεσμου για αρκετές εβδομάδες, καθώς και η αποφυγή έντονης σωματικής δραστηριότητας. Η επιστροφή στην εργασία και στην καθημερινότητα γίνεται σταδιακά, συνήθως μέσα σε 10 με 14 ημέρες. Οι ουλές με τον χρόνο υποχωρούν σημαντικά, ενώ σε ορισμένες περιπτώσεις μπορούν να βελτιωθούν με εξειδικευμένες θεραπείες. Η τακτική παρακολούθηση από τον χειρουργό διασφαλίζει την ομαλή πρόοδο της αποκατάστασης και την αξιόπιστη διατήρηση του τελικού αποτελέσματος. Η μειωτική στήθους αποτελεί μια ολοκληρωμένη λύση για γυναίκες που επιθυμούν ανακούφιση από λειτουργικά προβλήματα και ταυτόχρονη αισθητική βελτίωση. Τα οφέλη της είναι πολυδιάστατα, αφορώντας τη σωματική υγεία, την κινητικότητα, τη στάση του σώματος και την ψυχολογική ευεξία. Με την κατάλληλη ιατρική καθοδήγηση και σωστή μετεγχειρητική φροντίδα, η επέμβαση μπορεί να προσφέρει μόνιμα και εντυπωσιακά αποτελέσματα, συμβάλλοντας ουσιαστικά στην ποιότητα ζωής της ασθενούς. Με το HealthyLab , η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. 5 Συχνές ερωτήσεις για την μειωτική στήθους Πόσο διαρκούν τα αποτελέσματα της μειωτικής στήθους; Τα αποτελέσματα θεωρούνται μόνιμα, εκτός αν υπάρξουν σημαντικές μεταβολές βάρους ή εγκυμοσύνη. Μπορώ να θηλάσω μετά την επέμβαση; Σε πολλές περιπτώσεις είναι εφικτό, ωστόσο εξαρτάται από την τεχνική και τη δομή του ιστού. Συζητείται με τον χειρουργό. Πότε μπορώ να επιστρέψω στη γυμναστική; Συνήθως μετά από 4–6 εβδομάδες, ανάλογα με την επούλωση και τις οδηγίες του γιατρού. Υπάρχουν κίνδυνοι ή επιπλοκές; Όπως σε κάθε χειρουργική επέμβαση, υπάρχουν πιθανοί κίνδυνοι, αλλά περιορίζονται σημαντικά όταν η διαδικασία γίνεται από έμπειρο πλαστικό χειρουργό. Είναι επώδυνη η αποθεραπεία; Ο πόνος είναι διαχειρίσιμος με φαρμακευτική αγωγή και συνήθως υποχωρεί μέσα στην πρώτη εβδομάδα.
