Σκολίωση σε παιδιά και ενήλικες: Τι πρέπει να γνωρίζουμε σήμερα

Η σκολίωση αποτελεί μία από τις συχνότερες παθήσεις της σπονδυλικής στήλης και χαρακτηρίζεται από πλάγια κύρτωση και στροφική παραμόρφωση των σπονδύλων. Αν και συχνά συνδέεται με την παιδική και εφηβική ηλικία, η σκολίωση δεν αφορά αποκλειστικά τα παιδιά, καθώς μπορεί να επιμείνει ή να εμφανιστεί και στην ενήλικη ζωή. H σύγχρονη ιατρική αντιμετωπίζει τη σκολίωση όχι μόνο ως ανατομική παραμόρφωση, αλλά ως μία κατάσταση που μπορεί να επηρεάσει τη λειτουργικότητα, την ποιότητα ζωής και την ψυχολογία του ατόμου. Στο παρόν άρθρο αναλύεται τι είναι η σκολίωση, πώς εξελίσσεται σε παιδιά και ενήλικες, ποιες είναι οι σύγχρονες θεραπευτικές επιλογές και γιατί η έγκαιρη και εξατομικευμένη προσέγγιση είναι καθοριστικής σημασίας. Δείτε εδώ: Παθήσεις της σπονδυλικής στήλης: Από τη διάγνωση στη θεραπεία και την αποκατάσταση Τι είναι η σκολίωση και πώς εξελίσσεται Η σκολίωση ορίζεται ως πλάγια κύρτωση της σπονδυλικής στήλης άνω των 10 μοιρών (Cobb angle), συνοδευόμενη από στροφή των σπονδύλων. Η πιο συχνή μορφή είναι η ιδιοπαθής σκολίωση, δηλαδή χωρίς σαφή αιτιολογία, ενώ λιγότερο συχνά μπορεί να είναι συγγενής ή νευρομυϊκή. Η εξέλιξη της σκολίωσης εξαρτάται από: την ηλικία εμφάνισης, τον βαθμό της κύρτωσης, το στάδιο σκελετικής ωρίμανσης, τον ρυθμό ανάπτυξης. Στα παιδιά και τους εφήβους, η σκολίωση μπορεί να επιδεινωθεί κατά τις περιόδους ταχείας ανάπτυξης, ενώ στους ενήλικες η εξέλιξη είναι συνήθως πιο αργή και συχνά σχετίζεται με εκφυλιστικές αλλοιώσεις. Μπορεί να σας ενδιαφέρει: Δισκοκήλη της σπονδυλικής στήλης: Από τη διάγνωση στη στοχευμένη θεραπεία Σκολίωση σε παιδιά και εφήβους Η παιδική και εφηβική σκολίωση αποτελεί την πιο συχνή μορφή της πάθησης. Σε πολλές περιπτώσεις είναι ασυμπτωματική και ανιχνεύεται κατά τον προληπτικό έλεγχο ή από παρατήρηση ασυμμετρίας στο σώμα. Κλινικά χαρακτηριστικά ασυμμετρία ώμων ή ωμοπλατών, ασύμμετρη μέση ή λεκάνη, κλίση του κορμού, σε σοβαρές μορφές, αναπνευστική επιβάρυνση. Γιατί η έγκαιρη διάγνωση είναι κρίσιμη Η έγκαιρη διάγνωση επιτρέπει την παρακολούθηση και την εφαρμογή συντηρητικών μέτρων, πριν η κύρτωση εξελιχθεί σε βαθμό που απαιτεί πιο παρεμβατική αντιμετώπιση. Η καθυστέρηση στη διάγνωση μπορεί να περιορίσει τις θεραπευτικές επιλογές. Μπορεί να σας ενδιαφέρει: Σπονδυλική στένωση: Από τη συντηρητική θεραπεία στις σύγχρονες επεμβατικές λύσεις Σκολίωση στους ενήλικες Η σκολίωση στους ενήλικες μπορεί να αποτελεί: συνέχεια ιδιοπαθούς σκολίωσης της παιδικής ηλικίας, ή εκφυλιστική σκολίωση, που εμφανίζεται λόγω φθοράς των μεσοσπονδύλιων δίσκων και των αρθρώσεων. Συμπτώματα Σε αντίθεση με τα παιδιά, στους ενήλικες η σκολίωση συχνά συνοδεύεται από: χρόνιο πόνο στην πλάτη ή τη μέση, μυϊκή κόπωση, περιορισμό της κινητικότητας, σε ορισμένες περιπτώσεις, νευρολογικά συμπτώματα. Η αντιμετώπιση στους ενήλικες εστιάζει κυρίως στη λειτουργικότητα και στη διαχείριση των συμπτωμάτων. Μπορεί να σας ενδιαφέρει: Σπονδυλική στένωση: Αίτια, συμπτώματα και εξατομικευμένη αντιμετώπιση Σε ποιους απευθύνεται η θεραπεία – ενδείξεις και περιορισμοί Η θεραπευτική προσέγγιση στη σκολίωση δεν είναι ίδια για όλους και εξαρτάται από: την ηλικία, τον βαθμό της κύρτωσης, την εξέλιξη στο χρόνο, την παρουσία συμπτωμάτων. Η παρακολούθηση μπορεί να είναι επαρκής σε ήπιες μορφές, ενώ σε άλλες περιπτώσεις απαιτείται ενεργή θεραπευτική παρέμβαση. Δεν χρειάζονται όλοι οι ασθενείς θεραπεία, αλλά όλοι χρειάζονται σωστή αξιολόγηση. Συντηρητική αντιμετώπιση της σκολίωσης Η συντηρητική αντιμετώπιση αποτελεί τη βάση της διαχείρισης της σκολίωσης και το πρώτο θεραπευτικό βήμα στις περισσότερες περιπτώσεις, ιδιαίτερα σε παιδιά και εφήβους που βρίσκονται σε φάση ανάπτυξης. Στόχος της δεν είναι η άμεση διόρθωση της κύρτωσης, αλλά ο έλεγχος της εξέλιξης, η διατήρηση της λειτουργικότητας και η πρόληψη επιπλοκών. Παρακολούθηση Σε ήπιες κυρτώσεις ή σε περιπτώσεις χωρίς ενδείξεις εξέλιξης, εφαρμόζεται τακτική κλινική και ακτινολογική παρακολούθηση. Η συχνότητα των επανελέγχων καθορίζεται εξατομικευμένα, ανάλογα με την ηλικία, τον ρυθμό ανάπτυξης και το μέγεθος της κύρτωσης, ώστε να εντοπίζεται έγκαιρα οποιαδήποτε μεταβολή. Φυσικοθεραπεία και άσκηση Η εξειδικευμένη φυσικοθεραπεία αποτελεί βασικό πυλώνα της συντηρητικής αντιμετώπισης και προσαρμόζεται στις ανάγκες κάθε ασθενούς. Συμβάλλει: στη βελτίωση της στάσης σώματος και της ευθυγράμμισης, στην ενίσχυση της μυϊκής ισορροπίας και του κορμού, στη βελτίωση της αναπνευστικής λειτουργίας σε ορισμένες περιπτώσεις, στον έλεγχο του πόνου και της μυϊκής κόπωσης, κυρίως στους ενήλικες. Η άσκηση, όταν είναι σωστά σχεδιασμένη και καθοδηγούμενη, δεν επιδεινώνει τη σκολίωση και μπορεί να βελτιώσει σημαντικά τη λειτουργικότητα και την ποιότητα ζωής. Κηδεμόνας Ο κηδεμόνας εφαρμόζεται σε επιλεγμένα παιδιά και εφήβους με εξελισσόμενη σκολίωση και σημαντικό αναπτυξιακό δυναμικό. Ο στόχος του είναι η επιβράδυνση ή η αναστολή της εξέλιξης της κύρτωσης κατά την ανάπτυξη και όχι η οριστική διόρθωσή της. Η αποτελεσματικότητά του εξαρτάται από τη σωστή εφαρμογή, τη διάρκεια χρήσης και τη συνεργασία του παιδιού και της οικογένειας. Χειρουργική αντιμετώπιση – πότε εξετάζεται Η χειρουργική θεραπεία εξετάζεται μόνο σε συγκεκριμένες περιπτώσεις, όπως: μεγάλες και εξελισσόμενες κυρτώσεις, σοβαρός λειτουργικός περιορισμός, επιδείνωση της ποιότητας ζωής. Οι σύγχρονες χειρουργικές τεχνικές είναι πιο ασφαλείς και ακριβείς, αλλά δεν αποτελούν λύση για όλους και απαιτούν προσεκτική επιλογή ασθενούς. Ασφάλεια και ρόλος της ιατρικής αξιολόγησης Η ασφαλής και αποτελεσματική αντιμετώπιση της σκολίωσης βασίζεται στην εξατομικευμένη ιατρική αξιολόγηση και στη συστηματική παρακολούθηση. Η αρχική διάγνωση, η ακριβής μέτρηση της κύρτωσης και η εκτίμηση της πιθανότητας εξέλιξης αποτελούν κρίσιμα στοιχεία για τον σωστό θεραπευτικό σχεδιασμό. Η ιατρική αξιολόγηση επιτρέπει: την έγκαιρη αναγνώριση εξελισσόμενων μορφών σκολίωσης, τον αποκλεισμό συνοδών παθολογικών καταστάσεων ή επιπλοκών, την επιλογή της κατάλληλης συντηρητικής ή επεμβατικής προσέγγισης, την ασφαλή καθοδήγηση σε θέματα άσκησης, καθημερινής δραστηριότητας και τρόπου ζωής. Καμία γενική οδηγία ή πληροφορία δεν μπορεί να υποκαταστήσει την εξατομικευμένη ιατρική εκτίμηση. Η στενή συνεργασία ιατρού, ασθενούς και, όπου απαιτείται, οικογένειας, διασφαλίζει τη σωστή παρακολούθηση και τη λήψη τεκμηριωμένων αποφάσεων, με γνώμονα την ασφάλεια και την ποιότητα ζωής. Ρόλος τρόπου ζωής Ο τρόπος ζωής παίζει υποστηρικτικό ρόλο στη διαχείριση της σκολίωσης: σωστή στάση σώματος, τακτική άσκηση, αποφυγή παρατεταμένης ακινησίας, διατήρηση υγιούς σωματικού βάρους. Στους ενήλικες, οι αλλαγές στον τρόπο ζωής συμβάλλουν σημαντικά στον έλεγχο των συμπτωμάτων. Πλεονεκτήματα και περιορισμοί της σύγχρονης προσέγγισης Πλεονεκτήματα έμφαση στη συντηρητική θεραπεία, εξατομικευμένος σχεδιασμός, βελτίωση λειτουργικότητας και ποιότητας ζωής. Περιορισμοί απαιτεί μακροχρόνια παρακολούθηση, δεν υπάρχει μία λύση για όλους, τα αποτελέσματα εξαρτώνται από πολλούς παράγοντες. Συμπέρασμα Η σκολίωση σε παιδιά και ενήλικες αποτελεί μία πολυπαραγοντική πάθηση που απαιτεί εξατομικευμένη και σύγχρονη προσέγγιση. Το 2025, η έμφαση δίνεται στην έγκαιρη διάγνωση, στη σωστή παρακολούθηση και στη λειτουργική αποκατάσταση, με στόχο όχι μόνο τη σπονδυλική ευθυγράμμιση, αλλά κυρίως τη διατήρηση της ποιότητας ζωής.
Ζώντας με σκολίωση: Πώς η ευεξία συμβάλλει στη λειτουργικότητα και την ποιότητα ζωής
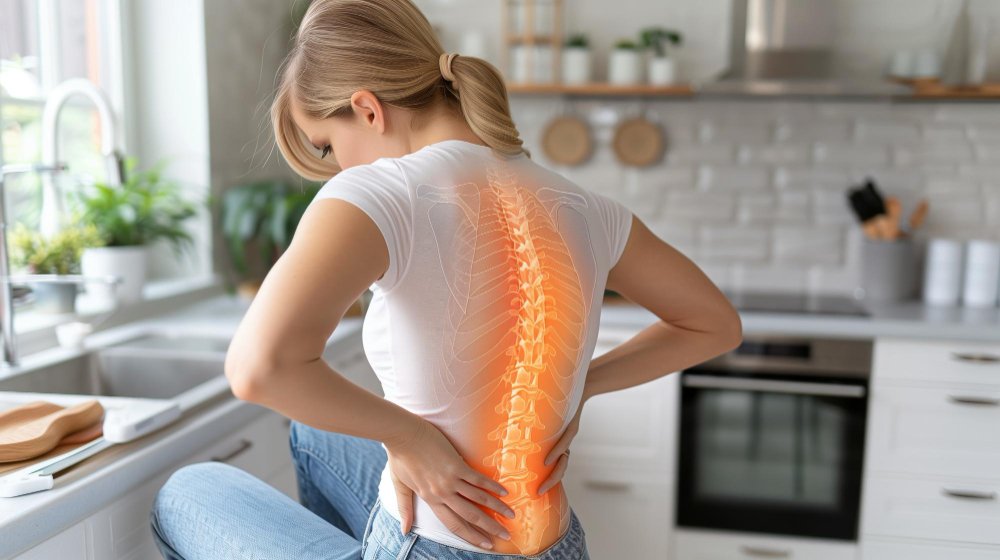
Η σκολίωση είναι μία χρόνια κατάσταση της σπονδυλικής στήλης που δεν επηρεάζει μόνο τη μορφολογία και τη μηχανική του σώματος, αλλά συχνά επεκτείνεται και στη συνολική καθημερινότητα του ατόμου. Παρότι σε πολλές περιπτώσεις δεν συνοδεύεται από έντονο πόνο, η παρουσία της μπορεί να επηρεάσει τη στάση σώματος, την αντοχή, τη λειτουργικότητα και την ψυχολογική ισορροπία. Το 2025, η σύγχρονη ιατρική προσέγγιση δεν περιορίζεται αποκλειστικά στη μέτρηση της κύρτωσης ή στην ακτινολογική εικόνα. Αντιμετωπίζει τη σκολίωση ως μια κατάσταση που απαιτεί ολιστική διαχείριση, με έμφαση όχι μόνο στη σπονδυλική στήλη, αλλά και στην ευεξία, τη λειτουργική ικανότητα και την ποιότητα ζωής του ατόμου. Η έννοια της ευεξίας αποκτά κεντρικό ρόλο, καθώς συνδέεται άμεσα με τη μακροχρόνια προσαρμογή και τη διατήρηση της καθημερινής δραστηριότητας. Στο παρόν άρθρο αναλύεται πώς η ευεξία —σωματική και ψυχική— μπορεί να ενταχθεί στη διαχείριση της σκολίωσης, ποιος είναι ο ρόλος της καθημερινής κίνησης, της άσκησης και του τρόπου ζωής, και πώς η ολιστική προσέγγιση συμβάλλει ουσιαστικά στη λειτουργικότητα και την ποιότητα ζωής. Δείτε εδώ: Παθήσεις της σπονδυλικής στήλης: Από τη διάγνωση στη θεραπεία και την αποκατάσταση Σκολίωση και καθημερινή λειτουργικότητα Η σκολίωση επηρεάζει τη βιομηχανική της σπονδυλικής στήλης και, σε ορισμένες περιπτώσεις, την ισορροπία των μυϊκών ομάδων. Αυτό μπορεί να οδηγήσει σε: μυϊκή κόπωση, αίσθημα δυσκαμψίας, μειωμένη αντοχή σε παρατεταμένες δραστηριότητες, δυσφορία κατά την εργασία ή τη σωματική καταπόνηση. Στους ενήλικες, ιδιαίτερα, η σκολίωση συχνά συνυπάρχει με εκφυλιστικές αλλοιώσεις, γεγονός που καθιστά τη διατήρηση της λειτουργικότητας βασικό στόχο της θεραπευτικής στρατηγικής. Η ευεξία, σε αυτό το πλαίσιο, δεν αφορά την «εξάλειψη» της σκολίωσης, αλλά τη βελτιστοποίηση της καθημερινής λειτουργίας και της αντοχής. Τι σημαίνει ευεξία στη σκολίωση Η ευεξία στη σκολίωση αποτελεί μια πολυδιάστατη έννοια που δεν περιορίζεται αποκλειστικά στη σωματική κατάσταση, αλλά αγκαλιάζει το σύνολο της καθημερινής εμπειρίας του ατόμου. Περιλαμβάνει: σωματική άνεση και επαρκή κινητικότητα στη διάρκεια της ημέρας, ικανότητα συμμετοχής σε καθημερινές, επαγγελματικές και κοινωνικές δραστηριότητες χωρίς υπερβολικούς περιορισμούς, ψυχολογική ισορροπία, κατανόηση και αποδοχή της κατάστασης, διατήρηση ενεργού κοινωνικής και επαγγελματικής ζωής, με αίσθημα αυτονομίας. Η ευεξία δεν ταυτίζεται με την πλήρη απουσία συμπτωμάτων ή με τη διόρθωση της κύρτωσης. Αντίθετα, σχετίζεται με την ικανότητα του ατόμου να προσαρμόζεται λειτουργικά, να κινείται με ασφάλεια και αυτοπεποίθηση και να διαχειρίζεται τη σκολίωση με τρόπο που δεν περιορίζει υπερβολικά την ποιότητα ζωής του. Μπορεί να σας ενδιαφέρει: Δισκοκήλη της σπονδυλικής στήλης: Από τη διάγνωση στη στοχευμένη θεραπεία Ρόλος της άσκησης και της κίνησης στην ευεξία Η σωστά επιλεγμένη σωματική δραστηριότητα αποτελεί βασικό πυλώνα ευεξίας για άτομα με σκολίωση. Η άσκηση: βελτιώνει τη μυϊκή ισορροπία, υποστηρίζει τη σωστή στάση σώματος, μειώνει τη μυϊκή κόπωση, ενισχύει τη γενική φυσική κατάσταση. Η άσκηση δεν στοχεύει στη διόρθωση της κύρτωσης, αλλά στη λειτουργική υποστήριξη της σπονδυλικής στήλης. Ιδιαίτερη αξία έχουν: ήπιες ασκήσεις ενδυνάμωσης, ασκήσεις ελέγχου στάσης, δραστηριότητες χαμηλής επιβάρυνσης, όπως περπάτημα και κολύμβηση. Η τακτική κίνηση συμβάλλει όχι μόνο στη σωματική, αλλά και στην ψυχολογική ευεξία, μειώνοντας το άγχος και ενισχύοντας το αίσθημα αυτονομίας. Ψυχολογική διάσταση και ποιότητα ζωής Η σκολίωση, ιδιαίτερα όταν διαγιγνώσκεται σε νεαρή ηλικία ή επιμένει στην ενήλικη ζωή, μπορεί να επηρεάσει την εικόνα σώματος και την αυτοπεποίθηση. Ο φόβος επιδείνωσης, η ανησυχία για την εμφάνιση ή ο χρόνιος πόνος μπορούν να επιβαρύνουν την ψυχική υγεία. Η ευεξία περιλαμβάνει: την κατανόηση της πάθησης, τη μείωση του φόβου κίνησης, τη ρεαλιστική προσέγγιση των περιορισμών, την ενίσχυση της ενεργού συμμετοχής στη θεραπεία. Η ψυχολογική υποστήριξη, όπου χρειάζεται, λειτουργεί συμπληρωματικά και συμβάλλει στη μακροχρόνια προσαρμογή. Ρόλος τρόπου ζωής και καθημερινών συνηθειών Ο τρόπος ζωής επηρεάζει καθοριστικά την ευεξία στη σκολίωση. Σημαντικοί παράγοντες περιλαμβάνουν: σωστή εργονομία στην εργασία και στο σπίτι, αποφυγή παρατεταμένης ακινησίας, επαρκή ύπνο και ξεκούραση, διαχείριση στρες, διατήρηση κοινωνικής δραστηριότητας. Η ευεξία δεν περιορίζεται σε οργανωμένες παρεμβάσεις, αλλά ενσωματώνεται στις μικρές καθημερινές επιλογές που υποστηρίζουν τη λειτουργικότητα. Μπορεί να σας ενδιαφέρει: Σπονδυλική στένωση: Από τη συντηρητική θεραπεία στις σύγχρονες επεμβατικές λύσεις Πλεονεκτήματα και περιορισμοί της προσέγγισης ευεξίας Πλεονεκτήματα Η ενσωμάτωση της ευεξίας στη διαχείριση της σκολίωσης προσφέρει σημαντικά λειτουργικά και ψυχοκοινωνικά οφέλη, όπως: βελτίωση της συνολικής ποιότητας ζωής και της καθημερινής άνεσης, ενίσχυση της λειτουργικότητας και της αντοχής στις καθημερινές δραστηριότητες, μείωση του φόβου κίνησης και της αποφυγής δραστηριοτήτων λόγω ανησυχίας ή δυσφορίας, καλύτερη μακροχρόνια διαχείριση της σκολίωσης μέσω ενεργού συμμετοχής του ατόμου στη φροντίδα του. Περιορισμοί Παρά τα οφέλη της, η προσέγγιση ευεξίας έχει συγκεκριμένα όρια: δεν αντικαθιστά την τακτική ιατρική παρακολούθηση και την κλινική αξιολόγηση, απαιτεί χρόνο, συνέπεια και σταθερή ενσωμάτωση στην καθημερινότητα, δεν οδηγεί σε δομική διόρθωση της κύρτωσης, αλλά στοχεύει στη λειτουργική υποστήριξη και στην ποιότητα ζωής. Η κατανόηση τόσο των πλεονεκτημάτων όσο και των περιορισμών βοηθά στη διαμόρφωση ρεαλιστικών προσδοκιών και στην ασφαλή, μακροχρόνια διαχείριση της σκολίωσης. Συμπέρασμα Η ζωή με σκολίωση δεν ταυτίζεται με περιορισμό ή παθητικότητα. Η έννοια της ευεξίας αποτελεί βασικό στοιχείο της σύγχρονης διαχείρισης, με στόχο τη διατήρηση της λειτουργικότητας, της αυτονομίας και της ποιότητας ζωής. Μέσα από σωστή καθοδήγηση, κίνηση, προσαρμοσμένο τρόπο ζωής και εξατομικευμένη ιατρική παρακολούθηση, η σκολίωση μπορεί να ενταχθεί ομαλά στην καθημερινότητα, χωρίς να την καθορίζει. Συχνές Ερωτήσεις Μπορεί η σκολίωση να επηρεάσει την ποιότητα ζωής; Ναι. Αν και πολλές μορφές σκολίωσης είναι ήπιες, σε ορισμένα άτομα μπορεί να επηρεάσει τη λειτουργικότητα, την αντοχή και την καθημερινή δραστηριότητα. Η σωστή διαχείριση και η έμφαση στην ευεξία συμβάλλουν στη διατήρηση καλής ποιότητας ζωής. Η ευεξία αντικαθιστά τη θεραπεία της σκολίωσης; Όχι. Η ευεξία λειτουργεί συμπληρωματικά και δεν αντικαθιστά την ιατρική παρακολούθηση ή τις θεραπευτικές παρεμβάσεις όταν αυτές είναι απαραίτητες. Αποτελεί μέρος μιας ολιστικής προσέγγισης. Η άσκηση είναι ασφαλής για άτομα με σκολίωση; Στις περισσότερες περιπτώσεις, ναι. Η σωστά επιλεγμένη και καθοδηγούμενη άσκηση υποστηρίζει τη λειτουργικότητα και τη μυϊκή ισορροπία. Το πρόγραμμα πρέπει πάντα να προσαρμόζεται στις ανάγκες του κάθε ατόμου. Μπορεί η σκολίωση να επηρεάσει την ψυχολογία; Ναι. Η εικόνα σώματος, ο φόβος εξέλιξης και ο χρόνιος πόνος μπορεί να επηρεάσουν την ψυχική ισορροπία. Η κατανόηση της πάθησης και η υποστήριξη της ευεξίας βοηθούν στη διαχείριση αυτών των παραμέτρων. Πόσο σημαντική είναι η ιατρική παρακολούθηση; Είναι καθοριστική. Η τακτική ιατρική αξιολόγηση επιτρέπει την έγκαιρη αναγνώριση αλλαγών, την ασφαλή καθοδήγηση
Σπονδυλική στένωση: Από τη συντηρητική θεραπεία στις σύγχρονες επεμβατικές λύσεις
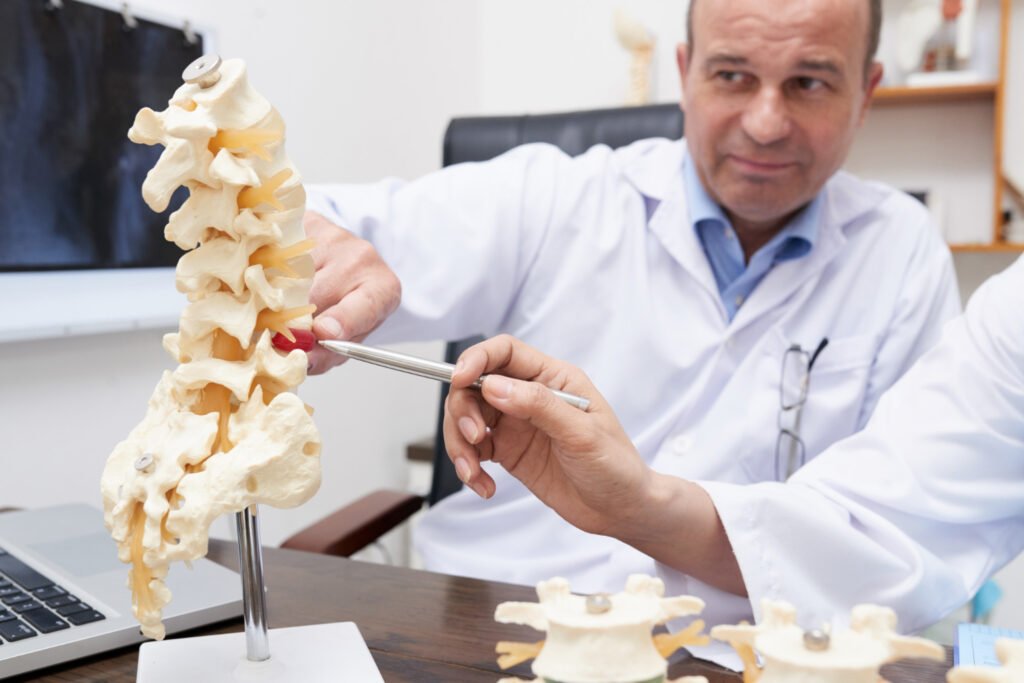
Η σπονδυλική στένωση αποτελεί μία από τις συχνότερες εκφυλιστικές παθήσεις της σπονδυλικής στήλης και σημαντική αιτία χρόνιου πόνου, περιορισμού της βάδισης και μείωσης της ποιότητας ζωής, ιδιαίτερα σε άτομα μεγαλύτερης ηλικίας. Χαρακτηρίζεται από τη στένωση του σπονδυλικού σωλήνα ή/και των νευρικών τρημάτων, με αποτέλεσμα τη συμπίεση του νωτιαίου μυελού ή των νευρικών ριζών. Το 2025, η αντιμετώπιση της σπονδυλικής στένωσης βασίζεται σε μία κλιμακωτή και εξατομικευμένη προσέγγιση, όπου η συντηρητική θεραπεία αποτελεί το πρώτο βήμα και οι επεμβατικές λύσεις εφαρμόζονται μόνο όταν είναι πραγματικά απαραίτητες. Στόχος δεν είναι απλώς η ανακούφιση από τον πόνο, αλλά η αποκατάσταση της λειτουργικότητας και η διατήρηση της αυτονομίας του ασθενούς. Μπορεί να σας ενδιαφέρει: Δισκοκήλη της σπονδυλικής στήλης: Από τη διάγνωση στη στοχευμένη θεραπεία Τι είναι η σπονδυλική στένωση και πώς εξελίσσεται Η σπονδυλική στένωση προκύπτει όταν μειώνεται ο διαθέσιμος χώρος μέσα στον σπονδυλικό σωλήνα ή στα μεσοσπονδύλια τρήματα, όπου διέρχονται τα νεύρα. Η στένωση αυτή μπορεί να είναι κεντρική ή πλάγια και εντοπίζεται συχνότερα στην οσφυϊκή και την αυχενική μοίρα της σπονδυλικής στήλης. Η πάθηση εξελίσσεται συνήθως σταδιακά και σχετίζεται κυρίως με: εκφυλιστικές αλλοιώσεις των σπονδύλων και των αρθρώσεων, πάχυνση των συνδέσμων, δημιουργία οστεοφύτων, εκφύλιση των μεσοσπονδύλιων δίσκων. Σε αρχικά στάδια, τα συμπτώματα μπορεί να είναι ήπια ή διαλείποντα. Με την πάροδο του χρόνου, όμως, η στένωση μπορεί να οδηγήσει σε σημαντικό λειτουργικό περιορισμό, ιδιαίτερα στη βάδιση. Δείτε εδώ: Παθήσεις της σπονδυλικής στήλης: Από τη διάγνωση στη θεραπεία και την αποκατάσταση Σε ποιους απευθύνεται – Ενδείξεις και περιορισμοί Η σπονδυλική στένωση εμφανίζεται συχνότερα σε άτομα άνω των 60 ετών, ωστόσο μπορεί να παρουσιαστεί και σε νεότερες ηλικίες, ιδιαίτερα όταν υπάρχουν συγγενείς ανατομικές ιδιαιτερότητες ή προηγούμενοι τραυματισμοί. Συχνά συμπτώματα περιλαμβάνουν: πόνο στη μέση ή στον αυχένα, πόνο ή αδυναμία στα κάτω ή άνω άκρα, αίσθημα βάρους ή κόπωσης κατά τη βάδιση, μείωση της αντοχής στο περπάτημα, ανακούφιση των συμπτωμάτων με κάμψη της σπονδυλικής στήλης ή με καθιστή θέση. Δεν απαιτούν όλοι οι ασθενείς επεμβατική αντιμετώπιση. Σε αρκετές περιπτώσεις, τα συμπτώματα είναι διαχειρίσιμα με συντηρητική θεραπεία και παρακολούθηση. Μπορεί να σας ενδιαφέρει: Σκολίωση: Πότε χρειάζεται παρακολούθηση και πότε θεραπεία Συντηρητική θεραπεία: το πρώτο και βασικό βήμα Η συντηρητική αντιμετώπιση αποτελεί τη βάση της θεραπείας της σπονδυλικής στένωσης και εφαρμόζεται στην πλειονότητα των ασθενών, ιδιαίτερα στα αρχικά και μέτρια στάδια. Περιλαμβάνει: φαρμακευτική αγωγή για τον έλεγχο του πόνου και της φλεγμονής, εξατομικευμένο πρόγραμμα φυσικοθεραπείας, με στόχο τη βελτίωση της κινητικότητας και της σταθερότητας, εκπαίδευση στη σωστή στάση σώματος και στην ασφαλή καθημερινή κίνηση, τροποποίηση δραστηριοτήτων που επιβαρύνουν τη σπονδυλική στήλη. Η συντηρητική θεραπεία δεν στοχεύει μόνο στη μείωση του πόνου, αλλά και στη διατήρηση της λειτουργικότητας και της ανεξαρτησίας του ασθενούς. Σύγχρονες επεμβατικές λύσεις: πότε και πώς εφαρμόζονται Όταν τα συμπτώματα επιμένουν παρά τη σωστή συντηρητική αγωγή ή όταν υπάρχει σημαντικός περιορισμός της καθημερινής λειτουργικότητας, μπορεί να εξεταστεί η εφαρμογή επεμβατικών λύσεων. Οι σύγχρονες επεμβατικές επιλογές περιλαμβάνουν: ελάχιστα επεμβατικές τεχνικές αποσυμπίεσης, μικροχειρουργικές παρεμβάσεις, σε επιλεγμένες περιπτώσεις, χειρουργική αποσυμπίεση με ή χωρίς σταθεροποίηση. Το 2025, η έμφαση δίνεται στις τεχνικές που περιορίζουν το χειρουργικό τραύμα, μειώνουν τον χρόνο νοσηλείας και επιτρέπουν ταχύτερη αποκατάσταση, πάντα με γνώμονα την ασφάλεια του ασθενούς. Ασφάλεια και πιθανές επιπλοκές Η ασφάλεια αποτελεί βασικό πυλώνα της σύγχρονης αντιμετώπισης της σπονδυλικής στένωσης. Κάθε επεμβατική επιλογή προϋποθέτει ολοκληρωμένη και εξατομικευμένη ιατρική αξιολόγηση, ώστε να σταθμιστούν με ακρίβεια τα αναμενόμενα οφέλη και οι πιθανοί κίνδυνοι για τον κάθε ασθενή. Οι σύγχρονες επεμβατικές τεχνικές χαρακτηρίζονται από χαμηλά ποσοστά επιπλοκών, όταν εφαρμόζονται σε κατάλληλα επιλεγμένους ασθενείς και από εξειδικευμένες ιατρικές ομάδες. Ωστόσο, όπως σε κάθε ιατρική πράξη, δεν είναι απολύτως απαλλαγμένες από κινδύνους. Για τον λόγο αυτό, η εξατομίκευση της θεραπευτικής στρατηγικής και η σωστή προεγχειρητική ενημέρωση αποτελούν απαραίτητα στοιχεία για την ασφάλεια και την επιτυχία της αντιμετώπισης. Ρόλος τρόπου ζωής στη μακροχρόνια διαχείριση Η θεραπεία της σπονδυλικής στένωσης δεν ολοκληρώνεται με την ιατρική παρέμβαση. Ο τρόπος ζωής επηρεάζει καθοριστικά την πορεία της πάθησης. Σημαντικοί παράγοντες περιλαμβάνουν: διατήρηση σωστής στάσης σώματος, τακτική ήπια άσκηση προσαρμοσμένη στις δυνατότητες του ασθενούς, έλεγχο σωματικού βάρους, αποφυγή παρατεταμένης ακινησίας, επαρκή ύπνο και διαχείριση στρες. Η καθημερινή κίνηση και η σωστή καθοδήγηση μειώνουν τον κίνδυνο επιδείνωσης και υποτροπών. Πλεονεκτήματα και περιορισμοί της σύγχρονης προσέγγισης Πλεονεκτήματα Η σύγχρονη αντιμετώπιση της σπονδυλικής στένωσης βασίζεται σε μία κλιμακωτή και ασφαλή θεραπευτική στρατηγική, η οποία προσαρμόζεται στις ανάγκες κάθε ασθενούς. Τα βασικά της πλεονεκτήματα περιλαμβάνουν: έμφαση στη συντηρητική αντιμετώπιση ως πρώτο βήμα, δυνατότητα εξατομίκευσης της θεραπείας με βάση την κλινική εικόνα και τη λειτουργικότητα, συνδυασμό διαφορετικών θεραπευτικών μέσων για καλύτερο έλεγχο των συμπτωμάτων, ουσιαστική βελτίωση της ποιότητας ζωής και της καθημερινής λειτουργικότητας. Περιορισμοί Παρά τα σημαντικά της οφέλη, η σύγχρονη προσέγγιση έχει και συγκεκριμένους περιορισμούς: η συντηρητική θεραπεία απαιτεί χρόνο, συνέπεια και ενεργή συμμετοχή του ασθενούς, οι επεμβατικές λύσεις δεν ενδείκνυνται για όλους και εφαρμόζονται μόνο σε επιλεγμένες περιπτώσεις, δεν υπάρχει μία ενιαία λύση που να ταιριάζει σε όλους τους ασθενείς, γεγονός που καθιστά την εξατομικευμένη αξιολόγηση απαραίτητη. Συμπέρασμα Η σπονδυλική στένωση είναι μία συχνή αλλά διαχειρίσιμη πάθηση. Η σύγχρονη ιατρική προσέγγιση δίνει προτεραιότητα στη συντηρητική θεραπεία και προχωρά σε επεμβατικές λύσεις μόνο όταν είναι απολύτως απαραίτητο. Με σωστή διάγνωση, εξατομικευμένη αντιμετώπιση και ενεργή συμμετοχή του ασθενούς, είναι εφικτή η ουσιαστική βελτίωση της λειτουργικότητας και της ποιότητας ζωής. Συχνές Ερωτήσεις Η σπονδυλική στένωση επιδεινώνεται πάντα με τον χρόνο; Όχι απαραίτητα. Η πορεία της σπονδυλικής στένωσης διαφέρει από άτομο σε άτομο. Σε πολλές περιπτώσεις, τα συμπτώματα παραμένουν σταθερά ή ελέγχονται αποτελεσματικά με συντηρητική θεραπεία και σωστή παρακολούθηση, χωρίς σημαντική επιδείνωση. Μπορεί να αντιμετωπιστεί χωρίς χειρουργείο; Ναι. Στην πλειονότητα των ασθενών, η συντηρητική αγωγή, που περιλαμβάνει φαρμακευτική αντιμετώπιση, φυσικοθεραπεία και τροποποίηση δραστηριοτήτων, είναι επαρκής για τη βελτίωση των συμπτωμάτων και της λειτουργικότητας. Η βάδιση επιδεινώνει τη στένωση; Η ελεγχόμενη και προσαρμοσμένη κίνηση είναι γενικά ωφέλιμη. Η βάδιση μπορεί να προκαλέσει συμπτώματα όταν γίνεται πέρα από τα όρια αντοχής του ασθενούς, γι’ αυτό και η ένταση και η διάρκεια πρέπει να προσαρμόζονται εξατομικευμένα. Πότε εξετάζεται το χειρουργείο; Η χειρουργική αντιμετώπιση εξετάζεται όταν υπάρχει σημαντικός λειτουργικός περιορισμός, επιδείνωση της ποιότητας ζωής ή αποτυχία της συντηρητικής θεραπείας να ελέγξει τα συμπτώματα, μετά από πλήρη ιατρική
Σπονδυλική στένωση και ψυχολογικοί παράγοντες: Η σημασία τους στη διαχείριση του χρόνιου πόνου

Η σπονδυλική στένωση αποτελεί μία συχνή εκφυλιστική πάθηση της σπονδυλικής στήλης και επηρεάζει σημαντικά την καθημερινή λειτουργικότητα, ιδιαίτερα σε άτομα μεγαλύτερης ηλικίας. Εκτός από τα σωματικά συμπτώματα, όπως ο πόνος και ο περιορισμός της βάδισης, η σπονδυλική στένωση συνοδεύεται συχνά από ψυχολογική επιβάρυνση, η οποία επηρεάζει τη συνολική πορεία της νόσου. Η σύγχρονη ιατρική προσέγγιση αναγνωρίζει ότι η επιτυχής αντιμετώπιση της σπονδυλικής στένωσης δεν αφορά μόνο τη μηχανική αποσυμπίεση των νεύρων, αλλά και τη διαχείριση του άγχους, του φόβου κίνησης και της μειωμένης αυτοπεποίθησης που συχνά συνοδεύουν τον χρόνιο πόνο. Η ψυχολογία αποτελεί πλέον αναπόσπαστο μέρος της αποκατάστασης και της βελτίωσης της ποιότητας ζωής. Μπορεί να σας ενδιαφέρει: Δισκοκήλη της σπονδυλικής στήλης: Από τη διάγνωση στη στοχευμένη θεραπεία Τι είναι η σπονδυλική στένωση και πώς επηρεάζει τον ασθενή Η σπονδυλική στένωση χαρακτηρίζεται από στένωση του σπονδυλικού σωλήνα ή των νευρικών τρημάτων, με αποτέλεσμα τη συμπίεση του νωτιαίου μυελού ή των νευρικών ριζών. Εντοπίζεται συχνότερα στην οσφυϊκή και την αυχενική μοίρα και εξελίσσεται συνήθως σταδιακά. Τα βασικά συμπτώματα περιλαμβάνουν: πόνο στη μέση ή στον αυχένα, πόνο ή αδυναμία στα άκρα, μειωμένη αντοχή στη βάδιση, αίσθημα κόπωσης και δυσκαμψίας. Η χρόνια φύση των συμπτωμάτων μπορεί να επηρεάσει αρνητικά την ψυχολογική κατάσταση του ασθενούς, οδηγώντας σε άγχος, απογοήτευση και περιορισμό των δραστηριοτήτων. Δείτε εδώ: Παθήσεις της σπονδυλικής στήλης: Από τη διάγνωση στη θεραπεία και την αποκατάσταση Η ψυχολογική διάσταση της σπονδυλικής στένωσης Ο χρόνιος πόνος αποτελεί έναν από τους σημαντικότερους παράγοντες ψυχολογικής επιβάρυνσης. Πολλοί ασθενείς με σπονδυλική στένωση αναπτύσσουν φόβο κίνησης, ανησυχία για επιδείνωση της κατάστασης και μειωμένη εμπιστοσύνη στο σώμα τους. Συχνά παρατηρούνται: άγχος που σχετίζεται με τον πόνο ή την απώλεια αυτονομίας, καταθλιπτική διάθεση λόγω περιορισμού της καθημερινότητας, κοινωνική απομόνωση, αποφυγή δραστηριοτήτων από φόβο επιδείνωσης. Η ψυχολογική αυτή επιβάρυνση μπορεί να ενισχύσει την αντίληψη του πόνου και να δυσχεράνει την αποκατάσταση, δημιουργώντας έναν φαύλο κύκλο. Μπορεί να σας ενδιαφέρει: Γυμναστική με δισκοκήλη: Ασφαλείς μορφές άσκησης και ρόλος της αποκατάστασης Σε ποιους απευθύνεται η ψυχολογική υποστήριξη Η ψυχολογική διάσταση αφορά όλους τους ασθενείς με σπονδυλική στένωση, αλλά είναι ιδιαίτερα σημαντική: σε άτομα με χρόνιο ή επίμονο πόνο, σε ασθενείς με περιορισμένη κινητικότητα, σε άτομα που αποφεύγουν τη δραστηριότητα λόγω φόβου, σε ασθενείς που εμφανίζουν άγχος ή καταθλιπτικά συμπτώματα. Η αναγνώριση της ψυχολογικής επιβάρυνσης δεν σημαίνει ότι ο πόνος «δεν είναι πραγματικός». Αντίθετα, αποτελεί ένδειξη ολιστικής προσέγγισης της νόσου. Πώς εντάσσεται η ψυχολογία στη θεραπευτική προσέγγιση Η σύγχρονη αντιμετώπιση της σπονδυλικής στένωσης βασίζεται πρωτίστως σε συντηρητικές μεθόδους. Η ψυχολογική υποστήριξη εντάσσεται συμπληρωματικά στη συνολική θεραπεία και μπορεί να περιλαμβάνει: σωστή ενημέρωση και εκπαίδευση του ασθενούς για τη φύση της πάθησης, ενίσχυση της εμπιστοσύνης στη σωματική δραστηριότητα, διαχείριση άγχους και φόβου κίνησης, ενθάρρυνση σταδιακής επανένταξης στην καθημερινότητα. Σε ορισμένες περιπτώσεις, η συνεργασία με επαγγελματία ψυχικής υγείας μπορεί να βοηθήσει ουσιαστικά στη βελτίωση της συμμόρφωσης στη θεραπεία και στη μείωση του πόνου. Ασφάλεια και ρόλος της ιατρικής αξιολόγησης Η ενσωμάτωση της ψυχολογικής διάστασης στη διαχείριση της σπονδυλικής στένωσης δεν αντικαθιστά σε καμία περίπτωση την ιατρική αξιολόγηση. Η σωστή διάγνωση, καθώς και ο αποκλεισμός σοβαρών νευρολογικών επιπλοκών, αποτελούν πάντοτε την πρώτη και βασική προτεραιότητα στη θεραπευτική προσέγγιση. Η εξατομικευμένη ιατρική αξιολόγηση επιτρέπει: τον καθορισμό των κατάλληλων θεραπευτικών επιλογών με βάση τη βαρύτητα και τη λειτουργική εικόνα, την αποφυγή άσκοπων ή πρόωρων επεμβατικών παρεμβάσεων, την ασφαλή ενθάρρυνση της σωματικής δραστηριότητας και της αποκατάστασης, στο πλαίσιο ενός ολοκληρωμένου θεραπευτικού πλάνου. Η συνεργασία μεταξύ ιατρικής, φυσικοθεραπευτικής και ψυχολογικής υποστήριξης συμβάλλει στη μεγιστοποίηση της ασφάλειας και στη βελτίωση των μακροχρόνιων αποτελεσμάτων. Ρόλος τρόπου ζωής και καθημερινής συμπεριφοράς Ο τρόπος ζωής επηρεάζει ουσιαστικά τόσο τη σωματική όσο και την ψυχολογική πορεία της σπονδυλικής στένωσης. Οι καθημερινές συνήθειες μπορούν να συμβάλουν είτε στη βελτίωση είτε στην επιδείνωση των συμπτωμάτων και της συνολικής λειτουργικότητας. Σημαντικοί παράγοντες περιλαμβάνουν: τακτική και ήπια σωματική δραστηριότητα, προσαρμοσμένη στις δυνατότητες του ασθενούς, αποφυγή παρατεταμένης ακινησίας, η οποία συχνά ενισχύει τη δυσκαμψία και τον πόνο, σωστή στάση σώματος στην εργασία και στις καθημερινές δραστηριότητες, επαρκή και ποιοτικό ύπνο, απαραίτητο για τη σωματική και ψυχική αποκατάσταση, αποτελεσματική διαχείριση του στρες, το οποίο μπορεί να επιδεινώσει την αντίληψη του πόνου. Η καθημερινή κίνηση, ακόμη και σε ήπια μορφή, καθώς και η διατήρηση κοινωνικής δραστηριότητας, ενισχύουν την ψυχολογική ευεξία, μειώνουν τον φόβο κίνησης και υποστηρίζουν τη συνολική θεραπευτική προσπάθεια. Πλεονεκτήματα και περιορισμοί της ολιστικής προσέγγισης Πλεονεκτήματα Η ολιστική προσέγγιση στη διαχείριση της σπονδυλικής στένωσης λαμβάνει υπόψη τόσο τη σωματική όσο και την ψυχολογική διάσταση της νόσου και μπορεί να προσφέρει σημαντικά οφέλη: ουσιαστική βελτίωση της ποιότητας ζωής και της καθημερινής λειτουργικότητας, αποτελεσματικότερη διαχείριση του χρόνιου πόνου, ενίσχυση της συμμόρφωσης του ασθενούς στο θεραπευτικό πλάνο, μείωση του φόβου κίνησης και της αποφυγής καθημερινών δραστηριοτήτων. Περιορισμοί Παρά τα πλεονεκτήματά της, η ολιστική προσέγγιση παρουσιάζει και ορισμένους περιορισμούς: απαιτεί χρόνο, συνέπεια και ενεργή συμμετοχή του ασθενούς στη θεραπευτική διαδικασία, δεν αντικαθιστά τη σωματική ή ιατρική θεραπεία όταν αυτή είναι απαραίτητη, δεν οδηγεί σε άμεσα αποτελέσματα σε όλους τους ασθενείς, καθώς η ανταπόκριση διαφέρει ανάλογα με τα ατομικά χαρακτηριστικά και τη βαρύτητα της νόσου. Συμπέρασμα Η σπονδυλική στένωση δεν επηρεάζει μόνο το σώμα αλλά και την ψυχική υγεία. Η αναγνώριση του ρόλου της ψυχολογίας στη διαχείριση του πόνου και της κινητικότητας αποτελεί βασικό στοιχείο της σύγχρονης ιατρικής προσέγγισης. Με σωστή ιατρική αξιολόγηση, συντηρητική θεραπεία και ψυχολογική υποστήριξη, είναι δυνατή η ουσιαστική βελτίωση της λειτουργικότητας και της ποιότητας ζωής, χωρίς υπερβολικές ή άσκοπες παρεμβάσεις. Συχνές Ερωτήσεις Μπορεί η ψυχολογία να επηρεάσει τον πόνο; Ναι. Το άγχος, ο φόβος και η συναισθηματική ένταση μπορούν να ενισχύσουν την αντίληψη του πόνου μέσω νευροβιολογικών μηχανισμών. Στη σπονδυλική στένωση, η ψυχολογική επιβάρυνση συχνά συμβάλλει στη μυϊκή τάση και στην αποφυγή κίνησης, γεγονός που μπορεί να επιδεινώσει τα συμπτώματα. Ο πόνος σημαίνει πάντα επιδείνωση της νόσου; Όχι. Ο πόνος μπορεί να παρουσιάζει διακυμάνσεις ανάλογα με τη δραστηριότητα, το επίπεδο κόπωσης ή την ψυχολογική κατάσταση, χωρίς αυτό να υποδηλώνει απαραίτητα επιδείνωση της σπονδυλικής στένωσης. Η σωστή ιατρική αξιολόγηση βοηθά στη διάκριση των αιτίων. Χρειάζεται ψυχολογική υποστήριξη σε όλους τους ασθενείς; Όχι απαραίτητα. Ωστόσο, σε περιπτώσεις χρόνιου πόνου, έντονου φόβου κίνησης ή σημαντικής επίδρασης στην
Γυμναστική με δισκοκήλη: Ασφαλείς μορφές άσκησης και ρόλος της αποκατάστασης

Η δισκοκήλη αποτελεί μία από τις συχνότερες παθήσεις της σπονδυλικής στήλης και συχνά συνοδεύεται από τον φόβο ότι η σωματική άσκηση μπορεί να επιδεινώσει τα συμπτώματα. Το 2025, ωστόσο, η σύγχρονη ιατρική και αποκαταστασιακή προσέγγιση αναγνωρίζει ότι η σωστά επιλεγμένη και εξατομικευμένη γυμναστική δεν αποτελεί κίνδυνο, αλλά βασικό θεραπευτικό εργαλείο. Η άσκηση, όταν εφαρμόζεται με ιατρική καθοδήγηση, συμβάλλει στη μείωση του πόνου, στη βελτίωση της λειτουργικότητας και στην πρόληψη υποτροπών. Στο παρόν άρθρο αναλύεται ο ρόλος της γυμναστικής στη δισκοκήλη, ποιες μορφές άσκησης θεωρούνται ασφαλείς, ποιες πρέπει να αποφεύγονται και πώς η αποκατάσταση εντάσσεται σε ένα ολοκληρωμένο θεραπευτικό πλάνο. Δείτε εδώ: Παθήσεις της σπονδυλικής στήλης: Από τη διάγνωση στη θεραπεία και την αποκατάσταση Δισκοκήλη και άσκηση: τι ισχύει σήμερα Η δισκοκήλη προκύπτει όταν ο μεσοσπονδύλιος δίσκος προβάλλει ή ρήγνυται, προκαλώντας πίεση σε νευρικές ρίζες. Παλιότερα, η σύσταση ήταν συχνά η παρατεταμένη αποχή από τη φυσική δραστηριότητα. Σήμερα, είναι σαφές ότι η πλήρης ακινησία μπορεί να οδηγήσει σε μυϊκή αποδυνάμωση, δυσκαμψία και επιδείνωση των συμπτωμάτων. Η σύγχρονη προσέγγιση υποστηρίζει τη σταδιακή επανένταξη στην άσκηση, με στόχο: τη σταθεροποίηση της σπονδυλικής στήλης, τη μείωση των φορτίων στους μεσοσπονδύλιους δίσκους, τη βελτίωση της στάσης σώματος, την ενίσχυση της συνολικής λειτουργικότητας. Σε ποιους απευθύνεται η γυμναστική με δισκοκήλη Η γυμναστική μπορεί να εφαρμοστεί στη μεγάλη πλειονότητα των ατόμων με δισκοκήλη, ωστόσο δεν είναι ίδια για όλους. Ενδείκνυται: σε άτομα με ήπια έως μέτρια συμπτώματα, σε ασθενείς που βρίσκονται σε φάση αποκατάστασης, σε άτομα που επιθυμούν να προλάβουν υποτροπές, μετά από χειρουργική επέμβαση, στο πλαίσιο οργανωμένης αποκατάστασης. Απαιτείται ιδιαίτερη προσοχή ή τροποποίηση του προγράμματος σε περιπτώσεις έντονου πόνου, προοδευτικών νευρολογικών συμπτωμάτων ή οξείας φάσης της πάθησης. Μπορεί να σας ενδιαφέρει: Δισκοκήλη: Μύθοι, αλήθειες και συχνά λάθη στη διαχείρισή της Ασφαλείς μορφές άσκησης για δισκοκήλη Ασκήσεις σταθεροποίησης κορμού Η ενδυνάμωση των μυών του κορμού (κοιλιακοί, ραχιαίοι, μύες πυελικού εδάφους) αποτελεί βασικό στόχο. Οι ασκήσεις αυτές: μειώνουν τα μηχανικά φορτία στη σπονδυλική στήλη, βελτιώνουν τον έλεγχο της κίνησης, συμβάλλουν στη μείωση του πόνου. Ήπια αερόβια άσκηση Δραστηριότητες όπως: περπάτημα, στατικό ποδήλατο, κολύμβηση (ιδίως ύπτιο), βελτιώνουν τη φυσική κατάσταση χωρίς να επιβαρύνουν τη σπονδυλική στήλη. Διατάσεις και ευλυγισία Ήπιες διατάσεις βοηθούν στη μείωση της μυϊκής τάσης και της δυσκαμψίας, ιδιαίτερα στους οπίσθιους μηριαίους και στους μύες της οσφύος. Ασκήσεις και δραστηριότητες που χρειάζονται προσοχή Ορισμένες μορφές άσκησης μπορεί να επιβαρύνουν τη δισκοκήλη, ειδικά όταν εκτελούνται χωρίς καθοδήγηση: άρση βαρέων φορτίων, απότομες στροφικές κινήσεις, ασκήσεις με έντονη κάμψη ή υπερέκταση της σπονδυλικής στήλης, αθλήματα υψηλής πρόσκρουσης. Η αποφυγή δεν σημαίνει μόνιμο αποκλεισμό, αλλά σωστή χρονική στιγμή και προσαρμογή. Μπορεί να σας ενδιαφέρει: Δισκοκήλη της σπονδυλικής στήλης: Από τη διάγνωση στη στοχευμένη θεραπεία Ο ρόλος της φυσικοθεραπείας και της αποκατάστασης Η φυσικοθεραπεία αποτελεί τον συνδετικό κρίκο ανάμεσα στη διάγνωση και στη λειτουργική επανένταξη. Ο εξειδικευμένος φυσικοθεραπευτής: αξιολογεί τη στάση και την κινητικότητα, σχεδιάζει εξατομικευμένο πρόγραμμα ασκήσεων, εκπαιδεύει τον ασθενή στη σωστή κίνηση, παρακολουθεί την πρόοδο και προσαρμόζει το πρόγραμμα. Η αποκατάσταση δεν είναι απλώς ένα σύνολο ασκήσεων, αλλά μία δομημένη διαδικασία που στοχεύει στη μακροχρόνια σταθερότητα. Ασφάλεια και πιθανοί περιορισμοί Η γυμναστική με δισκοκήλη θεωρείται ασφαλής όταν: γίνεται μετά από ιατρική αξιολόγηση, προσαρμόζεται στα συμπτώματα, αποφεύγεται ο πόνος κατά την εκτέλεση. Πιθανοί περιορισμοί περιλαμβάνουν: ανάγκη για σταδιακή πρόοδο, αποφυγή έντονων προγραμμάτων χωρίς καθοδήγηση, προσαρμογή σε περιόδους έξαρσης των συμπτωμάτων. Ρόλος τρόπου ζωής και καθημερινής δραστηριότητας Η άσκηση δεν λειτουργεί απομονωμένα στη διαχείριση της δισκοκήλης. Η συνολική αποτελεσματικότητα της αποκατάστασης εξαρτάται σε μεγάλο βαθμό από τον τρόπο ζωής και τις καθημερινές συνήθειες του ατόμου. Σημαντικό ρόλο διαδραματίζουν: η σωστή στάση σώματος στην εργασία και στις καθημερινές δραστηριότητες, τα συχνά διαλείμματα από την παρατεταμένη καθιστική θέση, ο έλεγχος του σωματικού βάρους, ώστε να μειώνεται η μηχανική φόρτιση της σπονδυλικής στήλης, ο επαρκής και ποιοτικός ύπνος, καθώς και η αποτελεσματική διαχείριση του στρες. Η καθημερινή κίνηση, ακόμη και εκτός οργανωμένου προγράμματος γυμναστικής, αποτελεί ουσιαστικό μέρος της θεραπευτικής προσέγγισης και συμβάλλει στη διατήρηση της λειτουργικότητας και στη μείωση των υποτροπών. Πλεονεκτήματα και περιορισμοί της άσκησης στη δισκοκήλη Πλεονεκτήματα Η σωστά σχεδιασμένη και εξατομικευμένη άσκηση μπορεί να προσφέρει πολλαπλά οφέλη σε άτομα με δισκοκήλη, όπως: μείωση του πόνου και της μυϊκής έντασης, βελτίωση της κινητικότητας και της λειτουργικότητας της σπονδυλικής στήλης, πρόληψη υποτροπών μέσω ενδυνάμωσης των υποστηρικτικών μυών, συνολική ενίσχυση της ποιότητας ζωής και της καθημερινής δραστηριότητας. Περιορισμοί Παρά τα σημαντικά της οφέλη, η άσκηση έχει και συγκεκριμένους περιορισμούς: δεν αντικαθιστά την ιατρική αξιολόγηση και τη διάγνωση, απαιτεί συνέπεια, σωστή καθοδήγηση και χρόνο για να αποδώσει, δεν οδηγεί σε άμεσα αποτελέσματα σε όλους τους ασθενείς, καθώς η ανταπόκριση διαφέρει ανάλογα με τη βαρύτητα της πάθησης και τα ατομικά χαρακτηριστικά. Συμπέρασμα Η γυμναστική στη δισκοκήλη δεν αποτελεί απαγορευτικό παράγοντα, αλλά βασικό στοιχείο της σύγχρονης θεραπευτικής στρατηγικής. Το 2025, η έμφαση δίνεται στην ασφαλή, εξατομικευμένη άσκηση και στη δομημένη αποκατάσταση, με στόχο τη λειτουργική αποκατάσταση και την πρόληψη υποτροπών. Η συνεργασία ιατρού και φυσικοθεραπευτή παραμένει καθοριστική για την επιλογή του κατάλληλου προγράμματος. Συχνές Ερωτήσεις Μπορώ να γυμνάζομαι αν έχω δισκοκήλη; Ναι, στις περισσότερες περιπτώσεις η γυμναστική όχι μόνο επιτρέπεται, αλλά αποτελεί και βασικό μέρος της θεραπευτικής αντιμετώπισης. Η άσκηση πρέπει να είναι εξατομικευμένη, να προσαρμόζεται στο στάδιο της πάθησης και να γίνεται με ιατρική ή φυσικοθεραπευτική καθοδήγηση, ώστε να αποφεύγεται η επιβάρυνση της σπονδυλικής στήλης. Ποια άσκηση θεωρείται η πιο ασφαλής; Το περπάτημα, οι ασκήσεις σταθεροποίησης του κορμού και η ήπια αερόβια άσκηση θεωρούνται από τις πιο ασφαλείς επιλογές για άτομα με δισκοκήλη. Οι ασκήσεις αυτές ενισχύουν τους υποστηρικτικούς μυς και βελτιώνουν τη λειτουργικότητα χωρίς να προκαλούν υπερβολικά φορτία. Πρέπει να σταματήσω την άσκηση όταν πονάω; Ο έντονος ή επιδεινούμενος πόνος αποτελεί ένδειξη διακοπής της άσκησης και επανεκτίμησης του προγράμματος. Ήπια ενόχληση μπορεί να εμφανιστεί στην αρχή, αλλά ο πόνος που επιμένει ή αυξάνεται δεν πρέπει να αγνοείται και απαιτεί προσαρμογή ή καθοδήγηση από ειδικό. Η άσκηση μπορεί να αποτρέψει το χειρουργείο; Σε αρκετές περιπτώσεις, η σωστά σχεδιασμένη και συστηματική άσκηση συμβάλλει σημαντικά στη μείωση των συμπτωμάτων και στη βελτίωση της λειτουργικότητας, μειώνοντας την ανάγκη για επεμβατική θεραπεία. Ωστόσο, η αποτελεσματικότητα εξαρτάται από τη βαρύτητα της δισκοκήλης και τη συνολική κλινική
Δισκοκήλη της σπονδυλικής στήλης: Από τη διάγνωση στη στοχευμένη θεραπεία

Η δισκοκήλη της σπονδυλικής στήλης αποτελεί μία από τις συχνότερες αιτίες πόνου στη μέση και στον αυχένα, επηρεάζοντας σημαντικά την καθημερινή λειτουργικότητα και την ποιότητα ζωής. Το 2025, η δισκοκήλη δεν αντιμετωπίζεται πλέον ως ένα απλό «μηχανικό» πρόβλημα, αλλά ως μία πολυπαραγοντική πάθηση που απαιτεί ακριβή διάγνωση, εξατομικευμένη θεραπευτική προσέγγιση και συστηματική παρακολούθηση. Η πρόοδος στη σύγχρονη απεικόνιση και στις ελάχιστα επεμβατικές τεχνικές έχει επιτρέψει πιο στοχευμένες και ασφαλείς λύσεις, με στόχο την ανακούφιση από τον πόνο και τη διατήρηση της λειτουργικότητας. Στο παρόν άρθρο αναλύεται τι είναι η δισκοκήλη, πώς εξελίσσεται, ποια είναι τα σύγχρονα διαγνωστικά και θεραπευτικά εργαλεία και με ποιον τρόπο η σωστή και έγκαιρη αντιμετώπιση μπορεί να βελτιώσει ουσιαστικά την ποιότητα ζωής του ασθενούς. Δείτε εδώ: Παθήσεις της σπονδυλικής στήλης: Από τη διάγνωση στη θεραπεία και την αποκατάσταση Τι είναι η δισκοκήλη και πώς εξελίσσεται Η δισκοκήλη, ή κήλη μεσοσπονδύλιου δίσκου, εμφανίζεται όταν ο μεσοσπονδύλιος δίσκος – ο οποίος λειτουργεί ως «αμορτισέρ» ανάμεσα στους σπονδύλους – υφίσταται εκφύλιση, ρήξη ή προβολή. Το αποτέλεσμα είναι η πίεση των παρακείμενων νευρικών ριζών, γεγονός που προκαλεί πόνο και νευρολογικά συμπτώματα. Η πάθηση μπορεί να εντοπίζεται: στην αυχενική μοίρα (αυχενική δισκοκήλη), στη θωρακική μοίρα (σπανιότερα), στην οσφυϊκή μοίρα, που αποτελεί και τη συχνότερη εντόπιση. Η εξέλιξη της δισκοκήλης είναι συνήθως σταδιακή και σχετίζεται με εκφυλιστικές αλλοιώσεις του δίσκου, επαναλαμβανόμενη μηχανική καταπόνηση και τον σύγχρονο καθιστικό τρόπο ζωής. Σε αρκετές περιπτώσεις, τα συμπτώματα υποχωρούν με συντηρητική αγωγή, ενώ σε άλλες απαιτείται πιο στοχευμένη παρέμβαση. Μπορεί να σας ενδιαφέρει: Σπονδυλική στένωση: Από τη συντηρητική θεραπεία στις σύγχρονες επεμβατικές λύσεις Συμπτώματα και κλινική εικόνα Τα συμπτώματα της δισκοκήλης ποικίλλουν ανάλογα με την εντόπιση και τον βαθμό πίεσης των νευρικών δομών. Τα συχνότερα περιλαμβάνουν: πόνο στη μέση ή στον αυχένα, αντανάκλαση του πόνου στα άνω ή κάτω άκρα (ισχιαλγία, αυχεναλγία με αντανάκλαση), μούδιασμα ή μυρμήγκιασμα, μυϊκή αδυναμία, περιορισμό της κινητικότητας και δυσκολία στην καθημερινή δραστηριότητα. Σε σοβαρότερες περιπτώσεις, μπορεί να εμφανιστούν έντονα νευρολογικά ελλείμματα, τα οποία απαιτούν άμεση ιατρική αξιολόγηση. Αίτια και παράγοντες κινδύνου Η εμφάνιση της δισκοκήλης σχετίζεται με συνδυασμό παραγόντων, όπως: εκφυλιστικές αλλοιώσεις του μεσοσπονδύλιου δίσκου λόγω ηλικίας, απότομες κινήσεις ή άρση βάρους χωρίς σωστή τεχνική, καθιστικός τρόπος ζωής και κακή στάση σώματος, παχυσαρκία, που αυξάνει τα φορτία στη σπονδυλική στήλη, κληρονομική προδιάθεση. Η κατανόηση των παραγόντων αυτών είναι σημαντική τόσο για την πρόληψη όσο και για τη σωστή θεραπευτική στρατηγική. Μπορεί να σας ενδιαφέρει: Γυμναστική με δισκοκήλη: Ασφαλείς μορφές άσκησης και ρόλος της αποκατάστασης Σύγχρονη διαγνωστική προσέγγιση Η διάγνωση της δισκοκήλης βασίζεται σε ολοκληρωμένη κλινική αξιολόγηση και σύγχρονα απεικονιστικά μέσα. Περιλαμβάνει: αναλυτικό ιατρικό ιστορικό, κλινική και νευρολογική εξέταση, μαγνητική τομογραφία (MRI), που αποτελεί την εξέταση εκλογής, αξονική τομογραφία (CT) σε ειδικές περιπτώσεις, λειτουργική αξιολόγηση της κινητικότητας και της ποιότητας ζωής. Η ακριβής διάγνωση επιτρέπει τον σωστό σχεδιασμό της θεραπείας και μειώνει τον κίνδυνο άσκοπων παρεμβάσεων. Θεραπευτικές επιλογές: από τη συντηρητική στη στοχευμένη παρέμβαση Η αντιμετώπιση της δισκοκήλης ακολουθεί κλιμακωτή προσέγγιση, με βάση τη βαρύτητα των συμπτωμάτων και τις ανάγκες του ασθενούς. Συντηρητική αγωγή Η πλειονότητα των περιστατικών αντιμετωπίζεται επιτυχώς με: φαρμακευτική αγωγή για τον έλεγχο του πόνου και της φλεγμονής, εξειδικευμένη φυσικοθεραπεία, τροποποίηση καθημερινών δραστηριοτήτων, εκπαίδευση στη σωστή στάση σώματος. Ελάχιστα επεμβατικές τεχνικές Όταν τα συμπτώματα επιμένουν, μπορούν να εφαρμοστούν στοχευμένες παρεμβάσεις, όπως: ενέσιμες θεραπείες, τεχνικές νευροαποσυμπίεσης, οι οποίες προσφέρουν ανακούφιση με μικρό χρόνο αποκατάστασης. Χειρουργική αντιμετώπιση Η χειρουργική επέμβαση αποτελεί επιλογή σε επιλεγμένες περιπτώσεις με σοβαρά ή επίμονα νευρολογικά συμπτώματα. Οι σύγχρονες μικροχειρουργικές και ελάχιστα επεμβατικές τεχνικές έχουν υψηλά ποσοστά επιτυχίας και μειωμένο χρόνο ανάρρωσης. Ασφάλεια και πρόγνωση Η δισκοκήλη, όταν αντιμετωπίζεται σωστά, έχει συνήθως καλή πρόγνωση. Η επιλογή της κατάλληλης θεραπείας, η εμπειρία της ιατρικής ομάδας και η συμμόρφωση του ασθενούς παίζουν καθοριστικό ρόλο στην έκβαση. Ρόλος τρόπου ζωής και πρόληψης Ο τρόπος ζωής επηρεάζει σημαντικά τόσο την εμφάνιση όσο και την εξέλιξη της δισκοκήλης. Σημαντικά στοιχεία πρόληψης και διαχείρισης είναι: σωστή στάση σώματος, τακτική άσκηση και ενδυνάμωση του κορμού, έλεγχος σωματικού βάρους, αποφυγή απότομων κινήσεων και υπερφόρτισης, επαρκής ύπνος και διαχείριση στρες. Πλεονεκτήματα και περιορισμοί της σύγχρονης αντιμετώπισης Πλεονεκτήματα στοχευμένες και εξατομικευμένες θεραπείες, μειωμένη ανάγκη για χειρουργείο, ταχύτερη αποκατάσταση, βελτίωση ποιότητας ζωής. Περιορισμοί η θεραπεία δεν είναι ίδια για όλους, απαιτείται συμμόρφωση και μακροχρόνια παρακολούθηση, σε ορισμένες περιπτώσεις η χειρουργική παρέμβαση είναι αναπόφευκτη. Συμπέρασμα Η δισκοκήλη της σπονδυλικής στήλης αποτελεί μία συχνή αλλά αντιμετωπίσιμη πάθηση. Το 2025, η σύγχρονη ιατρική προσφέρει ασφαλείς και αποτελεσματικές επιλογές, βασισμένες στην ακριβή διάγνωση και την εξατομικευμένη θεραπευτική στρατηγική. Η έγκαιρη ιατρική αξιολόγηση, σε συνδυασμό με αλλαγές στον τρόπο ζωής και συστηματική παρακολούθηση, μπορεί να οδηγήσει σε ουσιαστική ανακούφιση από τον πόνο και βελτίωση της καθημερινής λειτουργικότητας. Συχνές Ερωτήσεις (FAQs) Πότε πρέπει να επισκεφθώ ειδικό για δισκοκήλη; Η επίσκεψη σε ειδικό ιατρό συνιστάται όταν ο πόνος στη μέση ή στον αυχένα επιμένει για περισσότερες από λίγες εβδομάδες, επιδεινώνεται με την πάροδο του χρόνου ή συνοδεύεται από νευρολογικά συμπτώματα, όπως μούδιασμα, μυϊκή αδυναμία ή αντανάκλαση του πόνου στα άκρα. Η έγκαιρη αξιολόγηση μπορεί να προλάβει επιπλοκές και να επιτρέψει πιο συντηρητική αντιμετώπιση. Είναι πάντα απαραίτητο το χειρουργείο; Όχι. Η πλειονότητα των περιπτώσεων δισκοκήλης αντιμετωπίζεται επιτυχώς με συντηρητικές μεθόδους, όπως φαρμακευτική αγωγή, φυσικοθεραπεία και προσαρμογή της καθημερινής δραστηριότητας. Η χειρουργική επέμβαση εξετάζεται μόνο όταν τα συμπτώματα επιμένουν ή όταν υπάρχουν σοβαρά νευρολογικά ελλείμματα. Μπορεί η δισκοκήλη να υποχωρήσει μόνη της; Σε αρκετές περιπτώσεις, τα συμπτώματα της δισκοκήλης μπορούν να βελτιωθούν σταδιακά με συντηρητική αγωγή και σωστή ιατρική παρακολούθηση. Η φυσική υποχώρηση της φλεγμονής και η αποφόρτιση των νευρικών δομών συμβάλλουν συχνά στη βελτίωση της κλινικής εικόνας. Πόσο σημαντική είναι η φυσικοθεραπεία; Η φυσικοθεραπεία αποτελεί βασικό πυλώνα της αντιμετώπισης της δισκοκήλης. Συμβάλλει στη μείωση του πόνου, στη βελτίωση της κινητικότητας και στην ενδυνάμωση των μυών που στηρίζουν τη σπονδυλική στήλη, ενώ παράλληλα μειώνει τον κίνδυνο υποτροπών. Ο τρόπος ζωής επηρεάζει την πορεία της δισκοκήλης; Ναι, καθοριστικά. Η σωστή στάση σώματος, η τακτική άσκηση, ο έλεγχος του σωματικού βάρους και η αποφυγή παρατεταμένης καταπόνησης συμβάλλουν σημαντικά στη βελτίωση της πρόγνωσης και στη διατήρηση της λειτουργικότητας σε βάθος χρόνου.
Παθήσεις της σπονδυλικής στήλης: Από τη διάγνωση στη θεραπεία και την αποκατάσταση

Οι παθήσεις της σπονδυλικής στήλης αποτελούν μία από τις συχνότερες αιτίες χρόνιου πόνου, λειτουργικού περιορισμού και απουσίας από την εργασία παγκοσμίως. Η σπονδυλική στήλη δεν είναι απλώς μια δομή στήριξης του ανθρώπινου σώματος, αλλά ένα εξαιρετικά σύνθετο και ζωτικής σημασίας σύστημα, το οποίο προστατεύει τον νωτιαίο μυελό, επιτρέπει την κίνηση και διασφαλίζει την ομαλή νευρολογική λειτουργία. Το 2025, η ιατρική κοινότητα αντιμετωπίζει τις παθήσεις της σπονδυλικής στήλης όχι ως μεμονωμένα μηχανικά προβλήματα, αλλά ως πολυπαραγοντικές καταστάσεις που επηρεάζουν συνολικά τη σωματική, ψυχική και λειτουργική υγεία του ασθενούς. Η πρόοδος στην απεικονιστική διάγνωση, στις ελάχιστα επεμβατικές τεχνικές και στη χειρουργική ακρίβειας έχει μεταμορφώσει ριζικά τον τρόπο αντιμετώπισής τους, προσφέροντας ασφαλείς και εξατομικευμένες θεραπευτικές λύσεις. Στο παρόν άρθρο αναλύονται οι συχνότερες και σημαντικότερες παθήσεις της σπονδυλικής στήλης — δισκοκήλη, σπονδυλική στένωση, σκολίωση και σπονδυλοαρθρίτιδα — με βάση τα σύγχρονα δεδομένα του 2025, παρουσιάζονται οι διαγνωστικές και θεραπευτικές επιλογές και εξηγείται πώς η έγκαιρη και σωστή αντιμετώπιση μπορεί να βελτιώσει ουσιαστικά την ποιότητα ζωής του ασθενούς. Τι είναι οι παθήσεις της σπονδυλικής στήλης και γιατί είναι τόσο συχνές Η σπονδυλική στήλη αποτελείται από σπονδύλους, μεσοσπονδύλιους δίσκους, αρθρώσεις, συνδέσμους, μυς και νευρικά στοιχεία. Οποιαδήποτε διαταραχή σε αυτά τα δομικά στοιχεία μπορεί να οδηγήσει σε πόνο, νευρολογικά συμπτώματα και περιορισμό της κινητικότητας. Οι παθήσεις της σπονδυλικής στήλης εμφανίζονται συχνά λόγω: εκφυλιστικών αλλοιώσεων που σχετίζονται με την ηλικία, κακής στάσης σώματος και καθιστικού τρόπου ζωής, υπερφόρτισης και τραυματισμών, γενετικών και ανατομικών παραγόντων, φλεγμονωδών ή αυτοάνοσων μηχανισμών. Σήμερα, αναγνωρίζεται ότι η έγκαιρη διάγνωση και η εξατομικευμένη θεραπεία είναι καθοριστικές για την πρόληψη της χρονιότητας και των μόνιμων επιπλοκών. Επιπτώσεις των παθήσεων της σπονδυλικής στήλης στην καθημερινότητα Οι παθήσεις της σπονδυλικής στήλης επηρεάζουν άμεσα την καθημερινή λειτουργικότητα του ατόμου, περιορίζοντας τη δυνατότητα κίνησης, εργασίας και συμμετοχής σε κοινωνικές δραστηριότητες. Ο χρόνιος πόνος και η μειωμένη κινητικότητα μπορούν να οδηγήσουν σε απώλεια παραγωγικότητας, αυξημένη απουσία από την εργασία και επιβάρυνση της ψυχικής υγείας. Η έγκαιρη αναγνώριση των επιπτώσεων αυτών είναι καθοριστική για τη συνολική αντιμετώπιση της νόσου και την αποκατάσταση της ποιότητας ζωής. Οι συχνότερες παθήσεις της σπονδυλικής στήλης 1. Δισκοκήλη (κήλη μεσοσπονδύλιου δίσκου) Η δισκοκήλη είναι μία από τις συχνότερες παθήσεις της σπονδυλικής στήλης και εμφανίζεται όταν ο μεσοσπονδύλιος δίσκος προβάλλει ή ρήγνυται, ασκώντας πίεση στις παρακείμενες νευρικές ρίζες. Η πάθηση μπορεί να εντοπίζεται στην αυχενική, θωρακική ή, συχνότερα, στην οσφυϊκή μοίρα της σπονδυλικής στήλης και σχετίζεται κυρίως με εκφυλιστικές αλλοιώσεις και μηχανική καταπόνηση. Συμπτώματα Πόνος στη μέση ή στον αυχένα Αντανάκλαση του πόνου στα άκρα (ισχιαλγία, αυχεναλγία με αντανάκλαση) Μούδιασμα ή μυρμήγκιασμα Μυϊκή αδυναμία Περιορισμός της κίνησης και της λειτουργικότητας Αίτια και παράγοντες κινδύνου Εκφυλιστικές αλλοιώσεις του μεσοσπονδύλιου δίσκου Απότομες κινήσεις ή άρση βάρους χωρίς σωστή τεχνική Καθιστικός τρόπος ζωής και κακή στάση σώματος Παχυσαρκία Κληρονομική προδιάθεση Θεραπευτική προσέγγιση Η αντιμετώπιση της δισκοκήλης είναι κατά κύριο λόγο συντηρητική και περιλαμβάνει φαρμακευτική αγωγή, φυσικοθεραπεία και προσαρμογή των καθημερινών δραστηριοτήτων. Σε περιπτώσεις όπου τα συμπτώματα επιμένουν ή εμφανίζονται νευρολογικά ελλείμματα, μπορεί να εφαρμοστούν ελάχιστα επεμβατικές ή χειρουργικές τεχνικές, με στόχο την αποσυμπίεση των νεύρων και τη βελτίωση της ποιότητας ζωής. 2. Σπονδυλική στένωση Η σπονδυλική στένωση χαρακτηρίζεται από στένωση του σπονδυλικού σωλήνα ή των νευρικών τρημάτων, γεγονός που οδηγεί σε συμπίεση του νωτιαίου μυελού ή των νευρικών ριζών. Εμφανίζεται συχνότερα σε άτομα μεγαλύτερης ηλικίας και σχετίζεται κυρίως με εκφυλιστικές αλλοιώσεις της σπονδυλικής στήλης, οι οποίες εξελίσσονται σταδιακά με την πάροδο του χρόνου. Κύρια συμπτώματα Πόνος στη μέση ή στα κάτω άκρα Αίσθημα βάρους, κόπωσης ή αδυναμίας κατά τη βάδιση Μείωση της αντοχής στο περπάτημα και ανάγκη για συχνές στάσεις Ανακούφιση των συμπτωμάτων με κάμψη της σπονδυλικής στήλης ή με καθιστή θέση Αίτια Εκφυλιστική αρθρίτιδα των σπονδυλικών αρθρώσεων Πάχυνση των συνδέσμων της σπονδυλικής στήλης Δημιουργία οστεοφύτων (οστικές προεκβολές) Συγγενείς ανατομικές ιδιαιτερότητες του σπονδυλικού σωλήνα Θεραπευτική προσέγγιση Η αρχική αντιμετώπιση της σπονδυλικής στένωσης είναι συντηρητική και περιλαμβάνει φαρμακευτική αγωγή, φυσικοθεραπεία και προσαρμογή της καθημερινής δραστηριότητας. Όταν τα συμπτώματα επιμένουν ή επιδεινώνονται και επηρεάζουν σημαντικά τη λειτουργικότητα, η χειρουργική αποσυμπίεση με σύγχρονες ελάχιστα επεμβατικές τεχνικές μπορεί να προσφέρει ουσιαστική ανακούφιση και βελτίωση της ποιότητας ζωής. 3. Σκολίωση Η σκολίωση είναι παραμόρφωση της σπονδυλικής στήλης που χαρακτηρίζεται από πλάγια κύρτωση και στροφή των σπονδύλων. Εμφανίζεται συχνότερα στην παιδική και εφηβική ηλικία, ωστόσο μπορεί να παρουσιαστεί και σε ενήλικες, είτε ως εξέλιξη παιδικής σκολίωσης είτε ως αποτέλεσμα εκφυλιστικών αλλοιώσεων της σπονδυλικής στήλης. Κλινικά χαρακτηριστικά Ασυμμετρία ώμων ή λεκάνης Αλλαγή στη στάση και στην ευθυγράμμιση του σώματος Πόνος στην πλάτη, κυρίως σε ενήλικες ασθενείς Σε σοβαρές περιπτώσεις, επίδραση στη λειτουργία του αναπνευστικού συστήματος Διαχείριση Η αντιμετώπιση της σκολίωσης εξαρτάται από τη σοβαρότητα της κύρτωσης, την ηλικία και το στάδιο ανάπτυξης του ασθενούς. Μπορεί να περιλαμβάνει: τακτική παρακολούθηση και εξειδικευμένη φυσικοθεραπεία, χρήση κηδεμόνων σε παιδιά και εφήβους που βρίσκονται σε φάση ανάπτυξης, χειρουργική διόρθωση σε βαριές ή εξελισσόμενες μορφές, όταν υπάρχει κίνδυνος λειτουργικών επιπλοκών. 4. Σπονδυλοαρθρίτιδα Η σπονδυλοαρθρίτιδα είναι χρόνια φλεγμονώδης νόσος που προσβάλλει τη σπονδυλική στήλη και τις ιερολαγόνιες αρθρώσεις, συχνά στο πλαίσιο αυτοάνοσων μηχανισμών. Πρόκειται για πάθηση που μπορεί να εμφανιστεί σε νεότερες ηλικίες και να εξελίσσεται σταδιακά, επηρεάζοντας τη λειτουργικότητα και την ποιότητα ζωής του ασθενούς. Συμπτώματα Χρόνιος πόνος στη μέση, κυρίως σε ηρεμία Πρωινή δυσκαμψία που βελτιώνεται με την κίνηση και τη δραστηριότητα Αίσθημα κόπωσης Προοδευτικός περιορισμός της κινητικότητας της σπονδυλικής στήλης Αντιμετώπιση Η αντιμετώπιση της σπονδυλοαρθρίτιδας είναι κυρίως συντηρητική και βασίζεται στη φαρμακευτική αγωγή για τον έλεγχο της φλεγμονής, σε συνδυασμό με εξειδικευμένη φυσικοθεραπεία και τακτική άσκηση. Η έγκαιρη διάγνωση και η συστηματική παρακολούθηση είναι καθοριστικές για την επιβράδυνση της εξέλιξης της νόσου και τη διατήρηση της λειτουργικότητας. Σύγχρονη διαγνωστική προσέγγιση Η σύγχρονη διάγνωση των παθήσεων της σπονδυλικής στήλης βασίζεται σε μία ολοκληρωμένη και εξατομικευμένη προσέγγιση, με στόχο την ακριβή αναγνώριση της αιτίας των συμπτωμάτων και τον σωστό θεραπευτικό σχεδιασμό. Δεν περιορίζεται σε μία μόνο εξέταση, αλλά συνδυάζει κλινικά και απεικονιστικά δεδομένα. Η διαγνωστική διαδικασία περιλαμβάνει: αναλυτικό ιατρικό ιστορικό, με έμφαση στη διάρκεια, την ένταση και την εξέλιξη των συμπτωμάτων, κλινική και νευρολογική εξέταση, για την αξιολόγηση της κινητικότητας, της αισθητικότητας και των αντανακλαστικών, σύγχρονες απεικονιστικές εξετάσεις, όπως μαγνητική τομογραφία (MRI) και αξονική
Ζωή με ενδογαστρικό μπαλόνι: Διατροφή, καθημερινότητα και απώλεια βάρους

Η ζωή με ενδογαστρικό μπαλόνι σηματοδοτεί μία μεταβατική αλλά ιδιαίτερα σημαντική περίοδο στη διαχείριση του σωματικού βάρους. Το ενδογαστρικό μπαλόνι δεν αποτελεί μόνιμη λύση, αλλά ένα υποστηρικτικό εργαλείο που βοηθά τον ασθενή να μειώσει την ποσότητα τροφής, να ελέγξει την όρεξη και να αποκτήσει καλύτερη επίγνωση των διατροφικών του επιλογών, υιοθετώντας σταδιακά νέες, πιο υγιεινές συνήθειες. Η επιτυχία της μεθόδου δεν εξαρτάται μόνο από την παρουσία του μπαλονιού στο στομάχι, αλλά κυρίως από τη σωστή διατροφή, την καθημερινή συμπεριφορά και τη στενή συνεργασία με την ιατρική και διατροφική ομάδα. Η περίοδος αυτή λειτουργεί ως ένα ουσιαστικό «εκπαιδευτικό στάδιο», κατά το οποίο ο ασθενής μαθαίνει να αναγνωρίζει το αίσθημα κορεσμού, να διαχειρίζεται καλύτερα την πείνα και να θέτει τις βάσεις για τη διατήρηση της απώλειας βάρους και μετά την αφαίρεση του μπαλονιού. Οι πρώτες ημέρες με το ενδογαστρικό μπαλόνι Τις πρώτες ημέρες μετά την τοποθέτηση του ενδογαστρικού μπαλονιού, ο οργανισμός χρειάζεται χρόνο για να προσαρμοστεί στην παρουσία του στομάχι. Είναι συχνό να εμφανιστούν συμπτώματα όπως ναυτία, αίσθημα βάρους, ήπιοι κοιλιακοί πόνοι ή γενικότερη δυσφορία, τα οποία συνήθως υποχωρούν σταδιακά μέσα σε λίγες ημέρες. Κατά το αρχικό αυτό διάστημα, η διατροφή είναι ιδιαίτερα προσεκτική και περιλαμβάνει κυρίως υγρά και ελαφριές τροφές, ώστε να περιοριστεί η επιβάρυνση του στομάχου. Η πιστή τήρηση των οδηγιών της ιατρικής και διατροφικής ομάδας συμβάλλει καθοριστικά στη γρηγορότερη προσαρμογή, στη μείωση των ενοχλήσεων και στη σωστή έναρξη της απώλειας βάρους. Διατροφή με ενδογαστρικό μπαλόνι Η διατροφή αποτελεί τον πιο κρίσιμο παράγοντα επιτυχίας κατά τη διάρκεια ζωής με ενδογαστρικό μπαλόνι. Το μπαλόνι μειώνει τον διαθέσιμο χώρο στο στομάχι, αλλά δεν επηρεάζει την απορρόφηση των θρεπτικών συστατικών. Επομένως, η ποιότητα των τροφών είναι εξίσου σημαντική με την ποσότητα. Βασικές αρχές διατροφής περιλαμβάνουν: μικρά και συχνά γεύματα, αργή κατανάλωση και καλό μάσημα, έμφαση στην πρωτεΐνη για διατήρηση μυϊκής μάζας, αποφυγή ζάχαρης, λιπαρών και επεξεργασμένων τροφών, περιορισμό υγρών με θερμίδες, όπως αναψυκτικά και αλκοόλ. Η κατανάλωση υγρών πρέπει να γίνεται σε απόσταση από τα γεύματα, ώστε να μην προκαλείται δυσφορία ή υπερπλήρωση του στομάχου. Καθημερινότητα και προσαρμογή Η καθημερινή ζωή με ενδογαστρικό μπαλόνι βελτιώνεται σταδιακά καθώς υποχωρούν τα αρχικά συμπτώματα και ο οργανισμός προσαρμόζεται στην παρουσία του. Οι περισσότεροι ασθενείς επιστρέφουν γρήγορα στις επαγγελματικές και κοινωνικές τους δραστηριότητες, χρειάζοντας μόνο μικρές αλλά ουσιαστικές προσαρμογές στις διατροφικές τους συνήθειες. Η συνειδητή κατανάλωση τροφής, ο σωστός προγραμματισμός γευμάτων και η αποφυγή τσιμπολογήματος μεταξύ των γευμάτων αποτελούν βασικά στοιχεία της νέας καθημερινότητας. Παράλληλα, η περίοδος αυτή βοηθά τον ασθενή να αναπτύξει μια πιο ισορροπημένη σχέση με το φαγητό, να ακούει τα σήματα κορεσμού του σώματος και να αναγνωρίζει έγκαιρα πότε έχει χορτάσει, γεγονός που συμβάλλει καθοριστικά στη διατήρηση της απώλειας βάρους. Φυσική δραστηριότητα Η ένταξη της φυσικής δραστηριότητας στη ζωή με ενδογαστρικό μπαλόνι ενισχύει σημαντικά την απώλεια βάρους και τη συνολική υγεία. Αρχικά συνιστάται ήπια άσκηση, όπως περπάτημα, ενώ σταδιακά μπορούν να προστεθούν αερόβιες δραστηριότητες και ασκήσεις ενδυνάμωσης. Η τακτική άσκηση: συμβάλλει στη διατήρηση της μυϊκής μάζας, βελτιώνει τον μεταβολισμό, ενισχύει την ψυχολογία και την αυτοπεποίθηση, μειώνει τον κίνδυνο επαναπρόσληψης βάρους. Μπορεί να σας ενδιαφέρει: Παχυσαρκία: Οι σύγχρονες λύσεις που αλλάζουν την υγεία σας με ασφάλεια και σύγχρονες ιατρικές μεθόδους Απώλεια βάρους με ενδογαστρικό μπαλόνι Η απώλεια βάρους ξεκινά συνήθως μέσα στις πρώτες εβδομάδες μετά την τοποθέτηση του μπαλονιού. Ο ρυθμός απώλειας είναι σταδιακός και εξαρτάται σε μεγάλο βαθμό από τη συμμόρφωση του ασθενούς. Κατά μέσο όρο, οι ασθενείς χάνουν περίπου 10–20% του αρχικού σωματικού τους βάρους κατά τη διάρκεια παραμονής του μπαλονιού. Τα καλύτερα αποτελέσματα παρατηρούνται σε άτομα που ακολουθούν πιστά το διατροφικό πρόγραμμα και εντάσσουν τη φυσική δραστηριότητα στην καθημερινότητά τους. Μπορεί να σας ενδιαφέρει: Botox στομάχου: Τι πρέπει να γνωρίζετε πριν την ενδοσκοπική εφαρμογή Ψυχολογική διάσταση και αλλαγή συνηθειών Η ζωή με ενδογαστρικό μπαλόνι δεν αφορά μόνο τη σωματική αλλαγή, αλλά και την ψυχολογική προσαρμογή. Πολλοί ασθενείς έρχονται αντιμέτωποι με παλιές διατροφικές συνήθειες και συναισθηματική κατανάλωση τροφής. Η υποστήριξη από διαιτολόγο και, όπου χρειάζεται, ψυχολόγο, βοηθά στην κατανόηση των αιτιών της υπερφαγίας και στη δημιουργία βιώσιμων συμπεριφορών που θα συνεχιστούν και μετά την αφαίρεση του μπαλονιού. Τι συμβαίνει μετά την αφαίρεση του μπαλονιού Η αφαίρεση του ενδογαστρικού μπαλονιού αποτελεί κρίσιμο στάδιο. Το στομάχι επανέρχεται σταδιακά στη φυσιολογική του χωρητικότητα, γεγονός που καθιστά απαραίτητη τη διατήρηση των νέων συνηθειών. Η μακροχρόνια επιτυχία εξαρτάται από: τη συνέχιση της ισορροπημένης διατροφής, τη διατήρηση της φυσικής δραστηριότητας, τη συνεχιζόμενη ιατρική και διατροφική παρακολούθηση. Συμπέρασμα Η ζωή με ενδογαστρικό μπαλόνι αποτελεί μία σημαντική ευκαιρία επανεκκίνησης. Το μπαλόνι λειτουργεί ως προσωρινός σύμμαχος, βοηθώντας τον ασθενή να μειώσει το βάρος και να εκπαιδευτεί σε έναν πιο υγιεινό τρόπο ζωής. Η πραγματική επιτυχία, ωστόσο, βασίζεται στη συνέπεια, την αλλαγή συνηθειών και τη σωστή καθοδήγηση, ώστε τα αποτελέσματα να διατηρηθούν και μετά την αφαίρεσή του. Μπορεί να σας ενδιαφέρει: Ζωή μετά το γαστρικό μανίκι: Σωματικές αλλαγές, καθημερινότητα και μακροχρόνια παρακολούθηση Συχνές ερωτήσεις για τη ζωή με ενδογαστρικό μπαλόνι Μπορώ να εργάζομαι κανονικά με το ενδογαστρικό μπαλόνι; Ναι. Οι περισσότεροι ασθενείς επιστρέφουν στην εργασία τους μέσα σε λίγες ημέρες από την τοποθέτηση, αφού υποχωρήσουν τα αρχικά συμπτώματα, όπως ναυτία ή αίσθημα βάρους. Στις περισσότερες περιπτώσεις, δεν απαιτείται μακρά αποχή από τις καθημερινές δραστηριότητες. Υπάρχουν τροφές που πρέπει να αποφεύγω; Ναι. Τροφές με υψηλή περιεκτικότητα σε ζάχαρη και λιπαρά, καθώς και αναψυκτικά, αλκοόλ και γενικά υγρά με θερμίδες, καλό είναι να αποφεύγονται. Οι τροφές αυτές μειώνουν την αποτελεσματικότητα του μπαλονιού και μπορεί να προκαλέσουν δυσφορία. Τι γίνεται αν δεν χάνω βάρος; Η απώλεια βάρους εξαρτάται άμεσα από τη διατροφή, τη φυσική δραστηριότητα και τη συνολική συμμόρφωση στις οδηγίες. Σε περίπτωση μειωμένης απώλειας, γίνεται επανεκτίμηση του διατροφικού πλάνου και προσαρμογή της καθημερινής δραστηριότητας, γεγονός που συνήθως οδηγεί σε βελτίωση των αποτελεσμάτων. Θα πεινάω συνεχώς; Συνήθως όχι. Το ενδογαστρικό μπαλόνι προκαλεί αίσθημα κορεσμού με μικρότερες ποσότητες τροφής, ιδιαίτερα όταν τηρούνται οι οδηγίες διατροφής. Η πείνα μειώνεται σταδιακά καθώς ο οργανισμός προσαρμόζεται. Χρειάζεται παρακολούθηση κατά τη διάρκεια της θεραπείας; Ναι. Η τακτική ιατρική και διατροφική παρακολούθηση είναι απαραίτητη τόσο για την ασφάλεια όσο και για τη βέλτιστη απώλεια βάρους. Η συστηματική καθοδήγηση βοηθά στην έγκαιρη αντιμετώπιση δυσκολιών και στη
Ουρολοίμωξη στις γυναίκες: Πότε είναι αθώα και πότε όχι;

Η ουρολοίμωξη αποτελεί μία από τις συχνότερες λοιμώξεις που εμφανίζονται στις γυναίκες, επηρεάζοντας σημαντικά την καθημερινότητα και την ποιότητα ζωής τους. Πρόκειται για λοίμωξη του ουροποιητικού συστήματος, η οποία στις περισσότερες περιπτώσεις εντοπίζεται στην ουροδόχο κύστη και την ουρήθρα. Οι γυναίκες είναι πιο επιρρεπείς σε ουρολοιμώξεις λόγω της ανατομίας τους, καθώς η μικρότερη ουρήθρα διευκολύνει την είσοδο μικροβίων. Αν και συχνά θεωρείται μια «απλή» πάθηση, η ουρολοίμωξη δεν πρέπει να υποτιμάται, καθώς χωρίς σωστή αντιμετώπιση μπορεί να οδηγήσει σε επιπλοκές. Σίγουρα θα σας ενδιαφέρει: Ποιές είναι οι συνηθέστερες γυναικολογικές παθήσεις; Αίτια και παράγοντες κινδύνου της γυναικείας ουρολοίμωξης Η γυναικεία ουρολοίμωξη προκαλείται κυρίως από βακτήρια, με συχνότερο το Escherichia coli, το οποίο φυσιολογικά βρίσκεται στο έντερο. Η μετάβασή του στο ουροποιητικό σύστημα μπορεί να συμβεί εύκολα, ειδικά όταν δεν τηρούνται σωστοί κανόνες υγιεινής. Παράγοντες όπως η σεξουαλική επαφή, η χρήση σπερματοκτόνων, οι ορμονικές αλλαγές, η εγκυμοσύνη και η εμμηνόπαυση αυξάνουν τον κίνδυνο εμφάνισης ουρολοίμωξης στις γυναίκες. Επίσης, η κατακράτηση ούρων, η ανεπαρκής πρόσληψη υγρών και η χρήση στενών συνθετικών εσωρούχων δημιουργούν συνθήκες που ευνοούν την ανάπτυξη μικροβίων. Αξίζει να σημειωθεί ότι γυναίκες με ιστορικό υποτροπιαζουσών ουρολοιμώξεων παρουσιάζουν αυξημένη πιθανότητα επανεμφάνισης. Η κατανόηση των αιτιών αποτελεί βασικό βήμα για την πρόληψη και τη σωστή διαχείριση της ουρολοίμωξης. Μάθετε επίσης: Γυναικεία ακράτεια ούρων: Από την αμηχανία στη σύγχρονη αντιμετώπιση Συμπτώματα και κλινική εικόνα Τα συμπτώματα της ουρολοίμωξης στις γυναίκες είναι συνήθως έντονα και εμφανίζονται αιφνίδια. Το πιο χαρακτηριστικό σύμπτωμα είναι το κάψιμο κατά την ούρηση, συνοδευόμενο από συχνουρία και επιτακτική ανάγκη για ούρηση, ακόμη και όταν η κύστη είναι σχεδόν άδεια. Πολλές γυναίκες αναφέρουν πόνο ή βάρος χαμηλά στην κοιλιά, καθώς και θολά ή δύσοσμα ούρα. Σε ορισμένες περιπτώσεις μπορεί να παρουσιαστεί αίμα στα ούρα, γεγονός που προκαλεί ανησυχία αλλά είναι συχνό σε οξείες λοιμώξεις. Αν η ουρολοίμωξη δεν αντιμετωπιστεί έγκαιρα, μπορεί να εξελιχθεί σε λοίμωξη των νεφρών, με συμπτώματα όπως πυρετό, ρίγη και πόνο στη μέση. Η έγκαιρη αναγνώριση των συμπτωμάτων είναι κρίσιμη, ώστε να αποφευχθούν επιπλοκές και να ξεκινήσει άμεσα η κατάλληλη θεραπεία. Μάθετε επιπλέον: Κύστεις ωοθηκών: Από το τυχαίο εύρημα στη σωστή αντιμετώπιση Διάγνωση και θεραπευτική αντιμετώπιση Η διάγνωση της ουρολοίμωξης στις γυναίκες βασίζεται κυρίως στην κλινική εικόνα και στην ανάλυση ούρων. Η γενική ούρων και η καλλιέργεια βοηθούν στον εντοπισμό του υπεύθυνου μικροοργανισμού και στην επιλογή της κατάλληλης αντιβίωσης. Η θεραπεία περιλαμβάνει συνήθως αντιβιοτικά, τα οποία πρέπει να λαμβάνονται αυστηρά σύμφωνα με τις οδηγίες του γιατρού, ακόμη και αν τα συμπτώματα υποχωρήσουν νωρίτερα. Παράλληλα, συνιστάται αυξημένη πρόσληψη υγρών για την απομάκρυνση των βακτηρίων από το ουροποιητικό σύστημα. Σε περιπτώσεις υποτροπιαζουσών ουρολοιμώξεων, μπορεί να απαιτηθεί προληπτική αγωγή ή περαιτέρω διερεύνηση. Η αυτοθεραπεία και η αλόγιστη χρήση αντιβιοτικών πρέπει να αποφεύγονται, καθώς συμβάλλουν στην αντοχή των μικροβίων και στη δυσκολότερη αντιμετώπιση μελλοντικών λοιμώξεων. Διαβάστε ακόμα: Κνησμός αιδοίου: Τι σημαίνει; Πρόληψη και καθημερινές συνήθειες Η πρόληψη της γυναικείας ουρολοίμωξης βασίζεται κυρίως στην υιοθέτηση σωστών καθημερινών συνηθειών. Η επαρκής ενυδάτωση, η τακτική ούρηση χωρίς κατακράτηση και η σωστή υγιεινή της ευαίσθητης περιοχής παίζουν καθοριστικό ρόλο. Συνιστάται το σκούπισμα από εμπρός προς τα πίσω, ώστε να αποφεύγεται η μεταφορά βακτηρίων. Επίσης, η ούρηση μετά τη σεξουαλική επαφή βοηθά στη μείωση του κινδύνου μόλυνσης. Η επιλογή βαμβακερών εσωρούχων και η αποφυγή υπερβολικής χρήσης προϊόντων με άρωμα συμβάλλουν στη διατήρηση της φυσιολογικής χλωρίδας. Σε ορισμένες γυναίκες, η λήψη προβιοτικών ή συμπληρωμάτων με κράνμπερι μπορεί να λειτουργήσει υποστηρικτικά, πάντα σε συνεννόηση με ειδικό. Η ουρολοίμωξη στις γυναίκες είναι μια συχνή αλλά αντιμετωπίσιμη κατάσταση, όταν υπάρχει σωστή ενημέρωση και έγκαιρη παρέμβαση. Η κατανόηση των αιτίων, η αναγνώριση των συμπτωμάτων και η τήρηση προληπτικών μέτρων μπορούν να μειώσουν σημαντικά την εμφάνιση και τις υποτροπές. Με υπεύθυνη στάση απέναντι στη θεραπεία και την πρόληψη, οι περισσότερες γυναίκες μπορούν να διαχειριστούν αποτελεσματικά την ουρολοίμωξη και να προστατεύσουν την υγεία του ουροποιητικού τους συστήματος. Με το HealthyLab, η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. 5 Συχνές ερωτήσεις για την ουρολοίμωξη 1. Γιατί οι γυναίκες παθαίνουν πιο συχνά ουρολοίμωξη;Λόγω της μικρότερης ουρήθρας, τα βακτήρια φτάνουν ευκολότερα στην ουροδόχο κύστη. 2. Η ουρολοίμωξη φεύγει από μόνη της;Σε ήπιες περιπτώσεις μπορεί να υποχωρήσει, αλλά συνήθως απαιτείται ιατρική θεραπεία. 3. Μπορεί να επανεμφανιστεί η ουρολοίμωξη;Ναι, ειδικά αν υπάρχουν προδιαθεσικοί παράγοντες ή δεν τηρούνται προληπτικά μέτρα. 4. Είναι ασφαλής η χρήση αντιβιοτικών;Ναι, όταν χορηγούνται από γιατρό και λαμβάνονται σωστά. 5. Πώς μπορώ να μειώσω τον κίνδυνο ουρολοίμωξης;Με σωστή υγιεινή, επαρκή ενυδάτωση και υγιεινές καθημερινές συνήθειες.
Γυναικεία ακράτεια ούρων: Από την αμηχανία στη σύγχρονη αντιμετώπιση

Η γυναικεία ακράτεια ούρων αποτελεί ένα συχνό αλλά συχνά αποσιωπημένο ζήτημα που επηρεάζει σημαντικά την ποιότητα ζωής πολλών γυναικών, ανεξαρτήτως ηλικίας. Πρόκειται για την ακούσια απώλεια ούρων, η οποία μπορεί να εμφανίζεται περιστασιακά ή μόνιμα και να συνδέεται με καθημερινές δραστηριότητες, όπως το γέλιο, ο βήχας ή η σωματική άσκηση. Παρότι δεν απειλεί άμεσα την υγεία, έχει έντονο ψυχολογικό και κοινωνικό αντίκτυπο, καθώς συχνά προκαλεί αμηχανία, άγχος και περιορισμό των κοινωνικών επαφών. Πολλές γυναίκες θεωρούν λανθασμένα ότι η γυναικεία ακράτεια ούρων είναι φυσιολογικό επακόλουθο της ηλικίας ή του τοκετού και δεν αναζητούν βοήθεια. Ωστόσο, η σύγχρονη ιατρική προσφέρει πλέον πληθώρα διαγνωστικών και θεραπευτικών επιλογών που μπορούν να βελτιώσουν ουσιαστικά την καθημερινότητα. Η σωστή ενημέρωση είναι το πρώτο και πιο σημαντικό βήμα για την αντιμετώπιση του προβλήματος. Στο άρθρο αυτό θα αναλυθούν τα αίτια, οι βασικές μορφές και οι σύγχρονες λύσεις για τη γυναικεία ακράτεια ούρων, με στόχο την αποκατάσταση της αυτοπεποίθησης και της λειτουργικότητας. Σίγουρα θα σας ενδιαφέρει: Ποιές είναι οι συνηθέστερες γυναικολογικές παθήσεις; Αίτια και παράγοντες κινδύνου της γυναικείας ακράτειας ούρων Η γυναικεία ακράτεια ούρων οφείλεται σε ποικίλους παράγοντες που συχνά δρουν συνδυαστικά. Ένας από τους βασικότερους είναι η αποδυνάμωση των μυών του πυελικού εδάφους, οι οποίοι στηρίζουν την ουροδόχο κύστη και την ουρήθρα. Η εγκυμοσύνη και ο φυσιολογικός τοκετός ασκούν έντονη πίεση σε αυτούς τους μύες, προκαλώντας χαλάρωση ή τραυματισμό. Παράλληλα, οι ορμονικές αλλαγές κατά την εμμηνόπαυση, και ειδικότερα η μείωση των οιστρογόνων, επηρεάζουν την ελαστικότητα και τη λειτουργία των ιστών του ουροποιητικού συστήματος. Η παχυσαρκία αποτελεί επίσης σημαντικό παράγοντα κινδύνου, καθώς το αυξημένο σωματικό βάρος επιβαρύνει την κοιλιακή χώρα και την κύστη. Επιπλέον, χρόνιες παθήσεις όπως ο σακχαρώδης διαβήτης, νευρολογικές διαταραχές, αλλά και συνήθειες όπως το κάπνισμα και η χρόνια δυσκοιλιότητα, μπορούν να συμβάλλουν στην εμφάνιση ακράτειας. Δεν πρέπει να παραβλέπεται και ο ρόλος της κληρονομικότητας, καθώς ορισμένες γυναίκες έχουν εκ γενετής πιο αδύναμο συνδετικό ιστό. Η κατανόηση των αιτίων είναι καθοριστική για την επιλογή της κατάλληλης θεραπευτικής προσέγγισης. Διαβάστε ακόμα: Τι είναι η ακράτεια ούρων στις γυναίκες; Μορφές γυναικείας ακράτειας ούρων και συμπτώματα Η γυναικεία ακράτεια ούρων δεν είναι μία ενιαία κατάσταση, αλλά διακρίνεται σε διαφορετικές μορφές, καθεμία με τα δικά της χαρακτηριστικά συμπτώματα. Η πιο συχνή είναι η ακράτεια από προσπάθεια, κατά την οποία η απώλεια ούρων συμβαίνει όταν αυξάνεται η ενδοκοιλιακή πίεση, όπως κατά το φτέρνισμα, το γέλιο ή την άρση βάρους. Αυτή η μορφή σχετίζεται άμεσα με την αδυναμία των μυών του πυελικού εδάφους. Η επιτακτική ακράτεια, από την άλλη πλευρά, χαρακτηρίζεται από έντονη και αιφνίδια ανάγκη για ούρηση, η οποία συχνά δεν μπορεί να ανασταλεί εγκαίρως. Συνδέεται συνήθως με υπερδραστήρια ουροδόχο κύστη και μπορεί να συνοδεύεται από συχνουρία και νυκτουρία. Υπάρχει επίσης η μικτή ακράτεια, όπου συνυπάρχουν συμπτώματα και των δύο παραπάνω τύπων, καθιστώντας τη διαχείριση πιο σύνθετη. Τέλος, λιγότερο συχνές μορφές είναι η ακράτεια υπερχείλισης και η λειτουργική ακράτεια, που σχετίζονται με νευρολογικά ή κινητικά προβλήματα. Η σωστή διάγνωση της μορφής είναι απαραίτητη, καθώς καθορίζει τη θεραπευτική στρατηγική. Δείτε επίσης: Σύνδρομο πολυκυστικών ωοθηκών (PCOS): Όσα πρέπει να γνωρίζει κάθε γυναίκα Σύγχρονες μέθοδοι αντιμετώπισης και θεραπείας Η αντιμετώπιση της γυναικείας ακράτειας ούρων είναι πλέον εξατομικευμένη και βασίζεται στη μορφή, τη βαρύτητα των συμπτωμάτων και τις ανάγκες της κάθε γυναίκας. Σε ήπιες περιπτώσεις, οι συντηρητικές μέθοδοι αποτελούν την πρώτη επιλογή. Η εκπαίδευση των μυών του πυελικού εδάφους μέσω ειδικών ασκήσεων, όπως οι ασκήσεις Kegel, μπορεί να προσφέρει σημαντική βελτίωση όταν γίνεται σωστά και συστηματικά. Παράλληλα, η τροποποίηση του τρόπου ζωής, με απώλεια βάρους, μείωση της καφεΐνης και διακοπή του καπνίσματος, συμβάλλει θετικά. Σε περιπτώσεις επιτακτικής ακράτειας, μπορεί να χορηγηθεί φαρμακευτική αγωγή που ρυθμίζει τη λειτουργία της ουροδόχου κύστης. Όταν οι συντηρητικές θεραπείες δεν επαρκούν, υπάρχουν επεμβατικές λύσεις, όπως ελάχιστα επεμβατικές χειρουργικές τεχνικές με χρήση ταινιών στήριξης, που προσφέρουν υψηλά ποσοστά επιτυχίας. Επιπλέον, σύγχρονες τεχνολογίες, όπως η νευροδιέγερση και οι θεραπείες με λέιζερ, προσφέρουν νέες εναλλακτικές με γρήγορη αποκατάσταση. Η έγκαιρη επίσκεψη σε ειδικό ουρολόγο ή γυναικολόγο είναι καθοριστική για την επιλογή της κατάλληλης λύσης. Μάθετε επιπλέον: Κύστεις ωοθηκών: Από το τυχαίο εύρημα στη σωστή αντιμετώπιση Η γυναικεία ακράτεια ούρων είναι ένα συχνό αλλά αντιμετωπίσιμο πρόβλημα, το οποίο δεν θα πρέπει να θεωρείται ταμπού ή αναπόφευκτο. Η σωστή ενημέρωση, η έγκαιρη διάγνωση και η εξατομικευμένη θεραπεία μπορούν να βελτιώσουν θεαματικά την καθημερινότητα και την ψυχολογία των γυναικών που το αντιμετωπίζουν. Με τις σύγχρονες ιατρικές εξελίξεις, υπάρχουν λύσεις για κάθε μορφή και βαθμό ακράτειας, από απλές ασκήσεις έως προηγμένες επεμβατικές τεχνικές. Το σημαντικότερο βήμα είναι η απόφαση να ζητηθεί βοήθεια από εξειδικευμένο επαγγελματία υγείας. Η γυναικεία ακράτεια ούρων δεν ορίζει τη ζωή μιας γυναίκας και, με τη σωστή προσέγγιση, μπορεί να αντιμετωπιστεί αποτελεσματικά, επαναφέροντας την αυτοπεποίθηση και την ελευθερία στην καθημερινή ζωή. Με το HealthyLab, η γνώση γίνεται δύναμη για μια πιο υγιή και ισορροπημένη ζωή. 5 Συχνές Ερωτήσεις για την γυναικεία ακράτεια ούρων 1. Είναι φυσιολογική η γυναικεία ακράτεια ούρων με την ηλικία;Όχι, αν και είναι συχνότερη με την ηλικία, δεν θεωρείται φυσιολογική και μπορεί να αντιμετωπιστεί. 2. Μπορεί να θεραπευτεί πλήρως η γυναικεία ακράτεια ούρων;Σε πολλές περιπτώσεις μπορεί να θεραπευτεί ή να ελεγχθεί σε πολύ μεγάλο βαθμό με την κατάλληλη αγωγή. 3. Οι ασκήσεις Kegel είναι αποτελεσματικές;Ναι, όταν γίνονται σωστά και συστηματικά, βοηθούν σημαντικά στην ενδυνάμωση του πυελικού εδάφους. 4. Πότε πρέπει να επισκεφθώ γιατρό;Όταν τα συμπτώματα επηρεάζουν την καθημερινότητα ή εμφανίζονται συχνά. 5. Υπάρχουν μη χειρουργικές θεραπείες;Ναι, περιλαμβάνουν ασκήσεις, αλλαγές τρόπου ζωής, φαρμακευτική αγωγή και σύγχρονες ελάχιστα επεμβατικές μεθόδους.
