Μεταμόσχευση μαλλιών: τι είναι, πότε γίνεται και ποιοι είναι κατάλληλοι υποψήφιοι
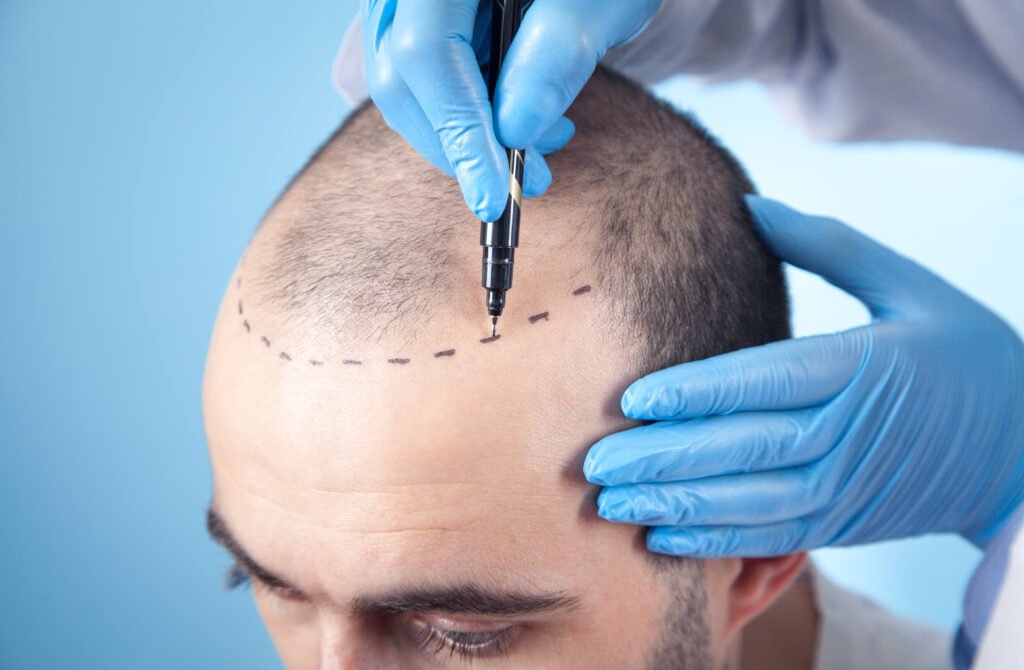
Η μεταμόσχευση μαλλιών αποτελεί σήμερα τη μοναδική μέθοδο αποκατάστασης της πυκνότητας όταν οι θύλακες έχουν χαθεί μόνιμα. Δεν πρόκειται απλώς για αισθητική παρέμβαση, αλλά για ιατρική διαδικασία που βασίζεται στη μεταφορά ζωντανών θυλάκων από μια σταθερή περιοχή του τριχωτού σε σημεία αραίωσης. Η απόφαση όμως δεν αφορά όλους και δεν πρέπει να λαμβάνεται βιαστικά. Η επιτυχία εξαρτάται από την αιτία της τριχόπτωσης, την ηλικία, την κατάσταση της δότριας περιοχής και τον σωστό σχεδιασμό. Τι είναι η μεταμόσχευση μαλλιών Η μεταμόσχευση μαλλιών είναι η διαδικασία μεταφοράς υγιών θυλάκων από μια περιοχή του κεφαλιού σε σημεία όπου έχει εμφανιστεί μόνιμη αραίωση. Οι θύλακοι λαμβάνονται συνήθως από το πίσω και πλάγιο μέρος του τριχωτού, γνωστό ως δότρια περιοχή, επειδή εκεί τα μαλλιά δεν επηρεάζονται από την ανδρογενετική αλωπεκία. Κάθε θύλακας περιέχει μία έως τέσσερις τρίχες και ονομάζεται graft. Μετά τη μεταφορά του, συνεχίζει να λειτουργεί στο νέο σημείο όπως και πριν, διατηρώντας τα γενετικά του χαρακτηριστικά. Η μέθοδος δεν δημιουργεί νέα μαλλιά αλλά ανακατανέμει τα υπάρχοντα. Για τον λόγο αυτό, η επάρκεια της δότριας περιοχής είναι καθοριστική για το αποτέλεσμα και τον σχεδιασμό της πυκνότητας. Διαβάστε επίσης: Διατροφή μετά τη μεταμόσχευση μαλλιών: τι επηρεάζει την επιβίωση των μοσχευμάτων (grafts) Πώς γίνεται η διαδικασία Η μεταμόσχευση μαλλιών πραγματοποιείται με τοπική αναισθησία και ο ασθενής παραμένει ξύπνιος καθ’ όλη τη διάρκεια. Η διαδικασία διαρκεί αρκετές ώρες, ανάλογα με τον αριθμό των μοσχευμάτων. Εξαγωγή grafts Οι θύλακοι αφαιρούνται ένας-ένας από τη δότρια περιοχή με μικροεργαλεία. Η τεχνική αυτή επιτρέπει τη λήψη χωρίς γραμμική ουλή και διατηρεί την ομοιόμορφη εικόνα του δέρματος. Σχεδιασμός γραμμής Ο γιατρός σχεδιάζει τη νέα γραμμή των μαλλιών με βάση την ηλικία, τα χαρακτηριστικά του προσώπου και τη μελλοντική εξέλιξη της τριχόπτωσης. Ο σωστός σχεδιασμός είναι καθοριστικός για φυσικό αποτέλεσμα. Εμφύτευση Τα grafts τοποθετούνται ένα-ένα στα σημεία αραίωσης με συγκεκριμένη γωνία και κατεύθυνση ώστε να μιμούνται τη φυσική φορά των μαλλιών. Μετά την ολοκλήρωση, οι θύλακοι αρχίζουν να προσαρμόζονται στο νέο περιβάλλον. Διαβάστε επίσης: Ψυχολογία πριν και μετά τη μεταμόσχευση μαλλιών: τι βιώνει ο ασθενής Ποιοι είναι κατάλληλοι υποψήφιοι Η μεταμόσχευση μαλλιών δεν εφαρμόζεται σε κάθε μορφή τριχόπτωσης. Κατάλληλοι υποψήφιοι είναι όσοι παρουσιάζουν μόνιμη απώλεια θυλάκων αλλά διαθέτουν επαρκή δότρια περιοχή. Συνήθως αφορά: ανδρογενετική αλωπεκία σταθεροποιημένη υποχώρηση γραμμής ή αραίωση κορυφής καλή πυκνότητα στο πίσω μέρος του κεφαλιού ρεαλιστικές προσδοκίες αποτελέσματος Η διαδικασία δεν αυξάνει τον συνολικό αριθμό τριχών. Ανακατανέμει τις υπάρχουσες, γι’ αυτό η ποιότητα και η ποσότητα της δότριας περιοχής καθορίζουν το τελικό αποτέλεσμα. Διαβάστε επίσης: Γυμναστική μετά τη μεταμόσχευση μαλλιών: πότε επιτρέπεται και τι πρέπει να προσέξεις Πότε είναι η σωστή ηλικία Η πολύ νεαρή ηλικία δεν θεωρείται κατάλληλη, καθώς η τριχόπτωση συχνά εξελίσσεται. Αν γίνει πρόωρα, υπάρχει πιθανότητα να δημιουργηθούν νέα κενά γύρω από τη μεταμοσχευμένη περιοχή. Συνήθως προτείνεται όταν: η εξέλιξη έχει γίνει προβλέψιμη έχει ολοκληρωθεί η βασική γραμμή αραίωσης υπάρχει σταθερό μοτίβο απώλειας Ο σωστός χρόνος βοηθά να σχεδιαστεί ένα αποτέλεσμα που θα παραμένει φυσικό και στο μέλλον. Διαβάστε επίσης: Μεταμόσχευση μαλλιών: οι ειδικοί εξηγούν τα συχνότερα λάθη των ασθενών Πότε δεν πρέπει να γίνεται Η μεταμόσχευση μαλλιών δεν ενδείκνυται όταν η απώλεια είναι προσωρινή ή όταν η αιτία δεν έχει ακόμη σταθεροποιηθεί. Σε αυτές τις περιπτώσεις, η εμφύτευση δεν δίνει σωστό αποτέλεσμα και μπορεί να χαθεί μέρος των μοσχευμάτων. Αποφεύγεται όταν υπάρχει: ενεργή διάχυτη τριχόπτωση ορμονική ή διατροφική διαταραχή χωρίς θεραπεία ουλωτική νόσος σε εξέλιξη ανεπαρκής δότρια περιοχή Επίσης δεν αποτελεί λύση όταν ο ασθενής έχει μη ρεαλιστικές προσδοκίες για πυκνότητα. Η σωστή διάγνωση πριν από την επέμβαση είναι καθοριστική για τη μακροχρόνια επιτυχία. Διαβάστε επίσης: Νέες τεχνικές μεταμόσχευσης μαλλιών και αποτελέσματα Τι αποτέλεσμα να περιμένει ο ασθενής Μετά τη διαδικασία οι μεταμοσχευμένες τρίχες πέφτουν προσωρινά τις πρώτες εβδομάδες, καθώς ο θύλακας προσαρμόζεται στο νέο περιβάλλον. Η νέα ανάπτυξη ξεκινά συνήθως στον τρίτο έως τέταρτο μήνα. Η πυκνότητα βελτιώνεται σταδιακά και το τελικό αποτέλεσμα διαμορφώνεται περίπου σε 10 έως 12 μήνες. Η εικόνα παραμένει μόνιμη, καθώς οι θύλακοι διατηρούν τα χαρακτηριστικά της δότριας περιοχής. Μεταμόσχευση μαλλιών Η μεταμόσχευση μαλλιών αποτελεί αποτελεσματική λύση όταν η τριχόπτωση είναι μόνιμη και ο ασθενής επιλεγεί σωστά. Η επιτυχία δεν εξαρτάται μόνο από την τεχνική αλλά κυρίως από τη διάγνωση και τον σωστό χρόνο εφαρμογής.
Τριχόπτωση: αιτίες, μορφές & πότε χρειάζεται ιατρικός έλεγχος
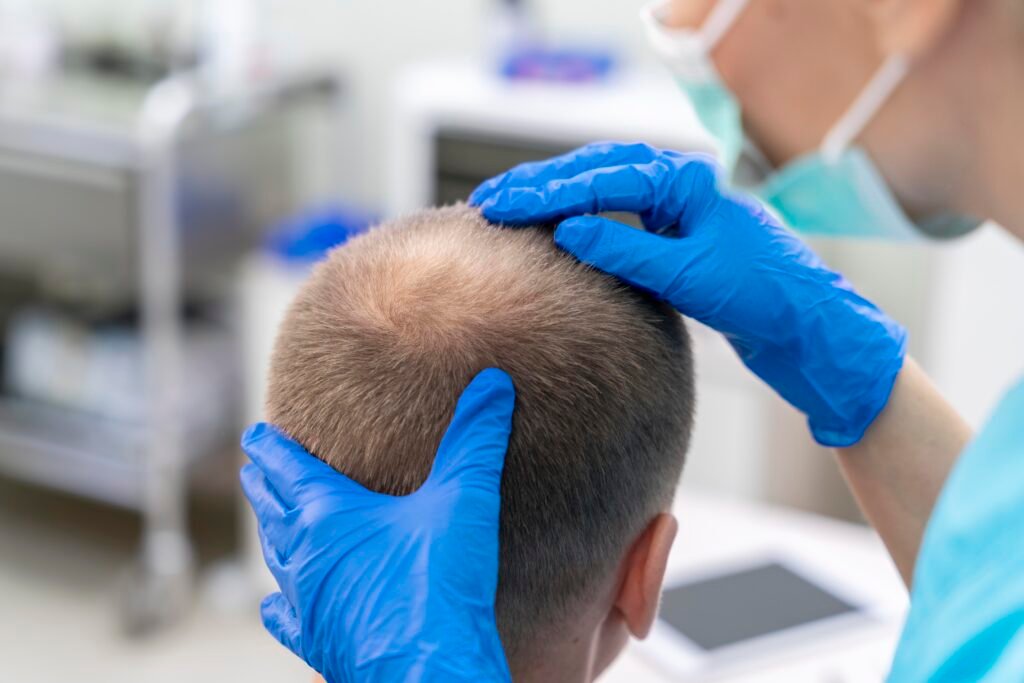
Η τριχόπτωση είναι ένα από τα πιο συχνά ζητήματα που απασχολούν άνδρες και γυναίκες κάθε ηλικίας. Καθημερινά χάνουμε φυσιολογικά έναν αριθμό τριχών, καθώς η τρίχα ακολουθεί έναν κύκλο ζωής που περιλαμβάνει ανάπτυξη, παύση και πτώση. Όταν όμως η απώλεια αυξάνεται, διαρκεί εβδομάδες ή συνοδεύεται από αραίωση, τότε παύει να είναι απλή ανανέωση του οργανισμού. Πολλοί την αντιμετωπίζουν ως καθαρά αισθητικό θέμα. Στην πραγματικότητα όμως αποτελεί συχνά ένδειξη ότι κάτι αλλάζει στο σώμα. Ορμόνες, έλλειψη θρεπτικών στοιχείων, έντονο στρες ή παθολογικές καταστάσεις μπορούν να επηρεάσουν τον θύλακα της τρίχας πριν εμφανιστούν άλλα συμπτώματα. Γι’ αυτό η σωστή κατανόηση της τριχόπτωσης δεν ξεκινά από τις θεραπείες αλλά από τη διάγνωση. Στο άρθρο αυτό θα δούμε τι θεωρείται φυσιολογικό, ποιες είναι οι βασικές αιτίες και πότε χρειάζεται ιατρικός έλεγχος. Δείτε επίσης: Τριχόπτωση και διατροφή: ποιες ελλείψεις προκαλούν αραίωση μαλλιών Τι είναι φυσιολογική τριχόπτωση Οι τρίχες δεν αναπτύσσονται συνεχώς. Κάθε τρίχα ακολουθεί έναν συγκεκριμένο βιολογικό κύκλο, ο οποίος επαναλαμβάνεται πολλές φορές κατά τη διάρκεια της ζωής. Ο κύκλος χωρίζεται σε τρεις φάσεις: Αναγενής φάση – η τρίχα μεγαλώνει ενεργά για 2-6 χρόνια Καταγενής φάση – σταματά η ανάπτυξη και ο θύλακας μικραίνει Τελογενής φάση – η τρίχα πέφτει και ξεκινά νέα ανάπτυξη Καθημερινά χάνουμε περίπου 50 έως 100 τρίχες χωρίς να υπάρχει πρόβλημα. Πρόκειται για φυσιολογική ανανέωση του τριχωτού. Εποχική τριχόπτωση Πολλοί παρατηρούν μεγαλύτερη πτώση κυρίως φθινόπωρο και άνοιξη. Αυτό συμβαίνει επειδή περισσότερες τρίχες μπαίνουν ταυτόχρονα στην τελογενή φάση. Η κατάσταση διαρκεί λίγες εβδομάδες και επανέρχεται μόνη της. Πότε παύει να θεωρείται φυσιολογική Η τριχόπτωση θεωρείται παθολογική όταν: διαρκεί πάνω από 6-8 εβδομάδες μειώνεται ο όγκος των μαλλιών φαίνεται το δέρμα σε συγκεκριμένα σημεία η τρίχα λεπταίνει εμφανώς Σε αυτή την περίπτωση ο κύκλος της τρίχας έχει διαταραχθεί και χρειάζεται διερεύνηση της αιτίας. Δείτε επίσης: Στρες και τριχόπτωση: γιατί πέφτουν τα μαλλιά από το άγχος Οι βασικές μορφές τριχόπτωσης Δεν υπάρχει μία μόνο μορφή τριχόπτωσης. Η εικόνα και ο μηχανισμός αλλάζουν ανάλογα με την αιτία, γι’ αυτό και η διάγνωση καθορίζει τη θεραπεία. Ανδρογενετική αλωπεκία Είναι η πιο συχνή μορφή. Έχει γενετική βάση και σχετίζεται με τη δράση της διυδροτεστοστερόνης (DHT) στον θύλακα της τρίχας. Στους άνδρες εμφανίζεται με υποχώρηση της γραμμής και αραίωση στην κορυφή.Στις γυναίκες παρατηρείται κυρίως λέπτυνση και μείωση πυκνότητας. Η εξέλιξη είναι αργή και προοδευτική. Διάχυτη τριχόπτωση (Telogen Effluvium) Εμφανίζεται ξαφνικά με μεγάλη απώλεια μαλλιών σε όλο το κεφάλι. Συνήθως συμβαίνει 2-3 μήνες μετά από: έντονο στρες λοίμωξη ή υψηλό πυρετό χειρουργείο αυστηρή δίαιτα τοκετό Είναι αναστρέψιμη όταν αποκατασταθεί η αιτία. Γυροειδής αλωπεκία Αυτοάνοση κατάσταση όπου ο οργανισμός επιτίθεται στους θύλακες. Δημιουργούνται στρογγυλά κενά χωρίς τρίχες. Η εμφάνιση είναι αιφνίδια και μπορεί να επανέλθει ή να υποτροπιάσει. Ουλωτικές αλωπεκίες Πιο σπάνιες αλλά σοβαρές μορφές. Ο θύλακας καταστρέφεται από φλεγμονή ή δερματοπάθεια και η απώλεια είναι μόνιμη. Σε αυτές τις περιπτώσεις η έγκαιρη διάγνωση είναι καθοριστική. Δείτε επίσης: Τριχόπτωση και καθημερινές συνήθειες: τι την επιδεινώνει και τι την βελτιώνει Οι συχνότερες αιτίες τριχόπτωσης Η τριχόπτωση δεν αποτελεί πάθηση από μόνη της αλλά σύμπτωμα. Ο θύλακας της τρίχας επηρεάζεται από πολλές λειτουργίες του οργανισμού και συχνά αντιδρά πριν εμφανιστούν άλλα σημάδια. Ορμονικές διαταραχές Οι ορμόνες ρυθμίζουν άμεσα τον κύκλο της τρίχας. Συχνές καταστάσεις που προκαλούν τριχόπτωση: δυσλειτουργία θυρεοειδούς πολυκυστικές ωοθήκες αυξημένα ανδρογόνα εμμηνόπαυση Η ορμονική τριχόπτωση συνήθως συνοδεύεται από λέπτυνση και λιπαρότητα. Έλλειψη βιταμινών και σιδήρου Ο θύλακας είναι από τους πιο ενεργούς ιστούς του σώματος και χρειάζεται επαρκή θρέψη. Οι συχνότερες ελλείψεις: χαμηλή φερριτίνη (σίδηρος) βιταμίνη D βιταμίνη B12 πρωτεΐνη Ακόμη και μικρή πτώση των επιπέδων μπορεί να διακόψει την ανάπτυξη της τρίχας. Στρες και οργανικό σοκ Το σώμα, όταν πιεστεί, μεταφέρει ενέργεια στα ζωτικά όργανα και «κλείνει» προσωρινά τους θύλακες. Μπορεί να εμφανιστεί μετά από: έντονη ψυχολογική πίεση νόσο ή πυρετό απότομη απώλεια βάρους COVID ή άλλες λοιμώξεις Η πτώση εμφανίζεται συνήθως 2-3 μήνες αργότερα. Φάρμακα και θεραπείες Ορισμένες αγωγές επηρεάζουν τον κύκλο της τρίχας: αντικαταθλιπτικά αντιπηκτικά ρετινοειδή χημειοθεραπεία ορμονικές θεραπείες Στις περισσότερες περιπτώσεις η ανάπτυξη επανέρχεται μετά τη διακοπή ή προσαρμογή της αγωγής. Δείτε επίσης: Γυμναστική και τριχόπτωση: βοηθά ή κάνει κακό στα μαλλιά; Πότε χρειάζεται ιατρικός έλεγχος Η αυξημένη απώλεια μαλλιών για λίγες ημέρες δεν σημαίνει απαραίτητα πρόβλημα. Όταν όμως η κατάσταση επιμένει ή αλλάζει η εικόνα των μαλλιών, τότε απαιτείται αξιολόγηση από ειδικό. Απευθύνσου σε γιατρό όταν παρατηρείς: τριχόπτωση που διαρκεί πάνω από 6-8 εβδομάδες εμφανή μείωση όγκου ή πυκνότητας αραίωση σε συγκεκριμένα σημεία (κορώνα, κροτάφοι, χωρίστρα) έντονη λιπαρότητα, κνησμό ή πόνο στο τριχωτό απότομη πτώση μετά από νόσο, COVID ή τοκετό τριχόπτωση σε νεαρή ηλικία ή οικογενειακό ιστορικό φαλάκρας Η έγκαιρη εκτίμηση είναι σημαντική, γιατί αρκετές μορφές τριχόπτωσης αντιμετωπίζονται πλήρως όταν εντοπιστούν νωρίς. Αντίθετα, η καθυστέρηση μπορεί να οδηγήσει σε μόνιμη απώλεια θυλάκων. Δείτε επίσης: Δερματολόγοι απαντούν: πότε η τριχόπτωση είναι αναστρέψιμη Ποιες εξετάσεις ζητά συνήθως ο γιατρός Ο έλεγχος στοχεύει στην ανεύρεση της αιτίας και όχι μόνο στην επιβεβαίωση της πτώσης. Συχνά περιλαμβάνει: αιματολογικές εξετάσεις (σίδηρος, φερριτίνη, Β12, βιταμίνη D) ορμονολογικό έλεγχο (θυρεοειδής, ανδρογόνα) τριχοσκόπηση (μικροσκοπική αξιολόγηση θυλάκων) δερματολογική εκτίμηση του τριχωτού Με βάση τα ευρήματα, καθορίζεται η κατάλληλη θεραπεία ή η ανάγκη περαιτέρω αντιμετώπισης. Δείτε επίσης: Τριχόπτωση σε νεαρές ηλικίες: γιατί αυξάνεται Γιατί η έγκαιρη διάγνωση αλλάζει την εξέλιξη Οι περισσότεροι αναζητούν λύση όταν η αραίωση γίνει εμφανής. Ωστόσο τότε αρκετοί θύλακες έχουν ήδη αδρανοποιηθεί για μεγάλο χρονικό διάστημα. Στα αρχικά στάδια, ο θύλακας δεν έχει καταστραφεί. Απλώς μικραίνει και παράγει πιο λεπτή τρίχα. Με τη σωστή θεραπεία μπορεί να επανέλθει σε φυσιολογικό κύκλο ανάπτυξης. Όσο περισσότερο καθυστερεί η διάγνωση, τόσο αυξάνεται η πιθανότητα μόνιμης απώλειας. Η έγκαιρη αντιμετώπιση επιτρέπει: σταθεροποίηση της πτώσης επαναφορά της ανάπτυξης αποφυγή προχωρημένης αραίωσης καλύτερη ανταπόκριση στις θεραπείες Σε περιπτώσεις όπου ο θύλακας έχει χαθεί, οι συντηρητικές θεραπείες δεν επαρκούν και εξετάζεται η λύση της μεταμόσχευσης μαλλιών. Τριχόπτωση: πότε χρειάζεται ιατρικός έλεγχος Η τριχόπτωση δεν είναι απλώς αισθητική ενόχληση αλλά ένδειξη ότι ο κύκλος της τρίχας έχει διαταραχθεί. Οι αιτίες ποικίλλουν, από παροδικούς παράγοντες μέχρι γενετικούς μηχανισμούς, και μόνο η σωστή διάγνωση οδηγεί στη σωστή αντιμετώπιση. Η έγκαιρη αξιολόγηση από ειδικό προστατεύει τους θύλακες και αυξάνει σημαντικά τις πιθανότητες πλήρους αποκατάστασης των μαλλιών.
Μια κορδέλα για πεταχτά αυτιά μπορεί να φέρει λύση;

Η εμφάνιση των αυτιών είναι ένα από τα πιο διακριτά χαρακτηριστικά του προσώπου και παίζει σημαντικό ρόλο στην αισθητική ισορροπία. Τα πεταχτά αυτιά, γνωστά και ως αφεστώτα ώτα, αποτελούν μια από τις πιο συχνές συγγενείς ιδιαιτερότητες της δομής του πτερυγίου του αυτιού. Στα παιδιά, η εικόνα αυτή μπαίνει γρήγορα στο «οπτικό λεξιλόγιο» των συνομηλίκων και μπορεί να οδηγήσει σε πειράγματα, ντροπαλότητα, εσωστρέφεια και αρνητικές σκέψεις για την εξωτερική εμφάνιση από πολύ μικρή ηλικία. Για τους γονείς, τέτοιες εμπειρίες μπορεί να είναι δύσκολες, καθώς συχνά αναζητούν άμεσα και ανώδυνα μέσα για να ελαχιστοποιήσουν την προβολή των αυτιών, όπως είναι οι κορδέλες, οι ειδικές ταινίες ή τα headbands για πεταχτά αυτιά. Ακόμη κι αν αυτά τα μέσα φαίνονται απλά και ακίνδυνα, η πραγματική επίδρασή τους στην μόνιμη ανατομία του αυτιού είναι περιορισμένη και, στην πλειονότητα των περιπτώσεων, προσωρινή, χωρίς να προσφέρουν ουσιαστική και σταθερή διόρθωση της προβολής. Τι πραγματικά κάνουν οι κορδέλες ή οι ταινίες για πεταχτά αυτιά Η ιδέα μιας κορδέλας ή ειδικής ταινίας που “πιέζει” τα αυτιά ώστε να φαίνονται πιο κοντά στο κεφάλι έχει προσελκύσει το ενδιαφέρον πολλών γονιών, ιδιαίτερα όταν τα παιδιά είναι ακόμη πολύ μικρά. Σε βρέφη ή πολύ μικρά παιδιά, ο χόνδρος του αυτιού είναι σχετικά μαλακός και εύπλαστος, γεγονός που σε ορισμένες περιπτώσεις επιτρέπει μια μικρή αλλαγή στη θέση ή τη μορφολογία. Ωστόσο, αυτή η ευπλαστότητα μειώνεται πολύ γρήγορα με την ηλικία. Για μεγαλύτερα παιδιά και ενήλικες, όπου ο χόνδρος έχει ήδη «στερεοποιηθεί» στη μορφή του, η εξωτερική πίεση των κορδελών δεν επιφέρει μόνιμη αλλαγή στο σχήμα ή στη θέση του αυτιού. Το αποτέλεσμα είναι συχνά προσωρινό, καθώς μόλις αφαιρείται η ταινία ή η κορδέλα, το αυτί επανέρχεται στην προτέρα κατάσταση. Επιπλέον, η μακροχρόνια χρήση τέτοιων συσκευών μπορεί να είναι δύσκολη στην πράξη για ένα παιδί, προκαλώντας ενόχληση ή ακόμα και μικρούς δερματικούς ερεθισμούς. Συνολικά, ενώ οι κορδέλες μπορεί να δώσουν μια στιγμιαία οπτική “βελτίωση”, δεν αποτελούν ουσιαστική θεραπεία ή μόνιμη λύση στις δομικές ιδιαιτερότητες των πεταχτών αυτιών. Γιατί τα πεταχτά αυτιά δεν διορθώνονται μόνιμα με εξωτερικά μέσα Όταν μιλάμε για ανατομική διόρθωση των πεταχτών αυτιών, πρέπει να καταλάβουμε τη φύση του προβλήματος. Η προβολή των αυτιών εξαρτάται από τον χόνδρο και τον τρόπο με τον οποίο σχηματίζεται και αναπτύσσεται κατά τη διάρκεια της εμβρυϊκής ζωής και της παιδικής ανάπτυξης. Συχνά, αυτή η ιδιαιτερότητα οφείλεται σε ανεπαρκή ανάπτυξη της εσωτερικής πτυχής του αυτιού ή σε υπερβολική προβολή της κόγχης, που έχει δομική βάση και δεν αλλάζει απλώς με πίεση. Τα εξωτερικά μέσα όπως κορδέλες ή ταινίες δεν μπορούν να επαναμορφώσουν μόνιμα τον χόνδρο, ειδικά μετά τον πρώτο μήνα ζωής, όπου η ελαστικότητά του μειώνεται δραματικά. Σε μεγαλύτερες ηλικίες, η χρήση τέτοιων μέσων μπορεί να έχει μόνον προσωρινό αισθητικό αποτέλεσμα, καθώς ο χόνδρος επανέρχεται στη φυσική του θέση, μόλις σταματήσει η εφαρμογή της πίεσης. Επομένως, η ιδέα ότι μπορούμε να επιτύχουμε μια μόνιμη ανατομική αλλαγή με κορδέλες είναι, στην πλειονότητα των περιπτώσεων, ένας μύθος χωρίς επιστημονική επιβεβαίωση. Τι είναι η ωτοπλαστική και πώς προσφέρει μόνιμη λύση Η ωτοπλαστική είναι η χειρουργική επέμβαση που έχει ως στόχο τη μόνιμη διόρθωση των πεταχτών αυτιών και άλλων ανατομικών δυσμορφιών του πτερυγίου του αυτιού. Η επέμβαση αυτή διορθώνει όχι απλώς την εμφάνιση, αλλά αλλάζει τη θέση, το σχήμα και την προβολή των αυτιών με μόνιμο τρόπο. Τεχνικά, η ωτοπλαστική πραγματοποιείται με τομή πίσω από το αυτί, ώστε να μην είναι εμφανής μετεγχειρητικά, και στη συνέχεια ο χόνδρος μορφοποιείται, επανατοποθετείται και σταθεροποιείται πιο κοντά στο κρανίο με ειδικά ράμματα. Ανάλογα με τη δομή του αυτιού, μπορεί επίσης να αφαιρεθεί περίσσεια χόνδρου ή να δημιουργηθούν νέες πτυχές για καλύτερο αποτέλεσμα. Η επέμβαση αυτή μπορεί να παρέχει φυσικό, αρμονικό σχήμα των αυτιών, με συμμετρία και ισορροπία που διαρκεί σε βάθος χρόνου. Πώς πραγματοποιείται μια ωτοπλαστική Η ωτοπλαστική περιλαμβάνει αρκετά στάδια που καθιστούν την επέμβαση ασφαλή και εξατομικευμένη για κάθε ασθενή. Καταρχάς, η ακτινολογική και κλινική αξιολόγηση επιτρέπει στον χειρουργό να καθορίσει τη βασική αιτία της προβολής των αυτιών και να σχεδιάσει λεπτομερώς την επέμβαση. Στη συνέχεια, με προσεκτικές τομές πίσω από το αυτί, ο χειρουργός έχει πρόσβαση στον χόνδρο. Μπορεί να αφαιρέσει ή να διαμορφώσει τμήματα χόνδρου, να δημιουργήσει ή να ενισχύσει πτυχές, και να χρησιμοποιήσει ειδικά ράμματα για σταθεροποίηση. Όλες αυτές οι τεχνικές έχουν ως στόχο όχι μόνο να φέρουν τα αυτιά πιο κοντά στο κεφάλι, αλλά και να εξασφαλίσουν μια φυσική και συμμετρική εμφάνιση που να φαίνεται εναρμονισμένη με τα υπόλοιπα χαρακτηριστικά του προσώπου. Η επέμβαση ολοκληρώνεται με ράμματα που συνήθως δεν είναι εμφανή και οι ουλές κρύβονται επιμελώς πίσω από το πτερύγιο του αυτιού. Η σημασία της επιλογής ενός έμπειρου ΩΡΛ για ωτοπλαστική Η επιλογή ειδικού για την ωτοπλαστική είναι απόφαση κρίσιμη για το τελικό αποτέλεσμα. Καθώς αυτή η επέμβαση αφορά μια πολύ ξεχωριστή και λεπτή ανατομική περιοχή, η εμπειρία και η εξειδίκευση του χειρουργού παίζουν ουσιαστικό ρόλο. Ένας εκπαιδευμένος χειρουργός ΩΡΛ, που γνωρίζει εις βάθος τη δομή και λειτουργία του αυτιού, μπορεί να διαγνώσει με ακρίβεια τις ανάγκες κάθε ασθενούς, να επιλέξει την κατάλληλη τεχνική και να προχωρήσει με ασφάλεια και αισθητική ευαισθησία στην πραγματοποίησή της. Αυτός ο συνδυασμός γνώσης, εμπειρίας και εξειδίκευσης εξασφαλίζει ότι η ωτοπλαστική θα προσφέρει όχι μόνο μια μόνιμη λύση στο πρόβλημα των πεταχτών αυτιών, αλλά και ένα αποτέλεσμα που σέβεται την αρμονία του εκάστοτε προσώπου. Ψυχολογικές επιπτώσεις και ποιότητα ζωής μετά την ωτοπλαστική Τα πεταχτά αυτιά μπορούν να έχουν σημαντική επίδραση στην ψυχολογία, ειδικά στα παιδιά σχολικής ηλικίας, όπου οι διακρίσεις ή τα πειράγματα μπορούν να επηρεάσουν την αυτοεκτίμηση και τη συμπεριφορά. Η διόρθωση των αυτιών μέσω ωτοπλαστικής μπορεί να βελτιώσει όχι μόνο την εμφάνιση, αλλά και τη συνολική εικόνα που έχει ο ίδιος ο ασθενής για τον εαυτό του. Η αίσθηση ότι ανήκει, ότι δεν ξεχωρίζει άσχημα από τους συνομηλίκους του, και ότι εντάσσεται καλύτερα κοινωνικά, μπορεί να ενισχύσει την αυτοπεποίθηση και να μειώσει αρνητικά συναισθήματα που σχετίζονται με την εικόνα του σώματος. Γενικά, είναι φυσικό οι γονείς και οι ασθενείς να επιθυμούν απλές, ανώδυνες λύσεις για την αντιμετώπιση των πεταχτών αυτιών. Ωστόσο, η πραγματική επίδραση της κορδέλας ή των ειδικών ταινιών είναι περιορισμένη και συχνά προσωρινή. Για μια ουσιαστική, σταθερή και
Ρινοπλαστική & Διάφραγμα: Πώς η καλή αναπνοή αλλάζει την ποιότητα ζωής και την αυτοπεποίθηση

Πολλοί θεωρούν ότι μια επέμβαση στη μύτη αφορά αποκλειστικά την αισθητική. Στο Healthylab, όμως, προσεγγίζουμε την υγεία ολιστικά. Η μύτη δεν είναι απλώς ένα χαρακτηριστικό του προσώπου· είναι η «πύλη» του οξυγόνου στον οργανισμό μας. Όταν αυτή η πύλη είναι δυσλειτουργική λόγω ενός στραβού διαφράγματος, οι επιπτώσεις επεκτείνονται στον ύπνο, στην ενέργεια της ημέρας, ακόμα και στην ψυχολογία μας. Η σύνδεση λειτουργικότητας και αισθητικής Η φύση έχει προβλέψει ώστε το όμορφο να είναι και λειτουργικό. Μια μύτη που έχει σωστή ανατομία εξωτερικά, συνήθως υποκρύπτει και μια σωστή κατασκευή εσωτερικά. Το πρόβλημα ξεκινά όταν το διάφραγμα μύτης είναι σκολιωτικό (στραβό). Αυτό αναγκάζει τον οργανισμό να αναπνέει από το στόμα, οδηγώντας σε: Χρόνια κόπωση και κακό ύπνο. Στοματική ξηρότητα και ευπάθεια σε λοιμώξεις. Μειωμένη απόδοση στην άσκηση. Γιατί η ταυτόχρονη αποκατάσταση είναι πράξη «Self-Care» Συχνά οι ασθενείς διστάζουν να προχωρήσουν σε ρινοπλαστική ενώ διορθώνουν το διάφραγμά τους, φοβούμενοι ότι είναι κάτι «περιττό». Στην πραγματικότητα, η διόρθωση της εξωτερικής δυσμορφίας παράλληλα με την εσωτερική λειτουργία προσφέρει μια ολοκληρωμένη αναβάθμιση της ζωής: Ψυχολογική ανάταση: Η εικόνα μας στον καθρέφτη επηρεάζει άμεσα την αυτοπεποίθησή μας. Μέγιστη λειτουργικότητα: Ο χειρουργός χρησιμοποιεί τον χόνδρο που αφαιρείται από το διάφραγμα για να στηρίξει τις βαλβίδες της μύτης, διασφαλίζοντας ότι η αναπνοή θα είναι τέλεια μετά την αλλαγή του σχήματος. Ολιστική ευθύνη: Η αντιμετώπιση της μύτης ως ενιαίο όργανο από έναν εξειδικευμένο γιατρό διασφαλίζει ότι το αποτέλεσμα θα είναι αρμονικό και μόνιμο. Δείτε στο iatromedia: «Είχα στραβό διάφραγμα και έφτιαξα και τη μύτη μου» – Πόση αλήθεια κρύβει αυτή η φράση; Η σημασία της σωστής επιλογής Όταν αποφασίζετε να επενδύσετε στην υγεία και την εμφάνισή σας, η ασφάλεια προέρχεται από τη γνώση. Η σύγχρονη ιατρική επιτάσσει η ρινοπλαστική να είναι «λειτουργική». Δηλαδή, ο στόχος δεν είναι απλώς μια «μικρή μύτη», αλλά μια μύτη που ταιριάζει στο πρόσωπό σας και σας επιτρέπει να αναπνέετε ελεύθερα, ενισχύοντας τη ζωτικότητα του οργανισμού σας.
Οι πιο συχνές ορθοπαιδικές παθήσεις: Συμπτώματα και πότε χρειάζεται ορθοπαιδικός
Οι ορθοπαιδικές παθήσεις αποτελούν μία από τις συχνότερες αιτίες πόνου και λειτουργικού περιορισμού στον γενικό πληθυσμό. Αφορούν το σύνολο του μυοσκελετικού συστήματος — οστά, αρθρώσεις, μύες, τένοντες και συνδέσμους — και μπορούν να εμφανιστούν σε οποιαδήποτε ηλικία. Τα τελευταία χρόνια παρατηρείται αυξημένη επίπτωση σε νεότερες ηλικιακές ομάδες. Η καθιστική εργασία, η παρατεταμένη χρήση ηλεκτρονικών συσκευών, η μειωμένη φυσική δραστηριότητα αλλά και η λανθασμένη άσκηση συμβάλλουν στην εμφάνιση μυοσκελετικών προβλημάτων νωρίτερα από ό,τι στο παρελθόν. Ο πόνος συχνά υποτιμάται και αντιμετωπίζεται ως παροδικό σύμπτωμα. Ωστόσο, σε αρκετές περιπτώσεις αποτελεί την πρώτη εκδήλωση υποκείμενης παθολογίας, η οποία χωρίς έγκαιρη αξιολόγηση μπορεί να εξελιχθεί σε χρόνια δυσλειτουργία, εκφυλισμό άρθρωσης ή μόνιμο περιορισμό της κινητικότητας. Δείτε επίσης: Διατροφή και αρθρώσεις: τροφές που βοηθούν και τι να αποφεύγεις Τενοντίτιδα Η τενοντίτιδα αποτελεί συχνή πάθηση του μυοσκελετικού συστήματος και χαρακτηρίζεται από φλεγμονή ή εκφυλιστικές αλλοιώσεις ενός τένοντα. Οι τένοντες δέχονται καθημερινά μηχανικά φορτία και όταν η καταπόνηση υπερβαίνει την αντοχή τους, εμφανίζεται μικροτραυματισμός και τοπική αντίδραση των ιστών. Η πάθηση εντοπίζεται κυρίως στον ώμο, τον αγκώνα, τον καρπό, το γόνατο και την πτέρνα. Ο πόνος σχετίζεται με την κίνηση της αντίστοιχης άρθρωσης και συνήθως συνοδεύεται από ευαισθησία κατά την ψηλάφηση και ήπιο οίδημα. Σε αρχικό στάδιο εμφανίζεται μόνο μετά από δραστηριότητα, ενώ σε πιο προχωρημένες μορφές μπορεί να παρουσιαστεί και σε ηρεμία. Η τενοντίτιδα σχετίζεται με επαναλαμβανόμενες κινήσεις, κακή εργονομία, αθλητικές δραστηριότητες χωρίς προσαρμογή έντασης, καθώς και με τη φυσιολογική μείωση της ελαστικότητας των τενόντων με την ηλικία. Χωρίς κατάλληλη αντιμετώπιση μπορεί να εξελιχθεί σε χρόνια τενοντοπάθεια ή να οδηγήσει σε μερική ρήξη του τένοντα. Άκανθα πτέρνας (Πελματιαία απονευρωσίτιδα) Η άκανθα πτέρνας αποτελεί μία από τις συχνότερες αιτίες πόνου στο πέλμα και σχετίζεται με φλεγμονή της πελματιαίας απονεύρωσης, του ινώδους ιστού που στηρίζει την ποδική καμάρα. Η χρόνια μηχανική καταπόνηση στο σημείο πρόσφυσης της στην πτέρνα οδηγεί σε μικροτραυματισμούς και σταδιακά σε δημιουργία οστικής προεξοχής. Ο πόνος εντοπίζεται στην κάτω επιφάνεια της πτέρνας και εμφανίζεται χαρακτηριστικά στα πρώτα βήματα μετά την έγερση από το κρεβάτι ή μετά από παρατεταμένη καθιστική θέση. Κατά τη διάρκεια της ημέρας μπορεί να μειώνεται, επανεμφανίζεται όμως μετά από πολύωρη ορθοστασία ή βάδιση. Σε προχωρημένα στάδια γίνεται συνεχής και περιορίζει τη φόρτιση του ποδιού. Η πάθηση εμφανίζεται συχνότερα σε άτομα με πολύωρη ορθοστασία, αυξημένο σωματικό βάρος, έντονη βάδιση ή τρέξιμο, καθώς και σε περιπτώσεις πλατυποδίας ή κοιλοποδίας. Η έλλειψη απορρόφησης κραδασμών και η ακατάλληλη υπόδηση επιβαρύνουν σημαντικά την περιοχή. Η παρατεταμένη φλεγμονή μπορεί να οδηγήσει σε χρόνιο άλγος και αλλαγή στον τρόπο βάδισης, προκαλώντας δευτερογενή προβλήματα στο γόνατο ή στο ισχίο. Σύνδρομο καρπιαίου σωλήνα Το σύνδρομο καρπιαίου σωλήνα είναι νευροπάθεια από πίεση του μέσου νεύρου στον καρπό. Ο καρπιαίος σωλήνας αποτελεί ένα στενό ανατομικό κανάλι από το οποίο διέρχονται τένοντες και το νεύρο. Όταν αυξηθεί η πίεση στην περιοχή, διαταράσσεται η φυσιολογική λειτουργία του νεύρου. Το κύριο σύμπτωμα είναι το μούδιασμα στα δάκτυλα, κυρίως στον αντίχειρα, τον δείκτη και τον μέσο. Συχνά εμφανίζεται κατά τη νύχτα και μπορεί να συνοδεύεται από αίσθημα καύσου ή ηλεκτρικού ρεύματος. Με την εξέλιξη της πάθησης παρουσιάζεται αδυναμία σύλληψης αντικειμένων και μείωση της δύναμης του χεριού. Η πάθηση σχετίζεται με επαναλαμβανόμενες κινήσεις καρπού, παρατεταμένη χρήση πληκτρολογίου, χειρωνακτική εργασία και ορισμένες μεταβολικές καταστάσεις όπως ο σακχαρώδης διαβήτης ή οι ορμονικές μεταβολές. Παρατηρείται συχνότερα σε γυναίκες μέσης ηλικίας. Η παρατεταμένη πίεση του νεύρου μπορεί να οδηγήσει σε μόνιμη αισθητική διαταραχή και μυϊκή ατροφία στον αντίχειρα, εάν δεν αντιμετωπιστεί εγκαίρως. Κήλη μεσοσπονδύλιου δίσκου Η κήλη μεσοσπονδύλιου δίσκου προκύπτει όταν τμήμα του δίσκου που βρίσκεται ανάμεσα στους σπονδύλους μετατοπίζεται και πιέζει γειτονικές νευρικές ρίζες. Ο δίσκος λειτουργεί ως αποσβεστήρας κραδασμών στη σπονδυλική στήλη και η φθορά ή η απότομη καταπόνηση μπορεί να προκαλέσει ρήξη του ινώδους περιβλήματός του. Η πάθηση εμφανίζεται συχνότερα στην οσφυϊκή και την αυχενική μοίρα. Ο πόνος δεν περιορίζεται μόνο τοπικά αλλά συχνά αντανακλά στο άκρο που νευρώνεται από το πιεζόμενο νεύρο. Στην οσφυϊκή περιοχή προκαλεί ισχιαλγία με πόνο στο πόδι, ενώ στην αυχενική μπορεί να προκαλέσει πόνο και αιμωδίες στο άνω άκρο. Συνοδά συμπτώματα περιλαμβάνουν μούδιασμα, μυϊκή αδυναμία και αίσθημα καύσου κατά μήκος της νευρικής κατανομής. Σε προχωρημένες περιπτώσεις μπορεί να εμφανιστεί σημαντικός περιορισμός της κινητικότητας. Η εκφυλιστική φθορά των δίσκων με την ηλικία, η άρση βάρους με λανθασμένο τρόπο και η παρατεταμένη καθιστική στάση αποτελούν βασικούς επιβαρυντικούς παράγοντες. Σε σοβαρές περιπτώσεις η πίεση των νεύρων μπορεί να οδηγήσει σε μόνιμο νευρολογικό έλλειμμα. Ρήξη μηνίσκου Η ρήξη μηνίσκου αποτελεί συχνό τραυματισμό του γόνατος και αφορά τη βλάβη του ινοχόνδρινου ιστού που λειτουργεί ως απορροφητής φορτίων μεταξύ μηριαίου οστού και κνήμης. Οι μηνίσκοι συμβάλλουν στη σταθερότητα και την ομαλή κίνηση της άρθρωσης, ενώ προστατεύουν τον αρθρικό χόνδρο από φθορά. Η βλάβη μπορεί να προκληθεί είτε από απότομη στροφή του γόνατος υπό φόρτιση είτε από σταδιακή εκφύλιση με την ηλικία. Ο πόνος εντοπίζεται συνήθως στην έσω ή έξω πλευρά του γόνατος και συνοδεύεται από οίδημα και δυσκαμψία. Συχνό εύρημα αποτελεί το αίσθημα «μπλοκαρίσματος» ή αστάθειας κατά τη βάδιση. Σε ορισμένες περιπτώσεις εμφανίζεται δυσκολία πλήρους έκτασης ή κάμψης του γόνατος, ενώ η καταπόνηση επιδεινώνει τα συμπτώματα. Οι εκφυλιστικές ρήξεις παρατηρούνται συχνότερα σε μεγαλύτερες ηλικίες, ενώ οι τραυματικές σε αθλητικές δραστηριότητες. Η παραμονή της βλάβης χωρίς αντιμετώπιση μπορεί να επιταχύνει τη φθορά του αρθρικού χόνδρου και να οδηγήσει σε πρώιμη οστεοαρθρίτιδα της άρθρωσης. Ρήξη πρόσθιου χιαστού συνδέσμου Η ρήξη πρόσθιου χιαστού συνδέσμου αποτελεί σοβαρό τραυματισμό του γόνατος και αφορά τη βλάβη του βασικού σταθεροποιητικού συνδέσμου της άρθρωσης. Ο πρόσθιος χιαστός ελέγχει την πρόσθια μετατόπιση της κνήμης και συμβάλλει στη στροφική σταθερότητα κατά την κίνηση. Ο τραυματισμός συμβαίνει συνήθως κατά απότομη αλλαγή κατεύθυνσης, προσγείωση μετά από άλμα ή στροφή του σώματος με το πέλμα σταθερό στο έδαφος. Συχνά αναφέρεται αίσθημα «κρακ» τη στιγμή της κάκωσης, ακολουθούμενο από έντονο πόνο και ταχεία εμφάνιση οιδήματος. Μετά την οξεία φάση παρατηρείται αστάθεια στο γόνατο, ιδιαίτερα σε στροφικές κινήσεις ή βάδιση σε ανώμαλο έδαφος. Το άτομο δυσκολεύεται να επανέλθει σε αθλητική δραστηριότητα και συχνά αισθάνεται ότι το γόνατο «φεύγει». Η χρόνια αστάθεια οδηγεί προοδευτικά σε δευτερογενείς βλάβες των μηνίσκων και του αρθρικού χόνδρου, αυξάνοντας τον κίνδυνο πρώιμης εκφυλιστικής αλλοίωσης της άρθρωσης. Σύνδρομο πρόσκρουσης ώμου Το
Τενοντίτιδα: Συμπτώματα, αιτίες και σύγχρονη αντιμετώπιση

Η τενοντίτιδα αποτελεί συχνή διαταραχή του μυοσκελετικού συστήματος και αφορά βλάβη των τενόντων, των ινωδών δομών που συνδέουν τον μυ με το οστό και μεταφέρουν τη δύναμη της κίνησης. Οι τένοντες υπόκεινται καθημερινά σε μηχανικά φορτία και η επαναλαμβανόμενη καταπόνηση μπορεί να υπερβεί την ικανότητα προσαρμογής τους. Παρότι ο όρος υποδηλώνει φλεγμονή, σε πολλές περιπτώσεις πρόκειται για εκφυλιστική αλλοίωση των ινών, αποτέλεσμα μικροτραυματισμών που δεν αποκαθίστανται πλήρως. Η διαδικασία αυτή οδηγεί σε πόνο, ευαισθησία και σταδιακή μείωση της λειτουργικότητας της πάσχουσας περιοχής. Η πάθηση εμφανίζεται συχνά στον ώμο, τον αγκώνα, τον καρπό, το γόνατο και τον Αχίλλειο τένοντα και μπορεί να επηρεάσει τόσο αθλούμενους όσο και άτομα με καθιστική εργασία, ανάλογα με το είδος της καταπόνησης που δέχεται ο ιστός. Δείτε επίσης: Οι πιο συχνές ορθοπαιδικές παθήσεις: Συμπτώματα και πότε χρειάζεται ορθοπαιδικός Τι είναι η τενοντίτιδα Η τενοντίτιδα είναι παθολογική κατάσταση του τένοντα που προκαλείται από επαναλαμβανόμενη μηχανική φόρτιση πέρα από την ικανότητα προσαρμογής του ιστού. Ο τένοντας αποτελείται κυρίως από ίνες κολλαγόνου με συγκεκριμένη διάταξη, η οποία του επιτρέπει να μεταφέρει τη δύναμη του μυός προς το οστό. Όταν οι μικροτραυματισμοί είναι συχνότεροι από την ικανότητα επούλωσης, η φυσιολογική δομή των ινών διαταράσσεται. Αρχικά εμφανίζεται τοπική φλεγμονώδης αντίδραση, ενώ με την πάροδο του χρόνου επικρατούν εκφυλιστικές αλλοιώσεις, κατάσταση που περιγράφεται συχνά ως τενοντοπάθεια. Η μεταβολή της μηχανικής αντοχής του τένοντα οδηγεί σε πόνο κατά την κίνηση και μειωμένη ανοχή στη φόρτιση. Εάν η καταπόνηση συνεχιστεί, αυξάνεται ο κίνδυνος μερικής ή πλήρους ρήξης. Δείτε επίσης: Διατροφή και αρθρώσεις: τροφές που βοηθούν και τι να αποφεύγεις Αίτια και παράγοντες κινδύνου Η τενοντίτιδα σχετίζεται κυρίως με μηχανική υπερφόρτιση του τένοντα. Η καταπόνηση δεν είναι απαραίτητα έντονη· συχνά πρόκειται για επαναλαμβανόμενες κινήσεις χαμηλής έντασης που εφαρμόζονται για μεγάλο χρονικό διάστημα. Όταν ο ρυθμός μικροτραυματισμών υπερβαίνει την ικανότητα αποκατάστασης του ιστού, δημιουργείται βλάβη. Υπερφόρτιση και επαναλαμβανόμενες κινήσεις Κινήσεις όπως πληκτρολόγηση, χειρωνακτική εργασία, χρήση εργαλείων ή παρατεταμένη χρήση κινητού τηλεφώνου επιβαρύνουν συνεχώς συγκεκριμένες μυϊκές ομάδες και τους αντίστοιχους τένοντες. Αθλητικές δραστηριότητες Η απότομη αύξηση έντασης ή διάρκειας άσκησης, η ελλιπής προθέρμανση και η λανθασμένη τεχνική αυξάνουν σημαντικά τις δυνάμεις που ασκούνται στον τένοντα. Ηλικία και εκφυλισμός ιστών Με την πάροδο της ηλικίας μειώνεται η αιμάτωση και η ελαστικότητα των τενόντων, γεγονός που περιορίζει την ικανότητα επούλωσης μετά από μικροτραυματισμούς. Κακή εργονομία Λανθασμένη στάση σώματος, ακατάλληλο ύψος γραφείου ή οθόνης και παρατεταμένη στατική φόρτιση δημιουργούν συνεχή τάση στους τένοντες και ευνοούν την ανάπτυξη βλάβης. Δείτε επίσης: Χρόνιος πόνος και ορθοπαιδικές παθήσεις: πώς επηρεάζεται η ψυχολογία του ασθενούς Συμπτώματα τενοντίτιδας Το κύριο σύμπτωμα της τενοντίτιδας είναι ο πόνος κατά τη χρήση του αντίστοιχου μυός ή της άρθρωσης. Στα αρχικά στάδια εμφανίζεται μετά από δραστηριότητα και υποχωρεί με την ανάπαυση, όμως με την εξέλιξη της βλάβης μπορεί να παρουσιαστεί και σε ηρεμία. Συχνά παρατηρείται τοπική ευαισθησία κατά την πίεση του τένοντα και αίσθημα δυσκαμψίας, ιδιαίτερα μετά από περίοδο ακινησίας. Η έναρξη της κίνησης μπορεί να είναι επώδυνη, ενώ μετά από λίγα λεπτά ο πόνος μειώνεται προσωρινά και επανεμφανίζεται με την καταπόνηση. Σε πιο προχωρημένες μορφές εμφανίζεται μείωση της δύναμης και δυσκολία εκτέλεσης καθημερινών κινήσεων, όπως σύλληψη αντικειμένων ή ανύψωση του άκρου. Σε ορισμένες περιπτώσεις μπορεί να συνυπάρχει ήπιο οίδημα ή αίσθημα καύσου στην περιοχή. Η διαφοροποίηση από μυϊκό πόνο βασίζεται κυρίως στη διάρκεια και στην εντόπιση των ενοχλημάτων, καθώς η τενοντίτιδα επιμένει και επανέρχεται με την ίδια κίνηση. Δείτε επίσης: Προστασία αρθρώσεων: καθημερινές συνήθειες που βοηθούν Συχνότερα σημεία εμφάνισης Η τενοντίτιδα μπορεί να εμφανιστεί σε οποιονδήποτε τένοντα, ωστόσο ορισμένες περιοχές καταπονούνται συχνότερα λόγω των φορτίων που δέχονται στην καθημερινότητα και την άσκηση. Ώμος Οι τένοντες του στροφικού πετάλου συμμετέχουν σε κινήσεις ανύψωσης και στροφής του άνω άκρου. Η επαναλαμβανόμενη χρήση πάνω από το επίπεδο του ώμου οδηγεί συχνά σε ερεθισμό και πόνο κατά την ανύψωση του χεριού. Αγκώνας Η περιοχή των επικονδύλων επιβαρύνεται από κινήσεις σύλληψης και στροφής του καρπού. Η καταπόνηση προκαλεί πόνο στην έξω ή έσω πλευρά του αγκώνα και μείωση της δύναμης σύλληψης. Καρπός και χέρι Οι τένοντες των δακτύλων και του καρπού επηρεάζονται από παρατεταμένες λεπτές κινήσεις, όπως πληκτρολόγηση ή χρήση εργαλείων. Ο πόνος εμφανίζεται κατά τη χρήση του χεριού και συχνά συνοδεύεται από δυσκαμψία. Γόνατο Ο επιγονατιδικός τένοντας καταπονείται σε δραστηριότητες που περιλαμβάνουν άλματα ή συχνή κάμψη του γόνατος. Ο πόνος εντοπίζεται στο πρόσθιο μέρος της άρθρωσης και αυξάνεται με τη φόρτιση. Αχίλλειος τένοντας Δέχεται μεγάλα φορτία κατά τη βάδιση και το τρέξιμο. Ο πόνος εμφανίζεται στο πίσω μέρος της πτέρνας και είναι εντονότερος στα πρώτα βήματα μετά από ανάπαυση. Διάγνωση Η διάγνωση της τενοντίτιδας βασίζεται αρχικά στο ιστορικό και στην κλινική εξέταση. Η εντόπιση του πόνου, η συσχέτισή του με συγκεκριμένες κινήσεις και η ευαισθησία κατά την ψηλάφηση του τένοντα αποτελούν βασικά διαγνωστικά στοιχεία. Κατά την κλινική αξιολόγηση εξετάζεται το εύρος κίνησης της άρθρωσης, η μυϊκή ισχύς και η αναπαραγωγή του πόνου με ειδικές δοκιμασίες φόρτισης. Στόχος είναι να διαφοροποιηθεί η τενοντίτιδα από άλλες παθήσεις, όπως ρήξεις, αρθρικές βλάβες ή νευρολογικά αίτια. Απεικονιστικός έλεγχος δεν είναι πάντα απαραίτητος στα αρχικά στάδια. Ο υπερηχογραφικός έλεγχος μπορεί να αναδείξει πάχυνση ή αλλοίωση της δομής του τένοντα, ενώ η μαγνητική τομογραφία χρησιμοποιείται σε επίμονα συμπτώματα ή όταν υπάρχει υποψία εκτεταμένης βλάβης. Η σωστή διάγνωση καθορίζει και την επιλογή της κατάλληλης θεραπευτικής αντιμετώπισης. Θεραπεία τενοντίτιδας Η αντιμετώπιση της τενοντίτιδας στοχεύει στη μείωση του πόνου, στην αποκατάσταση της δομής του τένοντα και στην επαναφορά της λειτουργικότητας χωρίς υποτροπές. Η επιλογή θεραπείας εξαρτάται από τη διάρκεια των συμπτωμάτων και τον βαθμό της βλάβης. Συντηρητική αντιμετώπιση Στα αρχικά στάδια προτείνεται περιορισμός της δραστηριότητας που προκάλεσε την καταπόνηση. Η προσωρινή αποφόρτιση του τένοντα επιτρέπει την έναρξη της διαδικασίας επούλωσης. Η εφαρμογή ψύξης μειώνει τον πόνο, ενώ η φαρμακευτική αγωγή μπορεί να χρησιμοποιηθεί για τον έλεγχο της φλεγμονώδους αντίδρασης. Φυσικοθεραπεία Η αποκατάσταση αποτελεί βασικό μέρος της θεραπείας. Περιλαμβάνει διατάσεις για βελτίωση της ελαστικότητας και προοδευτική ενδυνάμωση ώστε ο τένοντας να αντέχει σταδιακά αυξανόμενα φορτία. Η επανεκπαίδευση της κίνησης μειώνει την πιθανότητα επανεμφάνισης των συμπτωμάτων. Επεμβατικές μέθοδοι Σε επίμονες περιπτώσεις εφαρμόζονται τοπικές εγχύσεις ή βιολογικές θεραπείες με στόχο την ενεργοποίηση της επούλωσης. Η χειρουργική αντιμετώπιση επιλέγεται σπάνια και αφορά κυρίως εκτεταμένες
Άκανθα πτέρνας (πελματιαία απονευρωσίτιδα): Συμπτώματα, αιτίες και σύγχρονη αντιμετώπιση
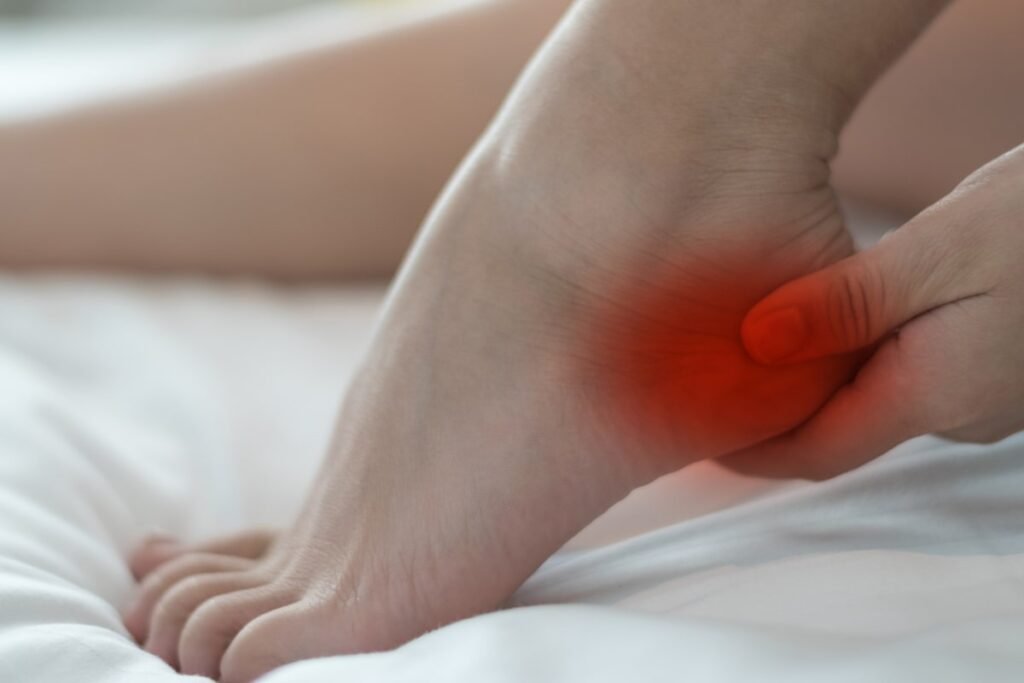
Η άκανθα πτέρνας, γνωστή και ως πελματιαία απονευρωσίτιδα, αποτελεί συχνή αιτία πόνου στην κάτω επιφάνεια του ποδιού. Σχετίζεται με βλάβη της πελματιαίας απονεύρωσης, του ινώδους ιστού που εκτείνεται από την πτέρνα έως τα δάκτυλα και συμβάλλει στη στήριξη της ποδικής καμάρας. Η συνεχής μηχανική φόρτιση προκαλεί μικροτραυματισμούς στο σημείο πρόσφυσης του ιστού στην πτέρνα. Η διαδικασία επούλωσης μπορεί να μην ολοκληρώνεται πλήρως, με αποτέλεσμα επίμονο ερεθισμό και πόνο κατά τη φόρτιση του άκρου. Το σύμπτωμα εμφανίζεται χαρακτηριστικά στα πρώτα βήματα μετά την έγερση ή έπειτα από περίοδο ακινησίας και επηρεάζει σημαντικά τη βάδιση και τη λειτουργικότητα του ποδιού. Δείτε επίσης: Οι πιο συχνές ορθοπαιδικές παθήσεις: Συμπτώματα και πότε χρειάζεται ορθοπαιδικός Τι είναι η άκανθα πτέρνας Η άκανθα πτέρνας αποτελεί πάθηση της πελματιαίας απονεύρωσης στο σημείο όπου προσφύεται στο οστό της πτέρνας. Η πελματιαία απονεύρωση είναι ένας ισχυρός ινώδης ιστός που στηρίζει την ποδική καμάρα και απορροφά τις δυνάμεις που ασκούνται κατά τη βάδιση. Η επαναλαμβανόμενη φόρτιση δημιουργεί μικρορήξεις στις ίνες του ιστού. Όταν η αποκατάσταση δεν επαρκεί, αναπτύσσεται χρόνια φλεγμονώδης και εκφυλιστική αντίδραση. Με την πάροδο του χρόνου μπορεί να σχηματιστεί οστική προεξοχή στην πτέρνα, η οποία ονομάζεται άκανθα. Ο πόνος εμφανίζεται κυρίως μετά από περίοδο ακινησίας, επειδή ο ιστός βραχύνεται κατά την ανάπαυση και διατείνεται απότομα στα πρώτα βήματα. Για τον λόγο αυτό αποτελεί χαρακτηριστικό σύμπτωμα ο έντονος πρωινός πόνος που μειώνεται προσωρινά με τη βάδιση. Δείτε επίσης: Διατροφή και αρθρώσεις: τροφές που βοηθούν και τι να αποφεύγεις Αίτια και παράγοντες κινδύνου Η άκανθα πτέρνας οφείλεται κυρίως σε χρόνια μηχανική καταπόνηση της πελματιαίας απονεύρωσης. Η επαναλαμβανόμενη φόρτιση στο σημείο πρόσφυσης στην πτέρνα προκαλεί μικροτραυματισμούς, οι οποίοι με τον χρόνο οδηγούν σε εκφυλισμό του ιστού. Παρατεταμένη ορθοστασία Εργασίες που απαιτούν πολύωρη παραμονή σε όρθια θέση αυξάνουν σημαντικά τα φορτία που δέχεται η πτέρνα κατά τη διάρκεια της ημέρας. Τρέξιμο και έντονη άσκηση Η απότομη αύξηση της δραστηριότητας ή η άσκηση σε σκληρές επιφάνειες επιβαρύνει την πελματιαία απονεύρωση και ευνοεί τη δημιουργία βλάβης. Αυξημένο σωματικό βάρος Το επιπλέον φορτίο αυξάνει τις πιέσεις στην ποδική καμάρα και επιταχύνει τη φθορά του ιστού. Πλατυποδία ή κοιλοποδία Οι διαταραχές της ποδικής καμάρας μεταβάλλουν την κατανομή φορτίων στο πέλμα και αυξάνουν την τάση στην απονεύρωση. Ακατάλληλη υπόδηση Παπούτσια χωρίς επαρκή απορρόφηση κραδασμών ή χωρίς υποστήριξη της καμάρας συμβάλλουν στην ανάπτυξη της πάθησης. Δείτε επίσης: Χρόνιος πόνος και ορθοπαιδικές παθήσεις: πώς επηρεάζεται η ψυχολογία του ασθενούς Συμπτώματα Το κύριο σύμπτωμα της άκανθας πτέρνας είναι ο πόνος στην κάτω επιφάνεια της πτέρνας. Εμφανίζεται χαρακτηριστικά στα πρώτα βήματα μετά την έγερση από το κρεβάτι ή μετά από παρατεταμένη καθιστική θέση. Κατά τη διάρκεια της ημέρας μπορεί να μειώνεται, επανέρχεται όμως μετά από πολύωρη ορθοστασία ή βάδιση. Σε πιο προχωρημένες περιπτώσεις ο πόνος παραμένει συνεχής και δυσχεραίνει τη φόρτιση του ποδιού. Συχνά συνοδεύεται από αίσθημα τάσης στο πέλμα και ευαισθησία κατά την πίεση στο σημείο της πτέρνας. Ο τρόπος βάδισης μπορεί να αλλάξει ώστε να αποφεύγεται η φόρτιση της περιοχής, προκαλώντας επιβάρυνση σε άλλες αρθρώσεις. Η διαφοροποίηση από άλλες παθήσεις, όπως κάταγμα κόπωσης ή νευρολογικός πόνος, βασίζεται στη χαρακτηριστική εμφάνιση των ενοχλημάτων μετά από ανάπαυση. Δείτε επίσης: Προστασία αρθρώσεων: καθημερινές συνήθειες που βοηθούν Διάγνωση Η διάγνωση της άκανθας πτέρνας βασίζεται κυρίως στο ιστορικό και στην κλινική εξέταση. Ο χαρακτηριστικός πόνος στα πρώτα βήματα μετά από ανάπαυση και η ευαισθησία στην πίεση στο πρόσθιο τμήμα της πτέρνας αποτελούν βασικά ευρήματα. Κατά την εξέταση αξιολογείται η ποδική καμάρα, η κινητικότητα της ποδοκνημικής άρθρωσης και η τάση της πελματιαίας απονεύρωσης. Παράλληλα αποκλείονται άλλες αιτίες πόνου στο πέλμα, όπως νευρική παγίδευση ή κάταγμα κόπωσης. Η ακτινογραφία μπορεί να αναδείξει οστική προεξοχή στην πτέρνα, ωστόσο η παρουσία της δεν σχετίζεται πάντα με την ένταση των συμπτωμάτων. Ο υπερηχογραφικός έλεγχος επιτρέπει την εκτίμηση του πάχους και της δομής της απονεύρωσης, ενώ περαιτέρω απεικόνιση χρησιμοποιείται σε επίμονα ή άτυπα περιστατικά. Θεραπεία άκανθας πτέρνας Η αντιμετώπιση στοχεύει στη μείωση του πόνου και στην αποφόρτιση της πελματιαίας απονεύρωσης ώστε να επιτραπεί η επούλωση του ιστού. Στις περισσότερες περιπτώσεις εφαρμόζονται συντηρητικές μέθοδοι με σταδιακή βελτίωση των συμπτωμάτων. Συντηρητική αντιμετώπιση Η προσωρινή μείωση δραστηριοτήτων που επιβαρύνουν την πτέρνα αποτελεί βασικό βήμα. Η εφαρμογή ψύξης βοηθά στον έλεγχο του πόνου, ενώ η φαρμακευτική αγωγή χρησιμοποιείται για την αντιμετώπιση της φλεγμονώδους αντίδρασης. Φυσικοθεραπεία Οι διατάσεις της πελματιαίας απονεύρωσης και του γαστροκνημίου μειώνουν την τάση στον ιστό. Η προοδευτική ενδυνάμωση βελτιώνει τη στήριξη της ποδικής καμάρας και περιορίζει την υποτροπή. Ορθωτικά πέλματα Η χρήση υποστηρικτικών πελμάτων συμβάλλει στην καλύτερη κατανομή φορτίων και στη μείωση της πίεσης στο σημείο πρόσφυσης. Επεμβατικές μέθοδοι Σε επίμονες περιπτώσεις εφαρμόζονται θεραπείες όπως κρουστικά κύματα ή τοπικές εγχύσεις, με στόχο την ενεργοποίηση της διαδικασίας επούλωσης. Πόσο διαρκεί η άκανθα πτέρνας Η διάρκεια των συμπτωμάτων ποικίλλει ανάλογα με τον βαθμό της βλάβης και τη φόρτιση που συνεχίζει να δέχεται το πέλμα. Σε ήπιες περιπτώσεις η βελτίωση μπορεί να εμφανιστεί μέσα σε λίγες εβδομάδες, ενώ σε χρόνιες καταστάσεις ο πόνος μπορεί να επιμένει για αρκετούς μήνες. Η πελματιαία απονεύρωση έχει περιορισμένη αιμάτωση και η διαδικασία επούλωσης είναι αργή. Η συνέχιση δραστηριοτήτων που επιβαρύνουν την πτέρνα καθυστερεί την αποκατάσταση και οδηγεί συχνά σε υποτροπές. Η σταδιακή επάνοδος στη φόρτιση και η σωστή υποστήριξη του πέλματος αποτελούν βασικούς παράγοντες για την πλήρη ύφεση των συμπτωμάτων. Πότε χρειάζεται ορθοπαιδικός Ιατρική εκτίμηση απαιτείται όταν ο πόνος δεν υποχωρεί με απλή αποφόρτιση ή επιμένει για μεγάλο χρονικό διάστημα. Η αξιολόγηση βοηθά στη διάκριση της πελματιαίας απονευρωσίτιδας από άλλες παθήσεις της πτέρνας. Συνιστάται εξέταση όταν: ο πόνος διαρκεί περισσότερο από 2-3 εβδομάδες η βάδιση γίνεται δύσκολη ή αλλάζει ο τρόπος φόρτισης του ποδιού εμφανίζεται έντονη ευαισθησία ή οίδημα στην πτέρνα ο πόνος υπάρχει και σε ηρεμία τα συμπτώματα επανεμφανίζονται μετά από σύντομη βελτίωση έχει προηγηθεί τραυματισμός Η έγκαιρη διάγνωση μειώνει τον κίνδυνο χρόνιας φλεγμονής και παρατεταμένου περιορισμού της κινητικότητας. Πρόληψη Η πρόληψη της άκανθας πτέρνας βασίζεται στη μείωση των φορτίων που ασκούνται στην πελματιαία απονεύρωση. Η σωστή επιλογή υποδημάτων με επαρκή απορρόφηση κραδασμών και υποστήριξη της ποδικής καμάρας περιορίζει την καταπόνηση της πτέρνας. Η σταδιακή αύξηση της άσκησης και η αποφυγή απότομης έντασης μειώνουν τον κίνδυνο μικροτραυματισμών. Οι τακτικές διατάσεις της γαστροκνημίας και της πελματιαίας απονεύρωσης συμβάλλουν
Σύνδρομο καρπιαίου σωλήνα: συμπτώματα, αιτίες και θεραπεία

Το σύνδρομο καρπιαίου σωλήνα αποτελεί συχνή νευροπάθεια από πίεση και προκαλείται από συμπίεση του μέσου νεύρου στον καρπό. Το νεύρο διέρχεται μέσα από έναν στενό ανατομικό χώρο μαζί με τένοντες καμπτήρων μυών, και οποιαδήποτε αύξηση πίεσης στην περιοχή επηρεάζει τη λειτουργία του. Η διαταραχή εκδηλώνεται κυρίως με αισθητικά συμπτώματα στα δάκτυλα και εμφανίζεται συχνά κατά τη διάρκεια της νύχτας ή σε δραστηριότητες που απαιτούν επαναλαμβανόμενες κινήσεις του χεριού. Η παρατεταμένη συμπίεση μπορεί να οδηγήσει σε διαταραχή της αισθητικότητας και μείωση της δύναμης της άκρας χειρός. Η πάθηση εμφανίζεται σε μεγάλο εύρος ηλικιών και σχετίζεται τόσο με μηχανικούς όσο και με μεταβολικούς παράγοντες, οι οποίοι επηρεάζουν τη λειτουργία των μαλακών μορίων μέσα στον καρπιαίο σωλήνα. Δείτε επίσης: Οι πιο συχνές ορθοπαιδικές παθήσεις: Συμπτώματα και πότε χρειάζεται ορθοπαιδικός Τι είναι το σύνδρομο καρπιαίου σωλήνα Ο καρπιαίος σωλήνας είναι ένα στενό ανατομικό κανάλι στην παλαμιαία επιφάνεια του καρπού, το οποίο σχηματίζεται από τα οστά του καρπού και έναν ισχυρό ινώδη σύνδεσμο. Μέσα από αυτόν διέρχονται οι τένοντες που κάμπτουν τα δάκτυλα και το μέσο νεύρο, υπεύθυνο για την αισθητικότητα σε μέρος της άκρας χειρός και για τη λειτουργία ορισμένων μυών του αντίχειρα. Όταν αυξηθεί η πίεση στο εσωτερικό του σωλήνα, το νεύρο συμπιέζεται και διαταράσσεται η φυσιολογική αγωγιμότητα των νευρικών ερεθισμάτων. Η πίεση μπορεί να οφείλεται σε πάχυνση των τενόντων, κατακράτηση υγρών ή μείωση του διαθέσιμου χώρου. Τα συμπτώματα εμφανίζονται συχνά τη νύχτα, επειδή κατά τη διάρκεια του ύπνου ο καρπός βρίσκεται σε κάμψη για μεγάλο χρονικό διάστημα, αυξάνοντας την πίεση στο νεύρο. Δείτε επίσης: Διατροφή και αρθρώσεις: τροφές που βοηθούν και τι να αποφεύγεις Αίτια και παράγοντες κινδύνου Η εμφάνιση του συνδρόμου καρπιαίου σωλήνα σχετίζεται με αύξηση της πίεσης μέσα στον καρπιαίο σωλήνα, η οποία προκαλεί συμπίεση του μέσου νεύρου. Η πίεση μπορεί να οφείλεται σε μηχανική καταπόνηση ή σε καταστάσεις που προκαλούν οίδημα των μαλακών μορίων. Επαναλαμβανόμενες κινήσεις Δραστηριότητες που απαιτούν συχνή κάμψη και έκταση του καρπού, όπως χειρωνακτική εργασία ή χρήση εργαλείων, επιβαρύνουν τους τένοντες και μειώνουν τον διαθέσιμο χώρο μέσα στο κανάλι. Εργασία γραφείου – πληκτρολόγιο Η παρατεταμένη χρήση πληκτρολογίου ή ποντικιού διατηρεί τον καρπό σε στατική θέση για μεγάλο χρονικό διάστημα, αυξάνοντας σταδιακά την πίεση στο νεύρο. Ορμονικοί και μεταβολικοί παράγοντες Καταστάσεις που προκαλούν κατακράτηση υγρών ή μεταβολές στους ιστούς, όπως ο υποθυρεοειδισμός, ευνοούν τη δημιουργία οιδήματος μέσα στον σωλήνα. Εγκυμοσύνη Η παροδική κατακράτηση υγρών μπορεί να προκαλέσει συμπτώματα, τα οποία συχνά υποχωρούν μετά τον τοκετό. Σακχαρώδης διαβήτης Οι μεταβολικές διαταραχές επηρεάζουν τη λειτουργία των νεύρων και αυξάνουν την ευαισθησία τους σε πιεστικά φαινόμενα. Δείτε επίσης: Χρόνιος πόνος και ορθοπαιδικές παθήσεις: πώς επηρεάζεται η ψυχολογία του ασθενούς Συμπτώματα Το σύνδρομο καρπιαίου σωλήνα εκδηλώνεται κυρίως με αισθητικές διαταραχές στα δάκτυλα που νευρώνονται από το μέσο νεύρο, δηλαδή στον αντίχειρα, τον δείκτη, τον μέσο και το μισό του παράμεσου. Το συχνότερο σύμπτωμα είναι το μούδιασμα ή το αίσθημα «ηλεκτρικού ρεύματος», ιδιαίτερα κατά τη διάρκεια της νύχτας. Πολλοί ασθενείς αναφέρουν ανάγκη να κουνήσουν ή να τινάξουν το χέρι για να υποχωρήσουν τα ενοχλήματα. Καθώς η πίεση του νεύρου επιμένει, εμφανίζεται πόνος στον καρπό που μπορεί να αντανακλά στο αντιβράχιο ή στο άνω άκρο. Σταδιακά παρατηρείται αδυναμία σύλληψης αντικειμένων και πτώση μικρών αντικειμένων από το χέρι. Σε προχωρημένα στάδια αναπτύσσεται μυϊκή ατροφία στη βάση του αντίχειρα και μόνιμη μείωση της αισθητικότητας. Δείτε επίσης: Προστασία αρθρώσεων: καθημερινές συνήθειες που βοηθούν Στάδια εξέλιξης Η βαρύτητα του συνδρόμου καρπιαίου σωλήνα εξελίσσεται προοδευτικά και τα συμπτώματα μεταβάλλονται με την πάροδο του χρόνου, ανάλογα με τον βαθμό πίεσης του μέσου νεύρου. Αρχικό στάδιο Εμφανίζεται παροδικό μούδιασμα στα δάκτυλα, κυρίως τη νύχτα ή μετά από δραστηριότητα. Τα ενοχλήματα υποχωρούν με την αλλαγή θέσης του χεριού και δεν υπάρχει μόνιμη αδυναμία. Μέτριο στάδιο Το μούδιασμα γίνεται συχνότερο και συνοδεύεται από πόνο στον καρπό και στο αντιβράχιο. Παρατηρείται μείωση της δύναμης σύλληψης και δυσκολία σε λεπτές κινήσεις, όπως το κούμπωμα κουμπιών. Προχωρημένο στάδιο Η αισθητικότητα μειώνεται μόνιμα και εμφανίζεται μυϊκή ατροφία στη βάση του αντίχειρα. Η λειτουργικότητα του χεριού επηρεάζεται σημαντικά και τα συμπτώματα δεν υποχωρούν με ανάπαυση. Διάγνωση Η διάγνωση βασίζεται στο ιστορικό και στην κλινική εξέταση της άκρας χειρός. Η κατανομή των αισθητικών διαταραχών και η πρόκληση των συμπτωμάτων με ειδικές δοκιμασίες πίεσης του καρπού αποτελούν βασικά ευρήματα. Κατά την εξέταση αξιολογείται η αισθητικότητα των δακτύλων, η μυϊκή ισχύς του αντίχειρα και η λειτουργικότητα της σύλληψης. Παράλληλα αποκλείονται άλλες παθήσεις, όπως αυχενική ριζοπάθεια ή νευροπάθεια διαφορετικής αιτιολογίας. Η επιβεβαίωση της διάγνωσης πραγματοποιείται με ηλεκτρομυογράφημα, το οποίο καταγράφει την αγωγιμότητα του μέσου νεύρου και καθορίζει τον βαθμό της πίεσης. Η εξέταση είναι ιδιαίτερα χρήσιμη πριν από επεμβατική αντιμετώπιση ή όταν τα συμπτώματα επιμένουν. Θεραπεία Η αντιμετώπιση του συνδρόμου καρπιαίου σωλήνα εξαρτάται από το στάδιο της πάθησης και τη βαρύτητα των συμπτωμάτων. Στόχος είναι η αποσυμπίεση του μέσου νεύρου και η αποκατάσταση της λειτουργικότητας του χεριού. Συντηρητική αντιμετώπιση Στα αρχικά στάδια εφαρμόζεται περιορισμός δραστηριοτήτων που επιβαρύνουν τον καρπό και χρήση νάρθηκα, ιδιαίτερα κατά τη διάρκεια της νύχτας, ώστε να διατηρείται ο καρπός σε ουδέτερη θέση. Η φαρμακευτική αγωγή μπορεί να χρησιμοποιηθεί για την ανακούφιση των συμπτωμάτων. Επεμβατικές μέθοδοι Σε επίμονα συμπτώματα εφαρμόζονται τοπικές εγχύσεις για μείωση της πίεσης μέσα στον σωλήνα. Όταν η νευρική δυσλειτουργία είναι σημαντική ή παρατεταμένη, πραγματοποιείται χειρουργική αποσυμπίεση του μέσου νεύρου. Η επιλογή της κατάλληλης θεραπείας καθορίζεται από τη διάρκεια των συμπτωμάτων και τα ευρήματα του ηλεκτρομυογραφήματος. Πότε χρειάζεται χειρουργείο Η χειρουργική αντιμετώπιση ενδείκνυται όταν η συμπίεση του μέσου νεύρου είναι σημαντική ή όταν τα συμπτώματα επιμένουν παρά τη συντηρητική θεραπεία. Σκοπός της επέμβασης είναι η αποσυμπίεση του νεύρου με διάνοιξη του εγκάρσιου συνδέσμου του καρπού. Χειρουργική αποκατάσταση συνιστάται όταν: το μούδιασμα είναι συνεχές και δεν υποχωρεί υπάρχει μυϊκή αδυναμία ή ατροφία στον αντίχειρα παρατηρείται σημαντική διαταραχή στην αγωγιμότητα στο ηλεκτρομυογράφημα η συντηρητική αγωγή δεν βελτιώνει τα συμπτώματα επηρεάζεται η καθημερινή λειτουργικότητα του χεριού Η έγκαιρη επέμβαση μειώνει την πιθανότητα μόνιμης νευρικής βλάβης και βελτιώνει την αποκατάσταση της αισθητικότητας και της δύναμης. Πρόληψη Η πρόληψη του συνδρόμου καρπιαίου σωλήνα βασίζεται στη μείωση της πίεσης που ασκείται στον καρπό κατά την καθημερινή δραστηριότητα. Η σωστή θέση των χεριών κατά την εργασία και η αποφυγή παρατεταμένης κάμψης του
Κήλη μεσοσπονδύλιου δίσκου: συμπτώματα, αιτίες και θεραπεία
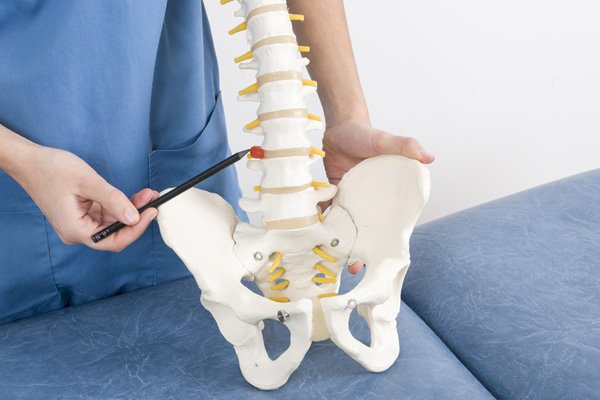
Η κήλη μεσοσπονδύλιου δίσκου αποτελεί συχνή πάθηση της σπονδυλικής στήλης και σχετίζεται με μετατόπιση τμήματος του δίσκου εκτός της φυσιολογικής του θέσης. Οι μεσοσπονδύλιοι δίσκοι παρεμβάλλονται μεταξύ των σπονδύλων και λειτουργούν ως αποσβεστήρες φορτίων, επιτρέποντας την ομαλή κίνηση και την απορρόφηση κραδασμών. Όταν το εξωτερικό ινώδες περίβλημα του δίσκου φθαρεί ή ραγεί, μέρος του εσωτερικού υλικού μπορεί να προβάλλει προς τον σπονδυλικό σωλήνα και να πιέσει νευρικές δομές. Η πίεση αυτή ευθύνεται για την εμφάνιση πόνου και νευρολογικών συμπτωμάτων. Η πάθηση εμφανίζεται συχνότερα στην οσφυϊκή και την αυχενική μοίρα και μπορεί να επηρεάσει σημαντικά την κινητικότητα και τη λειτουργικότητα του άκρου που νευρώνεται από την πάσχουσα ρίζα. Δείτε επίσης: Οι πιο συχνές ορθοπαιδικές παθήσεις: Συμπτώματα και πότε χρειάζεται ορθοπαιδικός Τι είναι η κήλη μεσοσπονδύλιου δίσκου Ο μεσοσπονδύλιος δίσκος είναι μια ελαστική δομή που παρεμβάλλεται ανάμεσα στους σπονδύλους και αποτελείται από έναν εξωτερικό ινώδη δακτύλιο και έναν εσωτερικό ζελατινώδη πυρήνα. Ο ρόλος του είναι να απορροφά τα φορτία και να επιτρέπει την ομαλή κίνηση της σπονδυλικής στήλης. Με την πάροδο του χρόνου ή μετά από καταπόνηση, το περίβλημα του δίσκου μπορεί να εμφανίσει ρωγμές. Μέσα από αυτές προβάλλει τμήμα του πυρήνα προς τον σπονδυλικό σωλήνα. Όταν το υλικό αυτό πιέσει νευρική ρίζα, προκαλούνται πόνος και νευρολογικά συμπτώματα. Η ένταση των ενοχλημάτων δεν εξαρτάται μόνο από το μέγεθος της βλάβης αλλά κυρίως από τη θέση της και το αν υπάρχει πίεση σε νευρικές δομές. Δείτε επίσης: Διατροφή και αρθρώσεις: τροφές που βοηθούν και τι να αποφεύγεις Πού εμφανίζεται Η κήλη μεσοσπονδύλιου δίσκου εντοπίζεται κυρίως σε περιοχές της σπονδυλικής στήλης που δέχονται μεγάλα μηχανικά φορτία και έχουν αυξημένη κινητικότητα. Οσφυϊκή μοίρα Αποτελεί τη συχνότερη εντόπιση. Η πίεση νευρικής ρίζας προκαλεί ισχιαλγία, δηλαδή πόνο που ξεκινά από τη μέση και επεκτείνεται στον γλουτό και στο κάτω άκρο. Συχνά συνοδεύεται από μούδιασμα ή αίσθημα καύσου στο πόδι. Αυχενική μοίρα Η βλάβη στον αυχένα προκαλεί πόνο που αντανακλά στον ώμο και στο άνω άκρο. Μπορεί να εμφανιστούν αιμωδίες στα δάκτυλα και μείωση της δύναμης της άκρας χειρός, ανάλογα με τη νευρική ρίζα που πιέζεται. Δείτε επίσης: Χρόνιος πόνος και ορθοπαιδικές παθήσεις: πώς επηρεάζεται η ψυχολογία του ασθενούς Αίτια και παράγοντες κινδύνου Η κήλη μεσοσπονδύλιου δίσκου προκύπτει από φθορά ή απότομη καταπόνηση του δίσκου που οδηγεί σε ρήξη του ινώδους περιβλήματος. Ο εκφυλισμός των δίσκων αποτελεί φυσιολογική διαδικασία με την ηλικία, ωστόσο ορισμένοι παράγοντες επιταχύνουν την εμφάνιση της βλάβης. Η παρατεταμένη καθιστική στάση αυξάνει την πίεση στους δίσκους, ιδιαίτερα στην οσφυϊκή μοίρα. Η άρση βάρους με λανθασμένη τεχνική προκαλεί απότομη φόρτιση και μπορεί να οδηγήσει σε ρήξη. Επαναλαμβανόμενες κινήσεις κάμψης και στροφής της σπονδυλικής στήλης επιβαρύνουν επίσης τη δομή του δίσκου. Η μειωμένη μυϊκή υποστήριξη της σπονδυλικής στήλης, η παχυσαρκία και προηγούμενοι τραυματισμοί αυξάνουν την πιθανότητα εμφάνισης συμπτωμάτων. Η ηλικία συμβάλλει στην απώλεια ελαστικότητας και στην αφυδάτωση του δίσκου, καθιστώντας τον πιο ευάλωτο σε ρήξη. Δείτε επίσης: Προστασία αρθρώσεων: καθημερινές συνήθειες που βοηθούν Συμπτώματα Το κύριο σύμπτωμα της κήλης μεσοσπονδύλιου δίσκου είναι ο πόνος που οφείλεται σε πίεση νευρικής ρίζας. Ο πόνος μπορεί να είναι τοπικός στη σπονδυλική στήλη ή να αντανακλά στο άκρο που νευρώνεται από το αντίστοιχο νεύρο. Στην οσφυϊκή μοίρα εμφανίζεται ισχιαλγία, με πόνο που ξεκινά από τη μέση και κατεβαίνει στον γλουτό και στο πόδι. Συχνά συνοδεύεται από μούδιασμα, αίσθημα καύσου ή μυρμηκίαση. Σε ορισμένες περιπτώσεις παρατηρείται αδυναμία στο άκρο και δυσκολία στη βάδιση. Στην αυχενική μοίρα ο πόνος αντανακλά στον ώμο και στο άνω άκρο, ενώ μπορεί να εμφανιστούν αιμωδίες στα δάκτυλα και μείωση της δύναμης του χεριού. Η επιδείνωση των συμπτωμάτων με βήχα, φτέρνισμα ή κάμψη της σπονδυλικής στήλης αποτελεί χαρακτηριστικό εύρημα πίεσης νεύρου. Στάδια βλάβης Η εκφύλιση του μεσοσπονδύλιου δίσκου εξελίσσεται σταδιακά και η μορφή της βλάβης καθορίζει τη βαρύτητα των συμπτωμάτων. Προβολή δίσκου Το περίβλημα του δίσκου παραμένει ακέραιο, αλλά παραμορφώνεται προς τον σπονδυλικό σωλήνα. Τα συμπτώματα είναι συνήθως ήπια και εμφανίζονται κυρίως μετά από καταπόνηση. Πρόπτωση δίσκου Εμφανίζεται ρήξη στο ινώδες περίβλημα και τμήμα του πυρήνα προβάλλει προς τα έξω. Η πίεση στο νεύρο προκαλεί εντονότερο πόνο και αισθητικές διαταραχές. Ρήξη – αποκόλληση Τμήμα του πυρήνα αποσπάται και μετακινείται στον σπονδυλικό σωλήνα. Σε αυτό το στάδιο μπορεί να εμφανιστεί σημαντική νευρολογική δυσλειτουργία και έντονος πόνος. Διάγνωση Η διάγνωση της κήλης μεσοσπονδύλιου δίσκου βασίζεται στο ιστορικό και στην κλινική νευρολογική εξέταση. Η κατανομή του πόνου, η παρουσία μουδιάσματος και η μυϊκή αδυναμία κατευθύνουν προς τη συγκεκριμένη νευρική ρίζα που πιέζεται. Κατά την εξέταση αξιολογούνται τα αντανακλαστικά, η αισθητικότητα και η μυϊκή ισχύς των άκρων. Ειδικές δοκιμασίες διάτασης του νεύρου μπορούν να αναπαράγουν τον πόνο και να επιβεβαιώσουν τη νευρική συμμετοχή. Η μαγνητική τομογραφία αποτελεί την κύρια απεικονιστική εξέταση, καθώς απεικονίζει με ακρίβεια τον δίσκο και τις νευρικές δομές. Η εξέταση πραγματοποιείται κυρίως όταν τα συμπτώματα επιμένουν, επιδεινώνονται ή υπάρχει νευρολογικό έλλειμμα. Θεραπεία Η αντιμετώπιση της κήλης μεσοσπονδύλιου δίσκου εξαρτάται από τη βαρύτητα των συμπτωμάτων και την παρουσία νευρολογικών διαταραχών. Στις περισσότερες περιπτώσεις εφαρμόζεται αρχικά συντηρητική θεραπεία, με στόχο τη μείωση της πίεσης στο νεύρο και την υποχώρηση του πόνου. Συντηρητική αντιμετώπιση Περιλαμβάνει περιορισμό δραστηριοτήτων που επιβαρύνουν τη σπονδυλική στήλη και σταδιακή επάνοδο στην κίνηση. Η φαρμακευτική αγωγή χρησιμοποιείται για τον έλεγχο του πόνου και της φλεγμονώδους αντίδρασης. Φυσικοθεραπεία Εστιάζει στη βελτίωση της κινητικότητας και στην ενδυνάμωση των μυών που στηρίζουν τη σπονδυλική στήλη. Η σωστή επανεκπαίδευση της κίνησης μειώνει την πίεση στον δίσκο και προλαμβάνει υποτροπές. Επεμβατικές μέθοδοι Σε επίμονα συμπτώματα εφαρμόζονται στοχευμένες εγχύσεις για μείωση της φλεγμονής γύρω από το νεύρο. Η χειρουργική αντιμετώπιση επιλέγεται όταν υπάρχει σημαντικό νευρολογικό έλλειμμα ή αποτυχία της συντηρητικής αγωγής. Πότε χρειάζεται χειρουργείο Η χειρουργική αντιμετώπιση ενδείκνυται όταν η πίεση της νευρικής ρίζας προκαλεί σημαντική νευρολογική δυσλειτουργία ή όταν ο πόνος παραμένει παρά την κατάλληλη συντηρητική θεραπεία. Επέμβαση προτείνεται όταν: υπάρχει προοδευτική μυϊκή αδυναμία στο άκρο εμφανίζεται απώλεια αισθητικότητας που επιμένει ο πόνος είναι έντονος και δεν ανταποκρίνεται στη θεραπεία διαταράσσεται η βάδιση ή η λειτουργικότητα του άκρου παρουσιάζονται διαταραχές ούρησης ή αφόδευσης (επείγουσα κατάσταση) Η χειρουργική αποσυμπίεση στοχεύει στην αφαίρεση του τμήματος του δίσκου που πιέζει το νεύρο, με σκοπό την ανακούφιση των συμπτωμάτων και την αποφυγή μόνιμης νευρικής βλάβης. Πρόγνωση –
Ρήξη μηνίσκου: συμπτώματα, διάγνωση και θεραπεία
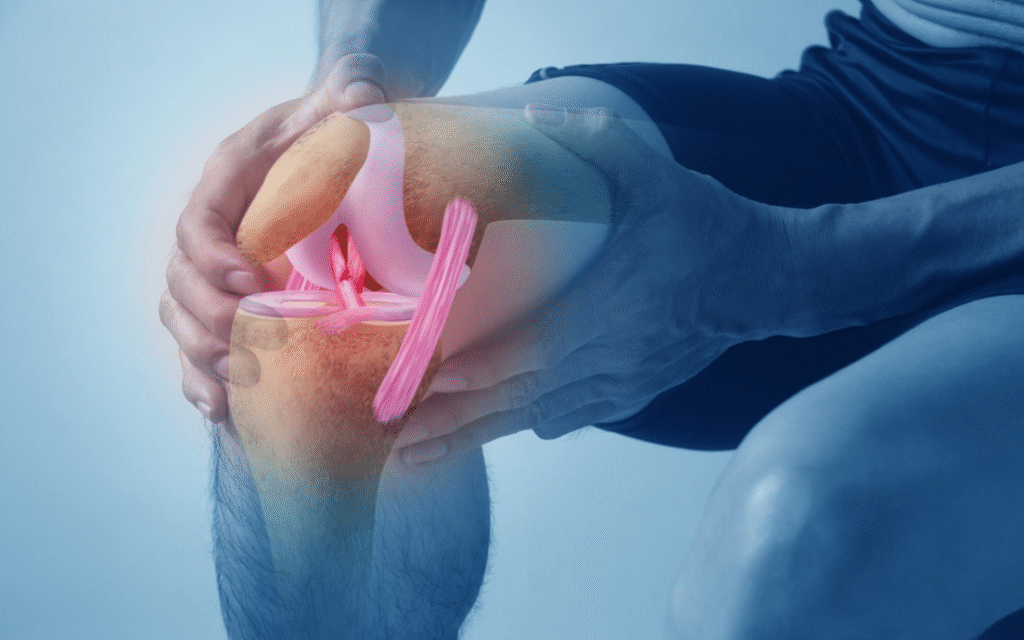
Η ρήξη μηνίσκου αποτελεί συχνή αιτία πόνου στο γόνατο και αφορά βλάβη ενός από τους δύο ινοχόνδρινους σχηματισμούς που παρεμβάλλονται μεταξύ μηριαίου οστού και κνήμης. Οι μηνίσκοι συμβάλλουν στη σταθερότητα της άρθρωσης και στην ομοιόμορφη κατανομή των φορτίων κατά τη βάδιση και την κίνηση. Η βλάβη μπορεί να προκύψει είτε μετά από απότομη στροφή του γόνατος υπό φόρτιση είτε ως αποτέλεσμα εκφυλιστικών αλλοιώσεων με την ηλικία. Ανάλογα με τον τύπο και τη θέση της ρήξης, επηρεάζεται σε διαφορετικό βαθμό η κινητικότητα και η λειτουργικότητα της άρθρωσης. Η πάθηση εμφανίζεται τόσο σε νεότερα άτομα κατά τη διάρκεια αθλητικών δραστηριοτήτων όσο και σε μεγαλύτερες ηλικίες, όπου ο ιστός γίνεται λιγότερο ανθεκτικός σε καθημερινές καταπονήσεις. Δείτε επίσης: Οι πιο συχνές ορθοπαιδικές παθήσεις: Συμπτώματα και πότε χρειάζεται ορθοπαιδικός Τι είναι ο μηνίσκος Οι μηνίσκοι είναι δύο ημισεληνοειδείς ινοχόνδρινες δομές που βρίσκονται στο εσωτερικό του γόνατος, μεταξύ μηριαίου οστού και κνήμης. Υπάρχει ένας έσω και ένας έξω μηνίσκος και λειτουργούν ως ενδιάμεσο στρώμα που κατανέμει ομοιόμορφα τα φορτία της άρθρωσης. Ο ρόλος τους είναι να απορροφούν τους κραδασμούς, να βελτιώνουν τη σταθερότητα του γόνατος και να προστατεύουν τον αρθρικό χόνδρο από φθορά. Χωρίς τη λειτουργία τους, τα φορτία μεταφέρονται άμεσα στο οστό, γεγονός που επιταχύνει την εκφύλιση της άρθρωσης. Η περιορισμένη αιμάτωση του μηνίσκου επηρεάζει και την ικανότητα επούλωσης μετά από τραυματισμό, ιδιαίτερα στις εσωτερικές περιοχές του ιστού. Δείτε επίσης: Διατροφή και αρθρώσεις: τροφές που βοηθούν και τι να αποφεύγεις Πώς προκαλείται η ρήξη Η ρήξη μηνίσκου μπορεί να προκύψει είτε από οξύ τραυματισμό είτε από σταδιακή εκφύλιση του ιστού. Ο μηχανισμός βλάβης καθορίζει συχνά και τον τύπο των συμπτωμάτων. Τραυματική ρήξη Εμφανίζεται συνήθως σε νεότερα άτομα και αθλητές. Προκαλείται από απότομη στροφή του γόνατος ενώ το πέλμα παραμένει σταθερό στο έδαφος, ιδιαίτερα κατά την αλλαγή κατεύθυνσης ή την προσγείωση από άλμα. Εκφυλιστική ρήξη Παρατηρείται συχνότερα σε μεγαλύτερες ηλικίες και σχετίζεται με σταδιακή φθορά του ινοχόνδρου. Σε αυτή την περίπτωση η ρήξη μπορεί να προκληθεί ακόμη και από απλές καθημερινές κινήσεις, όπως βαθύ κάθισμα ή γονάτισμα. Δείτε επίσης: Χρόνιος πόνος και ορθοπαιδικές παθήσεις: πώς επηρεάζεται η ψυχολογία του ασθενούς Συμπτώματα Το συχνότερο σύμπτωμα της ρήξης μηνίσκου είναι ο πόνος στο γόνατο, ο οποίος εντοπίζεται συνήθως στην έσω ή έξω πλευρά της άρθρωσης. Ο πόνος εμφανίζεται κατά τη φόρτιση, το λύγισμα ή τη στροφή του γόνατος. Συχνά παρατηρείται οίδημα που εμφανίζεται λίγες ώρες μετά τον τραυματισμό ή επανέρχεται μετά από δραστηριότητα. Μπορεί επίσης να παρουσιαστεί αίσθημα αστάθειας ή δυσκολία στη βάδιση. Χαρακτηριστικό εύρημα αποτελεί το «μπλοκάρισμα» της άρθρωσης, όπου το γόνατο δεν εκτείνεται πλήρως ή παραμένει σε ημικάμψη. Σε ορισμένες περιπτώσεις ακούγεται ή γίνεται αισθητό ένα «κλικ» κατά την κίνηση. Η επιμονή των συμπτωμάτων οδηγεί σε περιορισμό της κινητικότητας και αποφυγή φόρτισης του άκρου. Δείτε επίσης: Προστασία αρθρώσεων: καθημερινές συνήθειες που βοηθούν Τύποι ρήξεων Ο τύπος της ρήξης του μηνίσκου εξαρτάται από τη μορφή και την κατεύθυνση της βλάβης μέσα στον ιστό. Η ταξινόμηση βοηθά στον καθορισμό της κατάλληλης αντιμετώπισης. Κάθετη ρήξη Η βλάβη ακολουθεί τη φορά των ινών του μηνίσκου. Συχνά εμφανίζεται μετά από τραυματισμό και μπορεί να προκαλέσει μηχανικά συμπτώματα. Οριζόντια ρήξη Σχετίζεται συνήθως με εκφυλιστικές αλλοιώσεις. Προκαλεί πόνο κατά τη φόρτιση και συνοδεύεται συχνά από υγρό στην άρθρωση. Ρήξη τύπου λαβής κάδου Τμήμα του μηνίσκου μετακινείται προς το εσωτερικό της άρθρωσης και προκαλεί μπλοκάρισμα του γόνατος. Πρόκειται για μορφή που συχνά απαιτεί χειρουργική αντιμετώπιση. Σύνθετη ρήξη Περιλαμβάνει συνδυασμό διαφορετικών κατευθύνσεων βλάβης και παρατηρείται κυρίως σε εκφυλιστικούς μηνίσκους. Διάγνωση Η διάγνωση της ρήξης μηνίσκου βασίζεται στο ιστορικό τραυματισμού και στην κλινική εξέταση του γόνατος. Ο πόνος σε συγκεκριμένα σημεία της άρθρωσης και η αναπαραγωγή των συμπτωμάτων με ειδικές δοκιμασίες αποτελούν χαρακτηριστικά ευρήματα. Κατά την εξέταση αξιολογείται το εύρος κίνησης, η παρουσία υγρού και τυχόν μηχανικά συμπτώματα, όπως μπλοκάρισμα ή «κλικ» κατά την κάμψη και έκταση. Η μαγνητική τομογραφία αποτελεί την κύρια απεικονιστική μέθοδο επιβεβαίωσης της διάγνωσης και καθορίζει τον τύπο και την έκταση της ρήξης. Η απεικόνιση χρησιμοποιείται κυρίως όταν τα συμπτώματα επιμένουν ή υπάρχει σχεδιασμός επεμβατικής αντιμετώπισης. Θεραπεία Η αντιμετώπιση της ρήξης μηνίσκου εξαρτάται από τον τύπο της ρήξης, την ηλικία και τα συμπτώματα του ασθενούς. Στόχος είναι η ανακούφιση από τον πόνο και η διατήρηση της λειτουργικότητας του γόνατος. Συντηρητική αντιμετώπιση Σε μικρές ή εκφυλιστικές ρήξεις εφαρμόζεται αποφόρτιση της άρθρωσης και σταδιακή επάνοδος στη δραστηριότητα. Η φαρμακευτική αγωγή χρησιμοποιείται για τον έλεγχο του πόνου και του οιδήματος. Φυσικοθεραπεία Η ενδυνάμωση των μυών του μηρού και η βελτίωση της σταθερότητας της άρθρωσης μειώνουν τα φορτία στον μηνίσκο και συμβάλλουν στη λειτουργική αποκατάσταση. Αρθροσκόπηση Σε περιπτώσεις μηχανικών συμπτωμάτων ή εκτεταμένης βλάβης πραγματοποιείται αρθροσκοπική επέμβαση για αποκατάσταση ή αφαίρεση του τμήματος του μηνίσκου που προκαλεί εμπόδιο στην κίνηση. Πότε χρειάζεται χειρουργείο Η χειρουργική αντιμετώπιση ενδείκνυται όταν η ρήξη προκαλεί μηχανικά συμπτώματα ή όταν τα ενοχλήματα δεν βελτιώνονται με συντηρητική αγωγή. Στόχος της επέμβασης είναι η αποκατάσταση της κίνησης και η προστασία του αρθρικού χόνδρου. Χειρουργική επέμβαση προτείνεται όταν: το γόνατο μπλοκάρει ή δεν εκτείνεται πλήρως υπάρχει επίμονος πόνος παρά τη θεραπεία επανεμφανίζεται υγρό στην άρθρωση περιορίζεται σημαντικά η βάδιση ή η δραστηριότητα πρόκειται για ρήξη τύπου λαβής κάδου Η έγκαιρη αντιμετώπιση μειώνει τον κίνδυνο πρόωρης εκφυλιστικής αλλοίωσης της άρθρωσης. Χρόνος αποκατάστασης Ο χρόνος αποκατάστασης εξαρτάται από τον τύπο της ρήξης και τη θεραπευτική αντιμετώπιση. Σε συντηρητική αγωγή η βελτίωση των συμπτωμάτων επιτυγχάνεται συνήθως μέσα σε λίγες εβδομάδες, με σταδιακή επάνοδο στις καθημερινές δραστηριότητες. Μετά από αρθροσκοπική μερική αφαίρεση μηνίσκου η βάδιση αποκαθίσταται γρήγορα, ενώ η πλήρης επάνοδος σε έντονη δραστηριότητα απαιτεί μερικές εβδομάδες αποκατάστασης. Σε περιπτώσεις συρραφής του μηνίσκου ο χρόνος αποθεραπείας είναι μεγαλύτερος, καθώς απαιτείται προστασία του ιστού μέχρι την επούλωση. Η σωστή αποκατάσταση μειώνει τον κίνδυνο υποτροπής και επιβραδύνει την εκφυλιστική φθορά της άρθρωσης. Συμπέρασμα Η ρήξη μηνίσκου αποτελεί συχνή αιτία πόνου και δυσλειτουργίας του γόνατος και μπορεί να προκληθεί είτε από τραυματισμό είτε από εκφυλιστικές αλλοιώσεις. Η έγκαιρη διάγνωση και η κατάλληλη θεραπεία συμβάλλουν στη διατήρηση της κινητικότητας και στην προστασία του αρθρικού χόνδρου. Η ιατρική αξιολόγηση είναι σημαντική όταν τα συμπτώματα επιμένουν ή συνοδεύονται από μηχανικά προβλήματα της άρθρωσης, ώστε να αποφευχθούν μακροχρόνιες επιπλοκές.
